Rocznie na całym świecie notuje się prawie 200 mln zachorowań na pozaszpitalne zapalenie płuc (PZP) o etiologii wirusowej, które stanowi 17–39% wszystkich przypadków PZP. Dostępne dane wskazują również, że chorzy na wirusowe PZP stanowią prawie 30% pacjentów hospitalizowanych na oddziałach intensywnej terapii (OIT) z powodu zapalenia płuc. Jednym z czynników etiologicznych wirusowego PZP jest wirus ospy wietrznej i półpaśca (VZV).
W czasopiśmie „Critical Care” opublikowano wyniki wieloośrodkowego badania obserwacyjnego z retrospektywnym zbieraniem danych, w którym przeanalizowano populację 102 chorych w wieku ≥18 lat hospitalizowanych w latach 1996–2015 na 29 OIT we Francji z powodu PZP-VZV.
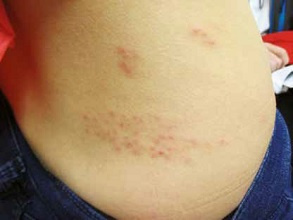
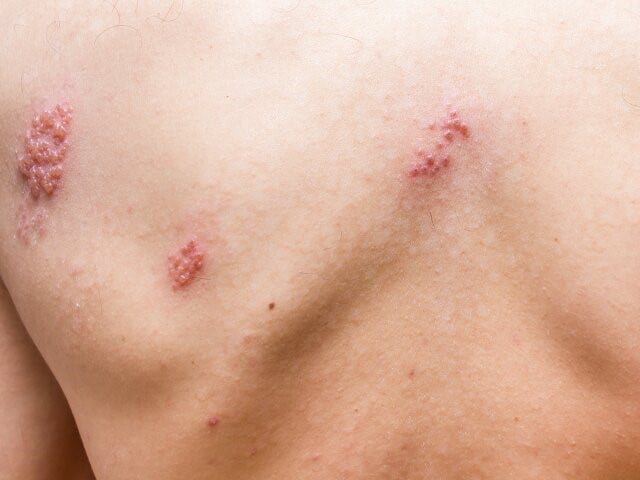
Pacjenci włączeni do badania byli młodzi (mediana wieku: 39 lat), a u ponad połowy (52%) stwierdzono zaburzenia odporności – głównie upośledzenie odporności komórkowej z powodu chorób limfoproliferacyjnych, leczenia immunosupresyjnego po przeszczepieniu narządów i/lub przyjmowania glikokortykosteroidów (GKS). Ciężarne stanowiły 6% pacjentów. Typową dla ospy wietrznej osutkę obserwowano u większości chorych (96%). Mediana czasu od momentu wystąpienia objawów ze strony układu oddechowego do przyjęcia na OIT wyniosła 2 dni.
W momencie przyjęcia na oddział u pacjentów obserwowano ciężką hipoksemię (mediana wskaźnika oksygenacji PaO2/FiO2 wyniosła 150 [80–284] mm Hg przy przepływie tlenu 6 [3–15] l/min) oraz objawy ze strony układu oddechowego: kaszel (44%), ból w klatce piersiowej (10%) oraz krwioplucie (9%). U 68% pacjentów stwierdzono ostrą niewydolność oddechową (ciężka duszność spoczynkowa; częstotliwość oddechów >30/min. lub kliniczne objawy niewydolności oddechowej; wysycenie hemoglobiny tlenem <92% lub ciśnienie parcjalne tlenu we krwi tętniczej <60 mm Hg). Oprócz osutki i objawów ze strony układu oddechowego, u 13 (13%) pacjentów stwierdzono zapalenie mózgu. Wyniki badań laboratoryjnych wykazały małopłytkowość u 81 (79%) chorych oraz cechy zapalenia wątroby u 33%. U wszystkich pacjentów, u których wykonano badanie PCR w kierunku wykrycia DNA VZV, wynik był dodatni.
W trakcie hospitalizacji 29 (28%) chorych wymagało nieinwazyjnego wspomagania wentylacji, jednak u 19 (66%) z nich ostatecznie konieczna była intubacja. Ogółem inwazyjnego wspomagania wentylacji wymagało 51 (52%) chorych, z których 42 (80,8%) spełniało kryteria rozpoznania zespołu ostrej niewydolności oddechowej (ARDS). U 40 (39%) chorych doszło do wtórnych zakażeń bakteryjnych – najczęściej płuc (24 osoby), krwi (8 osób) oraz skóry (4 osoby).
Wszyscy hospitalizowani leczeni byli acyklowirem, a jednemu choremu podano dodatkowo swoistą immunoglobulinę przeciwko VZV. Zaobserwowano również, że pacjenci (10), którzy oprócz acyklowiru otrzymywali duże dawki GKS, w porównaniu z pacjentami, którzy nie otrzymywali GKS, przez dłuższy czas wymagali mechanicznego wspomagania wentylacji i hospitalizacji. U chorych przyjmujących duże dawki GKS częściej obserwowano również zakażenia wewnątrzszpitalne (80 vs 40%). Jednak śmiertelność na OIT w obu tych grupach chorych była podobna (20 vs 20%).
Ogólna śmiertelność na OIT i w trakcie hospitalizacji wyniosła odpowiednio 17 i 24% (w tym aż 43% wśród pacjentów wymagających inwazyjnego wspomagania wentylacji). Główną przyczyną zgonu była niewydolność wielonarządowa (42%), oporny na leczenie ARDS (21%) i wstrząs septyczny (17%). Jeden pacjent zmarł z powodu piorunującego zapalenia wątroby związanego z zakażeniem VZV, a kolejny z powodu obrzęku mózgu. U 3 osób nie udało się ustalić przyczyny zgonu. Mediana czasu hospitalizacji wyniosła 14 dni (9–33 dni), w tym na OIT 8 dni (4–16,75).
Autorzy badania zwrócili uwagę, że chociaż u ponad połowy chorych obserwowano niedobory odporności, to jednak 11% pacjentów z rozpoznanym PZP-VZV stanowiły osoby młode i uprzednio zdrowe. Przebieg kliniczny choroby charakteryzował się krótkim okresem ostrej i ciężkiej niewydolności oddechowej, z powodu której u ponad połowy pacjentów konieczne było zastosowanie mechanicznej wentylacji zaraz po przyjęciu na OIT.