łac. encephalitis ixodica
ang. tick-borne encephalitis
Epidemiologia
Występuje w Europie Środkowej i Wschodniej, a także w południowej części Rosji. W 2015 r. zarejestrowano w Polsce 149 zachorowań (0,39/100 000/rok), z czego 100 rozpoznano w województwach podlaskim i warmińsko-mazurskim (rejony endemiczne).
Etiologia i patogeneza
1. Czynnik etiologiczny: chorobę wywołuje wirus środkowoeuropejskiego
zapalenia mózgu, należący do rodziny
Flaviviridae (genom stanowi pojedyncza nić RNA).
2. Patomechanizm: po ukłuciu przez zakażonego
kleszcza wirusy początkowo namnażają się w skórze i okolicznych węzłach chłonnych, a następnie poprzez
układ chłonny dostają się do krwi. W fazie pierwotnej
wiremii dochodzi do zakażenia komórek różnych narządów
(faza prodromalna). Dzięki mechanizmom immunologicznym
(głównie aktywności limfocytów cytotoksycznych) u większości zakażonych pacjentów dochodzi do eliminacji
wirusów. U niektórych pojawia się jednak wtórna wiremia,
podczas której wirusy przedostają się do komórek
śródbłonka naczyń krwionośnych mózgu, a następnie
także neuronów i komórek glejowych.
3. Rezerwuar i droga przenoszenia: rezerwuarem
wirusa są małe gryzonie, a także kleszcze (przekazują
zakażenie na następne pokolenia). W rejonach endemicznego
występowania choroby do zakażenia dochodzi zwykle w wyniku ukłucia przez zakażonego kleszcza. Rzadko
zakażenie następuje drogą pokarmową w wyniku spożycia
niegotowanego mleka zakażonych zwierząt. Choroba może
się rozprzestrzeniać w formie małych epidemii.
4. Czynniki ryzyka zakażenia: długotrwałe przebywanie
lub praca na terenach leśnych w rejonach endemicznego
występowania choroby; spożywanie surowego
mleka zwierząt hodowanych w tych rejonach.
5. Okres wylęgania i zakaźności: 7–14 dni, choroba
nie przenosi się między ludźmi.
Obraz kliniczny i przebieg naturalny
Choroba ma przebieg dwufazowy, rozpoczyna się nagle.
1. Faza zwiastunowa
Utrzymuje się do 7 dni, po czym u większości chorych
dochodzi do samoistnego wyleczenia. W tej fazie występują:
1) objawy grypopodobne: gorączka (do 38°C), ból głowy,
mięśni i stawów, zapalenie górnych dróg oddechowych
2) nudności, wymioty, biegunka.
U niektórych chorych po kilku dniach stosunkowo dobrego samopoczucia pojawiają się objawy zajęcia OUN w postaci 1 lub kilku następujących zespołów klinicznych:
1) zapalenie opon mózgowo-rdzeniowych – występuje najczęściej, zwykle ma łagodny przebieg
2) zapalenie mózgu
3) zapalenie mózgu i móżdżku
4) zapalenie mózgu i rdzenia kręgowego.
Rozpoznanie
Badania pomocnicze
1. Identyfikacja czynnika etiologicznego
Badania serologiczne: swoiste przeciwciała klasy IgM
wykrywane w surowicy metodą ELISA – podstawowa
metoda potwierdzenia zakażenia. Oznaczenie można wykonać
również dodatkowo z płynu mózgowo-rdzeniowego
(metoda ELISA).
2. Inne
1) badanie płynu mózgowo-rdzeniowego – tak jak w innych
wirusowych zakażeniach OUN (tab.).
2) EEG i MR – zmiany nie są swoiste i pomocne w ustaleniu
rozpoznania zapalenia mózgu. Badania te mogą
być jednak przydatne w różnicowaniu z innymi chorobami
OUN.
| Tabela. Prawidłowe wyniki badania ogólnego płynu mózgowo-rdzeniowego oraz zmiany w zapaleniu opon mózgowo-rdzeniowych o różnej etiologii | |||||||||
|---|---|---|---|---|---|---|---|---|---|
| Stan | |||||||||
| barwa | przejrzystość | liczba komórek w µl (cytoza) | rodzaj komórek (%) | stężenie białka (g/l) | stężenie glukozy (% stężenia w surowicy) | stężenie chlorków (mmol/l) | stężenie kwasu mlekowego (mmol/l) | ||
| neutrofile | limfocyty | ||||||||
| prawidłowy | wodojasny | klarowny | ≤5 | 0 | 100 | 0,15–0,45 | 60–75% | >117 | <2,1 |
| ropne ZOMR | żółtawy | mętny | od kilku do cpw | 95–100a | – | >2 | ⇓⇓⇓ | ⇓⇓ | ⇑⇑⇑ |
| wirusowe ZOMR | wodojasny | klarowny | od kilku do kilkuset | 0–25b | >75 | ⇑ (<2) | N lub ⇓ | N lub ⇓ | N lub ⇑ (2,2–3) |
| gruźlicze ZOMR | wodojasny lub opalizujący | klarowny | od kilkudziesięciu do 1000 | 0–25 | >75 | zwykle ~1c | ⇓⇓ (10–30%) | często ⇓⇓ | ⇑⇑ (>3,5) |
| a W ZOMR wywołanym przez Listeria monocytogenes odsetek neutrofilów może być nieco mniejszy (>75%). b W ZOMR wywołanym przez enterowirusy (ECHO, Coxsackie) w ciągu pierwszych 48 h w rozmazie przeważają neutrofile (>60%). c w zapaleniu rdzenia kręgowego do kilkudziesięciu g/l ⇓ nieznacznie zmniejszone, ⇓⇓ zmniejszone, ⇓⇓⇓ znacznie zmniejszone (często nieoznaczalne), ⇑ nieznacznie zwiększone, ⇑⇑ zwiększone, ⇑⇑⇑ znacznie zwiększone, cpw – całe pole widzenia, N – norma, ZOMR – zapalenie opon mózgowo-rdzeniowych | |||||||||
Kryteria rozpoznania
Wynik badania płynu mózgowo-rdzeniowego wskazujący na zakażenie wirusowe oraz obecność swoistych IgM przeciwko wirusowi środkowoeuropejskiego zapalenia mózgu w surowicy, a w wątpliwych przypadkach także w płynie mózgowo-rdzeniowym.
Leczenie
1. Leczenie przyczynowe: nie ma.
2. Leczenie objawowe: takie jak w innych wirusowych
zapaleniach OUN.
Rokowanie
Rokowanie u większości chorych jest dobre, a objawy ustępują całkowicie. Jedynie u chorych na zapalenie mózgu i rdzenia kręgowego przez wiele miesięcy mogą się utrzymywać: zaburzenia czucia, niedowłady, upośledzenie pamięci i skupienia uwagi. U chorych z porażeniami dochodzi do zaniku mięśni. Śmiertelność w Europie nie przekracza 2% i dotyczy chorych z porażeniami kończyn i zaburzeniami oddychania.
Zapobieganie
Metody swoiste
Szczepienie ochronne: p. Immunoprofilaktyka chorób infekcyjnych u dorosłych.
Metody nieswoiste
1. Metody ochrony przed kleszczami
Metody nieswoiste mają podstawowe znaczenie w zapobieganiu
chorobom przenoszonym przez kleszcze.
1) Szczelne osłonięcie skóry ubraniem podczas pobytu
na terenach łąkowo-leśnych – długie rękawy, długie
spodnie, wysokie skarpety naciągnięte na nogawki, czapka z daszkiem lub kapelusz, ubranie jasnego koloru, na którym
łatwiej zauważyć pełzające kleszcze, buty z wyższą
cholewką.
2) Stosowanie repelentów (środków odstraszających
kleszcze), najlepiej zawierających DEET (rozpylać
na ubranie i odsłoniętą skórę, z wyjątkiem twarzy) lub
permetrynę (zabija kleszcze poprzez kontakt, spryskiwać
tylko ubranie).
3) Dokładne kontrolowanie skóry po każdym
powrocie z terenów łąkowo-leśnych, zwłaszcza w okolicach
pokrytych delikatną i wilgotną skórą (pachwiny,
pachy, za małżowinami usznymi, fałdy skórne), w których
najchętniej przyczepiają się kleszcze.
4) Mechaniczne usunięcie kleszcza – należy to zrobić
jak najwcześniej; skuteczne i proste w użyciu są specjalne
haczyki plastikowe o różnych rozmiarach (ryc. 1.) lub lasso (np. Trix – ryc. 2.); ostatecznie
można użyć pęsety lub wąskich szczypczyków
(ryc. 3.). Kleszcza należy uchwycić jak najbliżej
skóry i wyciągać go wzdłuż osi wkłucia, ranę przemyć środkiem
odkażającym, a ręce umyć wodą z mydłem. Pomimo
poprawnego przeprowadzania zabiegu usunięcia kleszcza
zdarza się, że w skórze pozostaje jego część głowowa
(najczęściej w przypadku użycia pęsety). Należy wówczas
poprzestać na dezynfekcji, gdyż pozostawienie fragmentu
kleszcza nie zwiększa ryzyka zakażenia, a ewentualne
zabiegi chirurgiczne stanowią zbędne obciążenie pacjenta.
Po usunięciu kleszcza należy obserwować pacjenta przez
30 dni pod kątem wystąpienia rumienia wędrującego
(wczesny objaw boreliozy z Lyme) lub gorączki >38°C
(anaplazmoza). W celu usunięcia kleszcza nie należy go
wykręcać, wydrapywać, wyciskać, przypalać, smarować
tłustymi substancjami, alkoholem lub benzyną, gdyż
zwiększa to ilość wymiocin i śliny kleszcza wydalanych
do krwi i ryzyko zakażenia.
5) Ochrona zwierząt domowych (psy, koty) mogących
zawlec kleszcze do mieszkania – stosowanie skutecznych
repelentów dla zwierząt oraz regularna kontrola skóry
zwierzęcia i mechaniczne usuwanie kleszczy.
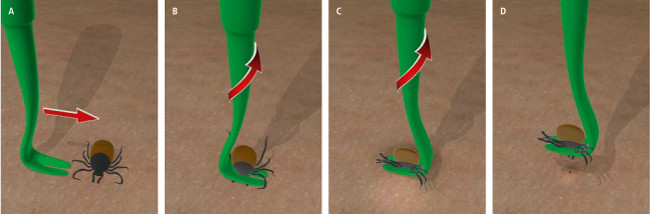 Ryc. 1. Usuwanie kleszcza za pomocą plastikowego haczyka: wsunąć haczyk między skórę a kleszcza, jak najbliżej skóry (A, B), aż do lekkiego zaklinowania owada w szczelinie (C); następnie, lekko unosząc haczyk, przekręcić go 2–3 razy wokół jego długiej osi (D).
Ryc. 1. Usuwanie kleszcza za pomocą plastikowego haczyka: wsunąć haczyk między skórę a kleszcza, jak najbliżej skóry (A, B), aż do lekkiego zaklinowania owada w szczelinie (C); następnie, lekko unosząc haczyk, przekręcić go 2–3 razy wokół jego długiej osi (D).
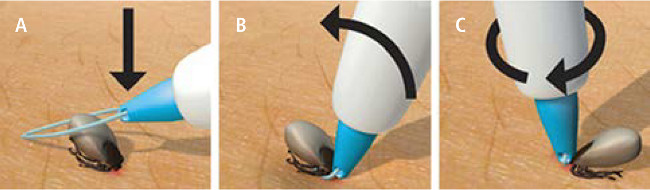 Ryc. 2. Usuwanie kleszcza za pomocą lassa typu Trix. Wysunąć pętelkę i umieścić ją wokół kleszcza jak najbliżej skóry (A), następnie przybliżyć niebieską końcówkę do kleszcza i skóry, po czym zwolnić przycisk (B); trzymając niebieską końcówkę blisko skóry, skierować przyrząd prostopadle do powierzchni skóry i wykonać między palcami obrót przyrządem w dowolnym kierunku, wykręcając jednocześnie kleszcza (C). W celu zmniejszenia ryzyka rozerwania kleszcza, nie należy go ciągnąć w górę (wzdłuż długiej osi urządzenia).
Ryc. 2. Usuwanie kleszcza za pomocą lassa typu Trix. Wysunąć pętelkę i umieścić ją wokół kleszcza jak najbliżej skóry (A), następnie przybliżyć niebieską końcówkę do kleszcza i skóry, po czym zwolnić przycisk (B); trzymając niebieską końcówkę blisko skóry, skierować przyrząd prostopadle do powierzchni skóry i wykonać między palcami obrót przyrządem w dowolnym kierunku, wykręcając jednocześnie kleszcza (C). W celu zmniejszenia ryzyka rozerwania kleszcza, nie należy go ciągnąć w górę (wzdłuż długiej osi urządzenia).
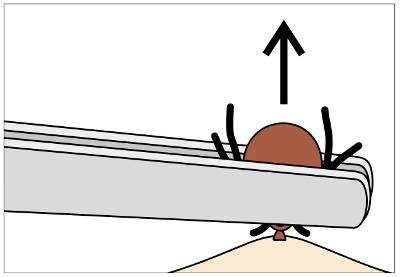
Ryc. 3. Usuwanie kleszcza pęsetą: kleszcza należy uchwycić jak najbliżej skóry i wyciągać go wzdłuż osi wkłucia.
2. Izolacja chorych: nie jest wymagana.
3. Obowiązek zgłaszania do PSSE: tak.















