Skróty: ECDC – European Centre for Disease Prevention and Control, MMR – skojarzona szczepionka przeciwko odrze, śwince i różyczce, PSO – Program Szczepień Ochronnych, WHO – Światowa Organizacja Zdrowia
Wprowadzenie
W związku ze zmianami w Programie Szczepień Ochronnych (PSO) na 2019 rok dotyczącymi przesunięcia drugiej dawki szczepienia przeciwko odrze, śwince i różyczce (MMR) z 10. na 6. rok życia1 (p. Med. Prakt. Szczepienia 2/2019, s. 89 – przyp. red.), wśród pacjentów pojawiło się wiele pytań. Część z nich pochodzi z portali społecznościowych i stron internetowych o charakterze niemedycznym i może mieć ofensywny charakter. Niektórzy pacjenci wymagają od lekarza przedstawienia „raportów”, „dowodów naukowych” lub „danych epidemiologicznych” potwierdzających potrzebę i bezpieczeństwo tych zmian. Naturalną reakcją każdego człowieka na atak (także werbalny) jest przyjęcie postawy defensywnej – niestety, to najprostsza droga do konfliktu. Jednak aby dotrzeć do rodziców, nawet skrajnie przeciwnych szczepieniom ochronnym, należy zachować opanowanie i dystans. Światowa Organizacja Zdrowia (WHO) uznała, że ruchy antyszczepionkowe są jednym z największych zagrożeń dla zdrowia publicznego w 2019 roku.2 Określenie tego zjawiska jako niepewność wobec szczepień (ang. vaccine hesitancy) lepiej oddaje złożoność problemu. Badania dotyczące niepewności wobec szczepień wskazują, że stanowisko lekarzy ma bardzo istotny wpływ na decyzję rodziców dotyczącą realizacji szczepień ochronnych u dzieci. Celem niniejszego artykułu jest przedstawienie merytorycznego uzasadnienia zmian w PSO dotyczących szczepienia MMR, a jednocześnie przygotowanie do dyskusji z rodzicami wyrażającymi wątpliwości wobec szczepień ochronnych.
Różni rodzice, różne podejście do szczepień
Struktura osób niezdecydowanych co do szczepień jest niejednorodna. Wśród rodziców prezentujących wątpliwości oraz upowszechniających je w internecie można wyróżnić grupy:
- bezwzględnych przeciwników szczepień o „wyrobionej opinii” na ten temat, czyli denialistów
- takich, którzy zgadzają się na szczepienia swoich
dzieci jedynie na „uzgodnionych warunkach”
oraz - wyrażających zgodę na wszystkie szczepienia mimo pewnych wątpliwości.
Taki podział pacjentów ma fundamentalne znaczenie dla wyboru formy dialogu.
Aktywni antyszczepionkowcy
Rozmowa z osobami negującymi potrzebę oraz zasadność
wykonywania szczepień i uważających się za dobrze zorientowanych, czyli aktywnych antyszczepionkowców,
bywa bardzo trudna, a niekiedy
wręcz niemożliwa. Ta grupa – choć „najgłośniejsza”
– jest na szczęście najmniej liczna i nietrudno
rozpoznać jej przedstawicieli. Używają argumentów
retorycznych, które mają stworzyć pozory poważnej
debaty, podczas gdy w rzeczywistości nie
ma ona uzasadnienia. Celem takich działań jest
odrzucenie stwierdzenia, co do którego istnieje
zgoda na gruncie naukowym. Dyskusja ze szczepionkowymi
denialistami nie doprowadzi do pożądanych
efektów, ale „wyczerpie” lekarza (p. Med.
Prakt. Szczepienia 1/2018, s. 26–30 – przyp. red.).
W rozmowie z takimi osobami należy rzetelnie i jednoznacznie omówić stanowisko przedstawicieli
świata nauki oraz medycyny, nie wchodząc w dyskusję. Rozmowę warto zakończyć słowami:
„Żałuję, że nie korzystacie Państwo z możliwości
zapobiegania chorobom zakaźnym. Mam nadzieję
na zmianę stanowiska w przyszłości. Jestem gotowa/y do współpracy w nadrabianiu zaległości.”
Rodzice z ograniczonym zaufaniem do szczepień
Rodzice, którzy mają ograniczone zaufanie do szczepień ochronnych (np. opóźniają szczepienia, zgadzają się jedynie na wybrane szczepienia), to powiększająca się liczebnie grupa, podatna na nieustanny wpływ informacji prezentowanych w mediach (głównie w internecie i mediach społecznościowych). Rozmowa z tymi rodzicami jest największym wyzwaniem, a kompletne omówienie zasad komunikacji wykracza poza ramy niniejszego artykułu (p. Med. Prakt. Szczepienia WS 1/2018 – przyp. red.). Zasadniczym celem rozmowy jest okazanie szacunku i zrozumienia przy jednoczesnym wskazaniu zaleceń zawartych w aktualnym PSO. Metodą małych kroków należy poszukiwać kompromisów, aby zapewnić dziecku maksymalną ochronę akceptowaną przez rodzica. Oto przykładowa formuła, która pozwala zachować profesjonalizm, a jednocześnie pokazać, że odstępowanie od szczepienia to de facto działanie na niekorzyść dziecka: „Rozumiem Państwa obawy, to oczywiste, że – jako rodzice – chcą Państwo zapewnić swojemu dziecku maksymalne bezpieczeństwo. Jako lekarzowi przyświeca mi dokładnie ten sam cel. W przypadku zachorowania na odrę nie dysponujemy skutecznymi lekami. Szczepienia ochronne są jedyną skuteczną metodą zapobiegania tej chorobie. Ważnym elementem ich skutecznego stosowania jest wykonanie szczepienia w odpowiednim czasie. Nowy termin podania przypominającej dawki szczepionki MMR dostosowano do aktualnej sytuacji epidemiologicznej. Szybsze podanie drugiej dawki zabezpieczy Państwa dziecko przed obecnie bardzo prawdopodobnym zakażeniem wirusem odry i jego skutkami. Zaszczepienie większości dzieci przyczyni się do opanowania epidemii. Decyzja o szczepieniu należy do Państwa, ale proszę pamiętać, że odstąpienie od szczepienia to odrzucenie możliwości ochrony, którą gwarantuje Państwu wiedza medyczna i społeczeństwo”.
Rodzice, którzy wyrażają zgodę na szczepienie
Choć mogłoby się wydawać, że w tej grupie pacjentów
wystarczy zakwalifikować dziecko do szczepienia
oraz przekazać informacje o szczepieniu,
możliwych niepożądanych odczynach poszczepiennych
(NOP) i zalecanym postępowaniu w razie ich
pojawienia się – warto sobie uświadomić, że także
ci rodzice mogą mieć pewne wątpliwości. Sposób
prowadzenia rozmowy w czasie realizacji szczepienia
może zaważyć na ich kolejnych decyzjach
oraz na opinii, którą będą się dzielić z pozostałymi
rodzicami, dlatego każdą wizytę szczepienną
warto rozpocząć sformułowaniem: „Bardzo
się cieszę, że Państwo przyszli. Teraz Państwa
dziecko będzie w pełni (najlepiej jak można) zabezpieczone
przeciwko odrze, śwince i różyczce”.
Każdy rodzic powinien mieć także szansę zadania
pytań. Po omówieniu podstawowych informacji,
powinniśmy więc zapytać: „Czy mają Państwo jakieś
pytania lub wątpliwości?”.
Cały personel placówki realizującej szczepienia
(lekarze, pielęgniarki, a nawet personel niemedyczny)
powinien prezentować spójny przekaz ustny i zachowanie (p. Med. Prakt. Szczepienia 2/2019, s. 18 – przyp. red.). Wykazano
bowiem, że wspólne stanowisko całego środowiska
ma silniejszy wpływ na decyzję pacjenta niż
„proszczepionkowe” zachowanie pojedynczych osób,
na przykład jedynie lekarza.3 W kontekście częstych wątpliwości dotyczących szczepień ochronnych
warto zainwestować czas w omówienie przyczyny
zmian w PSO na 2019 rok z całym personelem
placówki mającym kontakt z pacjentami.
Uzasadnienie zmian w PSO na 2019 rok
W PSO zmianę dotyczącą przesunięcia drugiej
dawki szczepienia MMR z 10. na 6. rok życia
uzasadniono aktualną sytuacją epidemiologiczną w Polsce i Europie.1 Do podejmowania kroków
mających na celu zmniejszenie zachorowalności
na odrę zobowiązuje nas udział w Światowym Programie
Eliminacji Odry i Różyczki WHO.4
Artykuły dotyczące sytuacji epidemiologicznej
odry w Europie opublikowano w poprzednim
numerze „Medycyny Praktycznej – Szczepienia”
(p. Med. Prakt. Szczepienia 1/2019, s. 22–25 i 26–30 – przyp. red.). W pierwszej połowie 2018
roku najwięcej ognisk epidemicznych obserwowano w Grecji, we Włoszech, we Francji oraz w Rumunii. Po wprowadzeniu interwencji mających
na celu opanowanie tego problemu, w tym
zaostrzenia przepisów dotyczących obowiązku
szczepień ochronnych w wymienionych krajach,
udało się znacznie zredukować liczbę zachorowań
na odrę. Na przełomie 2018 i 2019 roku Polska
znalazła się na czele listy alarmowej European
Centre for Disease Prevention and Control
(ECDC) z uwagi na dramatyczne zwiększenie
zapadalności na odrę. Rycina przedstawia liczbę
przypadków odry zgłoszonych w Polsce na tle Europy
oraz Ukrainy (obszar monitorowany przez
ECDC nie obejmuje Ukrainy) w wybranych miesiącach
2018 i 2019 roku. Nietrudno dostrzec, że
staliśmy się jednym z dominujących obszarów
epidemicznych odry w Europie.5 Jak wspomniano,
obszar europejski monitorowany przez ECDC
nie obejmuje Ukrainy, w której według danych
WHO w 2018 roku zgłoszono 53 218 przypadków
odry, z tego większość w drugiej połowie roku.6
Dla porównania oraz podkreślenia rangi problemu
odry na Ukrainie, dane z 30 krajów europejskich
monitorowanych przez ECDC wskazują łącznie
na 12 352 przypadki odry w 2018 roku. W ostatnich
latach obserwujemy znaczne nasilenie fali
migracyjnej z Ukrainy do Polski. Według danych
GOV w 2019 roku w Polsce zarejestrowano 181 446
imigrantów z Ukrainy (w 2018 r. – 178 061 osób, a w 2017 r. – 132 916 osób).7 Sytuacja epidemiologiczna
na Ukrainie ma zatem bezpośrednie przełożenie
na epidemiologię odry w Polsce.
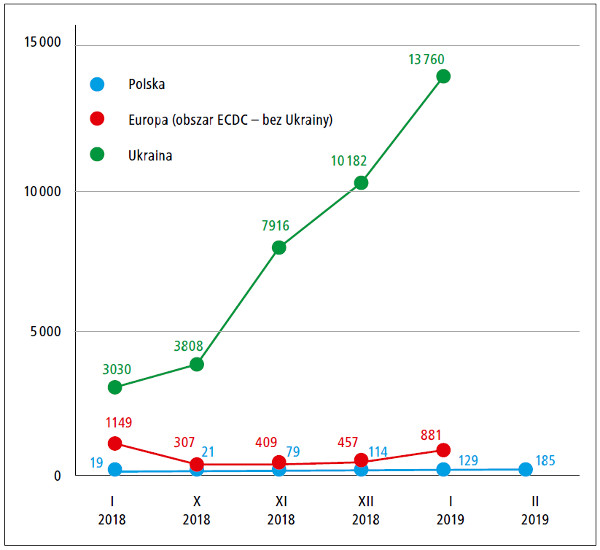
Ryc. Liczba przypadków odry (opracowano na podstawie danych ECDC oraz WHO)
Oczywiście realne zagrożenie nierozerwalnie
wiąże się z realizacją szczepień ochronnych oraz
odsetkiem osób zaszczepionych w populacji. Osiągnięcie i utrzymanie wyszczepialności dwiema
dawkami szczepionki przeciwko odrze na poziomie
>95% zapewnia zabezpieczający próg odporności
populacyjnej i tym samym gwarantuje przerwanie
transmisji wirusa w populacji (p. Med. Prakt.
Szczepienia 3/2018, s. 41–50 – przyp. red.). Szacuje
się, że aktualnie jedną dawką szczepionki przeciwko
odrze w Polsce zaszczepiono 94% populacji, a dwiema 93%. Dane Narodowego Instytutu Zdrowia
Publicznego–Państwowego Zakładu Higieny
(NIZP–PZH) wskazują, że w ostatnich latach wyszczepialność
pierwszą dawką szczepionki MMR
stopniowo się zmniejszała i w 2008 roku u dzieci w 2. roku życia wynosiła 85%, a w 2017 roku – 73%.
Dynamikę procesu odstępowania od szczepienia
MMR w należytym czasie podkreśla fakt, że w 2016 roku zaszczepiono >77% dzieci w 2. roku
życia. Widoczna jest tendencja do uzupełniania
brakującego szczepienia w kolejnych latach życia
(wyszczepialność dzieci, które w 2017 r. ukończyły
4. rż., wynosiła >95% i była o >15% większa
niż wyszczepialność tego rocznika w należytym
terminie, czyli w 2014 r.). Dane z 2017 roku dotyczące
realizacji pełnego cyklu szczepienia u dzieci w 10. roku życia wskazują, że jedynie 73,8% dzieci
otrzymało 2 dawki, a 25,8% dzieci pozostało zaszczepionych
tylko 1 dawką szczepionki, przy czym
pełny cykl u dzieci starszych także uzupełniano w kolejnych latach życia.8 Wobec zwiększającej się
liczby osób odstępujących od szczepień ochronnych w Polsce nie można jednak bazować na założeniu,
że dzieci niezaszczepione w latach 2017–2018
otrzymają szczepienie w starszym wieku. Nawet
zakładając ten optymistyczny scenariusz, pozostaje
luka stanowiąca przestrzeń dla szerzenia się
zakażeń, m.in. zawleczonych z Ukrainy.
Celem przesunięcia drugiej dawki szczepionki
MMR na 6. rok życia jest przyspieszenie uzyskania
maksymalnej ochrony przed odrą przed
podjęciem edukacji szkolnej, czyli przed okresem, w którym istnieje ryzyko „kumulacji” nieuodpornionych
(lub niedostatecznie uodpornionych) osób w większych skupiskach.
Modele statystyczne opracowane przez WHO
na podstawie danych epidemiologicznych oraz
doświadczeń z minionych lat (w tym z Polski)
wskazują, że zwiększenie wyszczepialności dzieci w wieku 5–9 lat może być skutecznym narzędziem w dążeniu do eliminacji odry. Dzieci w wieku
szkolnym są częstym źródłem zakażenia dla
niemowląt, wobec czego odpowiednia kontrola
realizacji szczepień ochronnych i wzmocnienie
odporności przeciwko odrze w tej grupie wiekowej
jest potencjalnie skutecznym narzędziem ochrony
dużej części populacji.
Kolejnym postulatem podkreślanym w ramach
wytycznych programu eliminacji odry na świecie
są kontrole realizacji szczepień ochronnych przy
naborze do szkół.9 Ostatnie miesiące pokazały, że
zwiększa się świadomość społeczna na temat zagrożenia
związanego z brakiem odpowiedniej wyszczepialności,
ale obowiązek szczepień ochronnych jako
warunek przyjęcia do placówki opiekuńczo-edukacyjnej w Polsce nadal pozostaje tematem sporów
politycznych. Warto nadmienić, że takie przepisy
obowiązują w wielu stanach Stanów Zjednoczonych, w Czechach, we Francji, Włoszech oraz w Kanadzie. W Niemczech przedszkola mają obowiązek nadzoru
nad realizacją szczepień u dzieci, a w Australii rodzicom
uchylającym się od szczepień odbierane są
świadczenia społeczne. Planowane jest zaostrzenie
przepisów dotyczących realizacji szczepień w Rumunii. W Finlandii, cieszącej się dużym odsetkiem
zaszczepionej populacji ogólnej, wprowadzono obowiązek
szczepienia MMR wśród pracowników opieki
zdrowotnej, a konsekwencją niedopełnienia tego
obowiązku może być nawet utrata zatrudnienia.
Podsumowując, zmiany wprowadzone w PSO
są pożądanym, potencjalnie skutecznym, a jednocześnie
najprostszym narzędziem ograniczającym
zachorowalność na odrę. Po raz kolejny należy jednak
podkreślić, że póki co placówki opieki zdrowotnej
są jedynym ogniwem weryfikującym realizację
szczepień ochronnych. W razie stwierdzenia niedopełnienia
obowiązku szczepień lekarze powinni
przy każdej możliwej okazji (nie tylko w ramach
usług świadczonych w podstawowej opiece zdrowotnej,
ale i podczas hospitalizacji lub wizyt specjalistycznych)
zalecać uzupełnienie brakujących dawek szczepionki.
Wiedza medyczna naprzeciw wątpliwościom rodziców
Wielu rodziców założyło, że skoro przesunięto podanie drugiej dawki szczepionki MMR z 10. na 6. rok życia, dotychczas dzieci w wieku 2–10 lat nie były optymalnie zabezpieczone, odporność po podaniu pierwszej dawki wygasa w ciągu kilku lat, a co za tym idzie także szczepienie drugą dawką gwarantuje ochronę tylko przez określony czas. Rzeczywiste powody zmian w PSO, które omówiono powyżej, wynikają z ogólnej sytuacji epidemiologicznej, a nie skuteczności szczepienia u pojedynczych pacjentów. Trudno jednak oczekiwać od pacjentów tak globalnej analizy problemu – to naturalne, że koncentrują uwagę na swoim dziecku, a wszelkie działania medyczne odnoszą jedynie do jednostki.
Skuteczność szczepienia przeciwko odrze, śwince i różyczce
Skuteczność pierwszej dawki szczepienia MMR w zapobieganiu zachorowaniom na odrę szacuje się
na 92–95%, a drugiej na 95–98%.10,11 Na długotrwałą
odporność po szczepieniu wskazuje 50-letnia
obserwacja skuteczności szczepionek zawierających
komponentę przeciwko odrze (w tym
30-letnia obserwacja aktualnie stosowanych preparatów).
Autorzy wszystkich analiz i eksperci
zdrowia publicznego podkreślają jednak, że skuteczność
szczepienia u danej osoby zależy nie tylko
od odpowiedzi immunologicznej na szczepienie, ale
także od poziomu wyszczepialności populacji (ryzyko
zakażenia).4,9,11
Analiza danych z ostatnich lat z krajów, w których
obserwowano ogniska epidemiczne odry (m.in.
Stanów Zjednoczonych, Francji, Włoch, Grecji),
dowodzi, że do większości zachorowań dochodzi
wśród niezaszczepionych osób. Należy tu wyróżnić
kilka grup: niemowlęta (które jeszcze nie mogły
zostać zaszczepione ze względu na wiek), dzieci z przeciwwskazaniami medycznymi do szczepienia
MMR (np. z powodu immunosupresji) oraz
osoby niezaszczepione z przyczyn innych niż medyczne
(niepewność wobec szczepień). Ostatnia
grupa stanowi w krajach rozwiniętych aż 70%
nieszczepionych osób, które zachorowały. Ogniska
epidemiczne odry odnotowuje się także w krajach
objętych konfliktami zbrojnymi, gdzie zmniejszona
wyszczepialność jest związana m.in. z ograniczonym
dostępem do szczepionek.12,13 Warto dodać, że
przebieg choroby znacząco różni się u osób zaszczepionych
(o ile choroba w ogóle u nich się rozwinie,
to zwykle przebiega łagodniej) i nieszczepionych.
Na 63 przypadki odry w Polsce w 2017 roku 45
zachorowań dotyczyło osób niezaszczepionych, 8 – zaszczepionych 1 dawką, a jedynie 4 – zaszczepionych
co najmniej 2 dawkami (u 6 osób status szczepień
ochronnych był nieznany).14 Wszyscy pacjenci
hospitalizowani w Klinice Pediatrii i Chorób Infekcyjnych
we Wrocławiu z powodu odry w ciągu
kilku ostatnich lat nie byli szczepieni przeciwko odrze.
Naturalna i (nie)naturalna odporność
Odporność indywidualna
Autorzy wielu pytań krążących w internecie dążą do stwierdzenia, że odporność zdobyta po przebyciu choroby, określana jako naturalna, przeważa nad odpornością uzyskaną w wyniku szczepienia. Odpowiadając na tego typu pytania, należy się skoncentrować na dwóch aspektach, które omówiono poniżej.
- Pojęcie „naturalna odporność” ma tutaj ogromne znaczenie, bowiem sprawia, że wpadamy w tzw. pułapkę myślenia – błąd kognitywistyczny określany jako naturality bias. Mózg każdego z nas jest tak zaprogramowany, że automatycznie przykleja etykietę „lepszy” wszystkiemu co naturalne (to dlatego produkty pakowane w szary papier są droższe, a mimo to cieszą się dużą popularnością). Zatem konfrontacja odporności poszczepiennej z odpornością zdobytą po przebyciu choroby w tym kontekście jest skazana na niepowodzenie. Rozmowę należy rozpocząć od ucieczki z tej pułapki. Droga zdobycia odporności po szczepieniu jest taka sama jak po przebyciu choroby – uczestniczą w niej te same mechanizmy immunologiczne i jest jak najbardziej naturalna. Szczepienie zastępuje jedynie groźne, „dzikie” wirusy, które często okazują się zbyt silnym rywalem dla układu odpornościowego dziecka, wirusami pozbawionymi zjadliwości i chorobotwórczości. Warto także uświadomić rodzicom, że wirus odry de facto atakuje komórki układu odpornościowego, a przebyte zakażenie prowadzi do długotrwałej immunosupresji, która według najnowszych badań utrzymuje się nawet kilka lat.15,16 Zatem przechorowanie odry owszem wiąże się z nabyciem odporności przeciwko tej konkretnej chorobie, ale jednocześnie ze zmniejszeniem zdolności organizmu do obrony przed innymi groźnymi zakażeniami, przede wszystkim infekcjami bakteryjnymi. Szczepienie pozwala na wytworzenie pamięci immunologicznej bez tego niebezpiecznego efektu.
- Ryzyko związane z przebyciem choroby jest bardzo duże i nieprzewidywalne.
W podejmowaniu decyzji o formie zdobywania odporności nie możemy się kierować jedynie danymi dotyczącymi miana wytworzonych przeciwciał i ich utrzymywania się w surowicy. Należy uwzględnić ryzyko związane z naturalnym przebyciem choroby (p. tab.). Choć szczepienie MMR należy do jednych z najskuteczniejszych i gwarantuje długotrwałą ochronę przed zachorowaniem, prawdopodobnie odporność (w kontekście tej jednej choroby) po przebyciu zakażenia jest faktycznie „silniejsza”, tzn. gwarantuje dłuższe utrzymywanie się dużego miana przeciwciał. Warunek jest jednak taki, że zakażenie to trzeba przeżyć możliwie bez powikłań i trwałych następstw. Nie dysponujemy leczeniem przyczynowym dla tego zakażenia. Dane z ubiegłego roku pokazują, że odra nadal jest niezwykle groźną chorobą – mimo dostępu do najnowszej wiedzy medycznej w krajach rozwiniętych Europy (w tym we Włoszech, we Francji, Grecji) odnotowano aż 37 zgonów z powodu odry (zmarło 3/1000 pacjentów z rozpoznanym zakażeniem).6
| Tabela. Częstość powikłań po przechorowaniu odry oraz częstość NOP po szczepionce MMR | ||
|---|---|---|
| Powikłanie/NOP | Odra | Szczepienie MMR |
| odczyn w miejscu wkłucia | – | 10% |
| gorączka | 100% | 10% |
| osutka | 100% intensywna, obejmuje całe ciało, prowadzi do przebarwień i złuszczenia skóry | 1–10% łagodna, zwykle obejmuje jedynie tułów, ustępuje bez dodatkowych objawów |
| drgawki gorączkowe | 2–5% | 0,03% |
| zapalenie spojówek, objawy nieżytu górnych dróg oddechowych | 100% | – |
| intensywny kaszel wywołany uszkodzeniem nabłonka dróg oddechowych | 100% | – |
| upośledzenie odporności sprzyjające zakażeniom bakteryjnym (utrzymujące się kilka tygodni do kilku lat) | 100% | – |
| zapalenie płuc | 1–6% | – |
| zapalenie mózgu | 0,1% ciężkie, pozostawiające trwałe następstwa lub zgon | – |
| SSPE | 0,004–0,01% śmiertelne, postępujące | – |
| konieczność izolacji | 100% | – |
| konieczność hospitalizacji | 25% | bardzo rzadko – w razie drgawek gorączkowych lub reakcji anafilaktycznej (0,0001%) |
| biegunka prowadząca do odwodnienia | 8% | – |
| zgon | 0,1–0,3% | – |
| Opracowano na podstawie 17.–20. pozycji piśmiennictwa. MMR – skojarzona szczepionka przeciwko, odrze, śwince i różyczce, NOP – niepożądany odczyn poszczepienny, SSPE – podostre stwardniające zapalenie mózgu | ||
Odporność populacyjna
Pojawiają się także pytania dotyczące odporności
populacyjnej uzyskanej po epidemii odry, w porównaniu z odpornością uzyskaną dzięki
powszechnym programom szczepień ochronnych,
na przykład: „Gdzie istnieje większe ryzyko zachorowania
na odrę: w populacji, w której «prawie
każda osoba» została zaszczepiona, czy w populacji, w której «prawie każda osoba» naturalnie
przechorowała odrę?” lub „Czy odporność stadna
(zbiorowiskowa, populacyjna) istnieje tylko, gdy
populacja jest uodporniona w wyniku szczepienia, a nie istnieje, gdy populacja jest uodporniona w wyniku naturalnego przechorowania odry?”. W tych pytaniach również wyczuwalna jest chęć
dowiedzenia przewagi przechorowania odry nad
szczepieniem przeciwko odrze, ale w skali całego
społeczeństwa. Z perspektywy wiedzy medycznej
trudno sobie wyobrazić logikę takich sformułowań, a chęć powrotu do takiej formy zdobywania odporności
nasuwa skojarzenie brutalnego doboru naturalnego.
Warto jednak spojrzeć na te zaskakujące
pytania z innej perspektywy, która pozwoli nam
po raz kolejny nabrać dystansu i uniknąć eskalacji
konfliktu w gabinecie lekarskim. Fakt, że taka
myśl mogła się u kogokolwiek pojawić, dowodzi
jedynie sukcesu dotychczasowych działań podejmowanych w celu eliminacji odry.
Przed wprowadzeniem powszechnych szczepień
przeciwko odrze zakażeniu ulegało 95% dzieci, epidemie
zdarzały się średnio co 2–3 lata i odbierały
życie >4 milionom osób na całym świecie (co roku
umierało śr. 2,6 miliona osób na świecie). Analizy z 2011 roku wykazały, że szczepienie przeciwko
odrze to jedna z najskuteczniejszych (efektywnych)
inwestycji w historii ludzkości. Obliczono,
że do 2020 roku realizacja powszechnych szczepień
przeciwko odrze pozwoli zapobiec 16,5 zgonom
na każdy 1000 zaszczepionych osób (dane z krajów rozwijających się).21 W ostatnich latach
podkreśla się, że korzyści ze szczepienia wynikają
nie tylko z ochrony przed odrą, świnką i różyczką,
ale i ochrony przed wtórnymi zakażeniami,
do których dochodziło w wyniku upośledzenia
odporności po przebyciu odry.15
Podsumowując, na pytanie o porównanie „jakości”
odporności populacyjnej po przebyciu choroby z odpornością zdobytą dzięki szczepieniom
możemy odpowiedzieć pytaniem: „Czy śmierć tylu
osób, głównie dzieci, jest adekwatną ceną za nieco
większe miano przeciwciał przeciwko odrze w surowicy tych, którzy przeżyli?”. Aby nieco
zmniejszyć dramaturgię rozmowy, warto także
podkreślić, że w historii naturalnej chorób, takich
jak odra, poważne epidemie wybuchały co
kilka lat, kiedy w społeczeństwie pojawiały się
nowe dzieci podatne na zachorowanie. A zatem
choroba regularnie odbierała życie znaczącej części
populacji, pozostawiając kolejną grupę trwale
okaleczoną w wyniku powikłań neurologicznych.
Tymczasem skoordynowane działania prowadzone w ramach Światowego Programu Eliminacji
Odry i Różyczki, których trzonem jest zapewnienie
odpowiedniego poziomu wyszczepialności,
może na trwałe wyeliminować tę chorobę. Mamy
szansę, aby w ciągu kilku najbliższych lat powtórzyć
sukces, jaki odnieśliśmy w przypadku ospy
prawdziwej – bez szczepień ochronnych byłoby to niemożliwe.
Przeciwciała matczyne
Pacjenci porównują także odporność uzyskaną
przez niemowlęta matek, które przebyły chorobę, z odpornością dzieci, których matki zostały przeciwko
odrze zaszczepione.
Miano przeciwciał przekazanych potomstwu
przez matki zaszczepione przeciwko odrze może być
niewystarczające, aby zapewnić dziecku ochronę
przed odrą w 1. roku życia.22 Należy jednak podkreślić,
że także przed wprowadzeniem szczepień
ochronnych przebycie odry przez matkę nie gwarantowało
bezpieczeństwa niemowlętom – zawsze
była to grupa najbardziej podatna na zachorowanie i ciężkie powikłania odry. Co więcej, ryzyko odległych
skutków w postaci podostrego stwardniającego
zapalenia mózgu (SSPE) jest aż 16-krotnie większe w przypadku przechorowania odry w 1. roku
życia niż w starszych grupach wiekowych (p. Med.
Prakt. Szczepienia 3/2017, s. 53 – przyp. red.). Wiedza
ta pochodzi przede wszystkim z okresu przed
wprowadzeniem powszechnych szczepień ochronnych.17,18 Skuteczną formą ochrony niemowląt nie
jest zatem przebycie choroby przez potencjalne matki,
ale zapewnienie odpowiedniego odsetka (>95%)
zaszczepionych w populacji. Dzięki temu niemowlęta
nie będą miały się od kogo zarazić.
Odporność przeciwko różyczce i śwince
Konieczność zmian dotyczących szczepienia MMR
podyktowana została sytuacją epidemiologiczną
odry. Pojawiają się oczywiście także pytania o trwałość odporności przeciwko śwince i różyczce.
Rodzice szczególnie obawiają się ewentualnych
późnych zachorowań, kiedy ich dzieci staną się
młodymi dorosłymi. Należy przyznać, że są to całkiem
uzasadnione obawy – zarówno w przypadku
świnki, jak i różyczki ryzyko ciężkich powikłań
dotyczy głównie starszych grup wiekowych.
Uspakajający może być argument, że w wielu
krajach europejskich oraz w Stanach Zjednoczonych
od dawna drugą dawkę szczepionki MMR podaje
się jeszcze wcześniej, <6. roku życia (w Niemczech i w Luksemburgu obie dawki MMR podaje się w 2. rż., w Danii pierwszą podaje się w 15. mż., a drugą w 4. rż., w Irlandii odpowiednio w 13. mż., a następnie w 4. rż., w Hiszpanii i w Wielkiej Brytanii w 13.
mż., a następnie w 3. rż.; w Stanach Zjednoczonych w 13. mż., a następnie 4.–6. rż.).23 Skuteczność tych
schematów szczepienia MMR jest taka sama jak
skuteczność schematu dotychczas (i tymczasowo
nadal) funkcjonującego w Polsce, w którym druga
dawka szczepienia przypada na 10. rok życia.
Skuteczność szczepienia przeciwko różyczce
szacuje się na 90% dla 1 dawki szczepienia. Ponieważ
szczepienie to jest jedną ze składowych szczepienia
przeciwko odrze, śwince i różyczce, podaje
się 2 dawki, co dodatkowo wzmacnia odporność
przeciwko różyczce. W żadnym z wymienionych
wyżej krajów nie obserwuje się przypadków różyczki
wrodzonej. Skuteczność szczepienia MMR w zapobieganiu zachorowaniom na świnkę jest
nieco mniejsza niż w zapobieganiu zachorowaniom
na odrę i wynosi 75% dla 1 dawki i 88% dla 2 dawek szczepionki. W rzadkich przypadkach zachorowań
mimo szczepienia zazwyczaj choroba ma łagodny
przebieg i nie prowadzi do rozwoju ciężkich
powikłań. Odnotowano także ogniska epidemiczne
świnki wśród szczepionych wcześniej młodych
dorosłych, zazwyczaj zgrupowanych w akademikach
lub wspólnotach religijnych itp., co sugeruje,
że odporność poszczepienna w przypadku świnki
faktycznie może nieco słabnąć z wiekiem, a masywny
kontakt z wirusem może „przełamać” odporność
nabytą dzięki szczepieniu. Według wytycznych
Advisory Committee on Immunization
Practices (ACIP) w przypadku wybuchu ogniska
epidemicznego świnki osoby narażone na chorobę
szczepione dotychczas 1 dawką powinny otrzymać
drugą dawkę szczepionki, a osoby szczepione 2 dawkami, ale należące do grup ryzyka, powinny
otrzymać trzecią dawkę szczepienia (o ile nie ma
ku temu przeciwwskazań [p. Med. Prakt. Szczepienia
2/2018, s. 37–44 – przyp. red.]).17 Jednocześnie
należy podkreślić, że od czasu wprowadzenia powszechnych
szczepień ochronnych częstość zachorowań
na świnkę zmniejszyła się o 99%.
Tak jak w przypadku odry, skuteczność szczepienia
przeciwko śwince i różyczce zależy nie
tylko od odpowiedzi immunologicznej, ale także
od odsetka zaszczepionej populacji. Wszystkie
trzy wirusy, przeciwko którym chroni szczepionka
MMR, przenoszone są jedynie przez ludzi, a zatem
odpowiednio duża wyszczepialność jest w stanie
przerwać transmisję wirusa w populacji.
Podsumowanie
Przesunięcie podania drugiej dawki szczepionki MMR z 10. na 6. rok życia ma na celu ograniczenie szerzenia się zachorowań na odrę w populacji dzieci w wieku szkolnym. Skuteczność tej interwencji w dużej mierze zależy od zaangażowania lekarzy oraz umiejętności prowadzenia dialogu z rodzicami. W czasie wizyt należy dołożyć wszelkich starań, aby unikać niepotrzebnych konfliktów, które mogą wyniknąć w związku z obawami rodziców dotyczącymi zasadności zmian w PSO. Pamiętajmy, że perspektywa lekarza i pacjenta znacząco się różnią – medycy dostrzegają problem odry w ujęciu populacyjnym i epidemiologicznym, a podejmowane działania, takie jak przesunięcie drugiej dawki szczepienia na 6. rok życia, wydają się dla nas oczywiste z perspektywy zdrowia publicznego, natomiast rodzice odnoszą każdą decyzję medyczną jedynie do swojego dziecka. Pytania, z którymi przychodzą do naszego gabinetu, wynikają jedynie z troski o własne dziecko i nie mają na celu dyskredytacji naszej wiedzy. Fakt, że rodzic zgłosił się z nimi właśnie do nas, jest już swego rodzaju dowodem zaufania. Nie zmarnujmy tego.
Piśmiennictwo:
1. Komunikat Głównego Inspektora Sanitarnego w sprawie Programu Szczepień Ochronnych na rok 2019. Warszawa, 2018. www.gis.gov.pl/wp-content/uploads/2018/01/akt.pdf (cyt. 13.02.2019)2. World Health Organization. Ten threats to global health in 2019. www.who.int (cyt. 13.02.2019)
3. Fontenot H.B., Kornides M.L., McRee A.L., Gilkey M.B.: Importance of a team approach to recommending the human papillomavirus vaccination. J. Am. Assoc. Nurse. Pract., 2018; 30 (7): 368–372
4. Orenstein W.A., Hinman D.A.: Measles and Rubella Global Strategic Plan 2012–2020 Midterm Review Measles Rubella Midterm Review Report MIDTERM REVIEW TEAM MEMBERS ACKNOWLEDGMENTS. www.who.int/immunization/sage/meetings/2016 (cyt. 19.02.2019)
5. Monthly measles and rubella monitoring report, February 2019. www.ecdc.europa.eu/en/publications-data (cyt. 18.02.2019)
6. WHO: Measles and Rubella Surveillance Data. WHO. 2019. www.who.int/immunization/monitoring_surveillance (cyt. 18.02.2019)
7. www.migracje.gov.pl/statystyki (cyt. 18.02.2019)
8. Instytut Zdrowia Publicznego–Państwowy Zakład Higieny, Zakład Epidemiologii Chorób Zakaźnych i Nadzoru, Główny Inspektorat Sanitarny, Departament Zapobiegania oraz Zwalczania Zakażeń i Chorób Zakaźnych u Ludzi wwwold.pzh.gov.pl/oldpage/epimeld/2017/Sz_2017.pdf (cyt. 19.02.2019)
9. Funk S.: Critical immunity thresholds for measles elimination. www.who.int/immunization (cyt. 19.02.2019)
10. Marin M., Nguyen H.Q., Langidrik J.R. i wsp.: Measles transmission and vaccine effectiveness during a large outbreak on a densely populated island: implications for vaccination policy. Clin. Infect. Dis., 2006; 42 (3): 315–319
11. Demicheli V., Rivetti A., Debalini M.G., Di Pietrantonj C.: Vaccines for measles, mumps and rubella in children. Cochrane Database Syst. Rev., 2012; (2): CD004407
12. Phadke V.K., Bednarczyk R.A., Salmon D.A., Omer S.B.: Association between vaccine refusal and vaccine-preventable diseases in the United States. JAMA, 2016; 315 (11): 1149
13. Musa S., Topalović B., Ćatić S., Smajlagić Z.: Assessment of vaccine effectiveness during measles outbreak in the Federation of Bosnia and Herzegovina, 2014–2015. Cent. Eur. J. Public Health, 2018; 26 (2): 79–82
14. Instytut Zdrowia Publicznego–Państwowy Zakład Higieny, Zakład Epidemiologii Chorób Zakaźnych, Główny Inspektorat Sanitarny, Departament Zapobiegania oraz Zwalczania Zakażeń i Chorób Zakaźnych u Ludzi: Infectious diseases and poisonings in Poland in 2017. wwwold.pzh.gov.pl/oldpage/epimeld/2017/Ch_2017.pdf (cyt. 28.02.2019)
15. Mina M.J., Metcalf C.J.E., de Swart R.L., Osterhaus A.D.M.E., Grenfell B.T.: Long-term measles-induced immunomodulation increases overall childhood infectious disease mortality. Science, 2015; 348 (6235): 694–699
16. Laksono B.M., de Vries R.D., Verburgh R.J. i wsp.: Studies into the mechanism of measles-associated immune suppression during a measles outbreak in the Netherlands. Nat. Commun., 2018; 9 (1): 494 4
17. Red Book. 31. wyd. American Academy of Pediatrics, 2015
18. Marcdante K.J., Kliegman R.M.: Nelson Essentials of Pediatrics. Elsevier, 2015
19. Charakterystyka Produktu Leczniczego Priorix
20. Charakterystyka Produktu Leczniczego M-M-RVaxPro i Aneks
21. Lee L.A., Franzel L., Atwell J. i wsp.: The estimated mortality impact of vaccinations forecast to be administered during 2011–2020 in 73 countries supported by the GAVI Alliance. Vaccine, 2013; 31: B61–B72
22. Guerra F.M., Crowcroft N.S., Friedman L. i wsp.: Waning of measles maternal antibody in infants in measles elimination settings – A systematic literature review. Vaccine, 2018; 36 (10): 1248–125523. Vaccine Scheduler ECDC. www.vaccine-schedule.ecdc.europa.eu (cyt. 28.02.2019)