Centers for Disease Control and Prevention
Tłumaczyła dr med. Małgorzata WójcikKonsultował dr med. Marek Tomasz Szkoda, Departament Zapobiegania oraz Zwalczania Zakażeń i Chorób Zakaźnych u Ludzi,Główny Inspektorat Sanitarny w Warszawie
Skróty: RE – Region Europejski, WHO – Światowa Organizacja Zdrowia
W latach 2003–2009 dokonano znacznego postępu w wyeliminowaniu zachorowań na odrę w europejskim regionie Światowej Organizacji Zdrowia (WHO), które zaplanowano na rok 2010.1,2 Jednak od końca 2009 roku obserwuje się nasilenie transmisji wirusa oraz lokalne ogniska epidemiczne. W 2011 roku lokalne epidemie odry zarejestrowano w 36 spośród 53 krajów należących do Regionu Europejskiego (RE), a łączna liczba zachorowań zgłoszonych do 26 października wyniosła 26 074. Najwięcej przypadków odry zarejestrowano we Francji (niemal 14 000), przede wszystkim wśród starszych dzieci i młodych dorosłych, którzy nie byli szczepieni lub nie posiadają dokumentów potwierdzających ten fakt. Podstawową przyczyną zwiększenia transmisji wirusa oraz występowania ognisk epidemicznych jest zaszczepienie zbyt małego odsetka podatnych na zakażenie populacji. W celu wyeliminowania odry do 2015 roku (datę tę wyznaczono we wrześniu 2010 r. na 60. sesji Europejskiego Komitetu Regionalnego WHO) konieczne będzie: (1) zwiększenie zapotrzebowania na szczepienia i zaopatrzenia w szczepionki, tak aby co najmniej 95% populacji (z różnych grup wiekowych) otrzymało dwie dawki szczepionki, (2) wprowadzenie skutecznych sposobów zwalczania lokalnych ognisk choroby, (3) dalsze zwiększenie nadzoru nad jak najszybszym wykrywaniem pojedynczych zachorowań i ognisk choroby, a w przyszłości potwierdzenia eliminacji choroby.3 Zachorowania na odrę podlegają rejestracji we wszystkich 53 krajach RE (kraje należące do RE wymieniono w przypisie do tab. 1. – przyp. red.). We wszystkich tych krajach zaleca się szczepienie dwiema dawkami szczepionki przeciwko odrze. Zachorowania na odrę rozpoznane na podstawie objawów klinicznych są corocznie zgłaszane do Europejskiego Regionalnego Biura WHO przez przedstawicieli poszczególnych państw na ujednoliconym formularzu WHO oraz UNICEF (formularz Joint Reporting Form jest dostępny na stronie internetowej http://www.who.int/immunization_monitoring/ routine/joint_reporting/en/index.html.). Kraje należące do RE są także zobowiązane do comiesięcznego informowania o poszczególnych zachorowaniach (np. potwierdzenie rozpoznania za pomocą metod laboratoryjnych, dane demograficzne, kliniczne oraz dotyczące szczepień) oraz zgłaszania ewentualnych ognisk epidemicznych. Na ujednoliconym formularzu do europejskiego biura WHO dostarczane są także dane dotyczące odsetka osób zaszczepionych przeciwko odrze.
Tabela 1. Charakterystyka przypadków odry zarejestrowanych w 2011 r. w krajach Regionu Europejskiego WHOa i w wybranych innych krajachb,c
| Charakterystyka | Region Europejski | Francja | Hiszpania | Rumunia | Macedonia | Uzbekistan |
| liczba przypadków
(%) |
liczba przypadów
(%) |
liczba przypadków
(%) |
liczba przypadków
(%) |
liczba przypadków
(%) |
liczba przypadków
(%) | |
| zgłoszone przypadki | 26 074 (100) | 14 025 (100) | 2745 (100) | 2156 (100) | 727 (100) | 316 (100) |
| grupa wiekowa (lata) | ||||||
| <1 | 2343 (9) | 955 (6,8) | 349 (12,7) | 338 (15,7) | 127 (17,5) | 95 (30,1) |
| 1–4 | 4184 (16) | 1791 (12,8) | 484 (17,6) | 902 (41,9) | 109 (15) | 61 (19,3) |
| 5–9 | 3013 (11,6) | 1502 (10,7) | 201 (7,3) | 461 (21,4) | 27 (3,7) | 37 (11,7) |
| 10–14 | 3410 (13,1) | 2068 (14,7) | 190 (6,9) | 199 (9,2) | 30 (4,1) | 25 (7,9) |
| 15–19 | 3700 (14,2) | 2461 (17,5) | 214 (7,8) | 115 (5,3) | 81 (11,1) | 11 (3,5) |
| ≥20 | 9182 (35,2) | 5156 (36,8) | 1307 (47,6) | 140 (6,5) | 351 (48,3) | 87 (27,5) |
| brak danych | 242 (0,9) | 92 (0,7) | 0 (0) | 1 (<0,1) | 2 (0,3) | 0 (0) |
| średni wiek (lata) | 15 | 16 | 18 | 4 | 17 | 7 |
| szczepienie przeciwko odrze | ||||||
| 0 dawek | 11 763 (45,1) | 3594 (25,6) | 1508 (55) | 1560 (72,4) | 589 (81) | 134 (42,4) |
| 1 dawka | 1936 (7,4) | 708 (5,1) | 248 (9) | 490 (22,7) | 58 (8) | 77 (24,4) |
| ≥2 dawki | 550 (2,1) | 203 (1,4) | 67 (2,4) | 105 (4,8) | 27 (3,7) | 31 (9,8) |
| brak danych | 11 825 (45,4) | 9520 (67,9) | 922 (33,6) | 1 (<0,1) | 53 (7,3) | 74 (23,4) | a W 2011 r. do RE wg WHO należały 53 państwa członkowskie, które dla potrzeb niniejszego raportu pogrupowano na podregion Europy Zachodniej (Andora, Austria, Belgia, Cypr, Dania, Finlandia, Francja, Niemcy, Grecja, Islandia, Irlandia, Izrael, Włochy, Luksemburg, Malta, Monako, Holandia, Norwegia, Portugalia, San Marino, Hiszpania, Szwecja, Szwajcaria oraz Wielka Brytania), podregion Europy Środkowej i Wschodniej (Albania, Bośnia i Hercegowina, Bułgaria, Chorwacja, Czechy, Estonia, Węgry, Litwa, Łotwa, Czarnogóra, Polska, Rumunia, Serbia, Słowacja, Słowenia, Macedonia oraz Turcja) oraz niezależne kraje powstałe po rozpadzie Związku Radzieckiego (Armenia, Azerbejdżan, Białoruś, Gruzja, Kazachstan, Kirgistan, Mołdawia, Rosja, Tadżykistan, Turkmenistan, Ukraina oraz Uzbekistan). b Kraje wybrano z każdego podregionu na podstawie dużej liczby zachorowań oraz dostępu do szczegółowych informacji na temat epidemii oraz podjętych środków. c Dane z 26 października 2011 r. na podstawie comiesięcznych raportów oraz raportów dotyczących epidemii zgłoszonych przez państwa członkowskie WHO. |
Pod koniec 2009 roku, po 3 latach najmniejszej w historii zapadalności na odrę1, liczba zgłoszonych zachorowań gwałtownie się zwiększyła. W 2010 roku wyniosła ona 30 639, osiągając największą wartość od 2006 roku. Do 26 października 2011 roku w RE odnotowano 26 074 przypadki odry, w tym: 21 724 (83,3%) w Europie Zachodniej, 3570 (13,7%) w Europie Środkowej i Wschodniej oraz 780 (3,0%) w krajach byłego Związku Radzieckiego. Największą od 2008 roku liczbę zachorowań na odrę w krajach RE zgłoszono w Europie Zachodniej. Wyjątkiem był rok 2010, kiedy najwięcej przypadków rozpoznano w Europie Środkowej i Wschodniej, co było spowodowane dużą epidemią odry w Bułgarii (24 401 zarejestrowanych przypadków w latach 2009–2011) (p. ryc.). Spośród wszystkich zachorowań na odrę zgłoszonych do 26 października 2011 roku, 12 882 (49,4%) z nich odnotowano u osób ≥15. roku życia, 6527 (25%) u dzieci ≤5. roku życia, a 6423 (24,7%) u dzieci w wieku 5–14 lat (p. tab. 1.). Średni wiek chorych wynosił 15 lat. 11 763 (45,1%) chorych nie było szczepionych, a 11 825 (45,4%) nie posiadało dokumentów potwierdzających ten fakt (p. tab. 1.). Hospitalizacji wymagało 7288 (28%) chorych, w tym 4293 (58,9%) w krajach Europy Zachodniej, 2609 (35,8%) w krajach Europy Środkowej i Wschodniej oraz 386 (5,3%) w krajach byłego Związku Radzieckiego. W tych dwóch ostatnich regionach, w których od dawna rutynową praktyką jest leczenie odry w warunkach szpitalnych, odsetek chorych hospitalizowanych był większy (odpowiednio: 73,1 i 49,5%) niż w krajach Europy Zachodniej (19,8%), gdzie na leczenie szpitalne zwykle kierowani są jedynie chorzy z najcięższym przebiegiem odry. Z powodu odry zmarło 9 osób, w tym 6 we Francji oraz po 1 osobie w Niemczech, Kirgistanie i Rumunii. Siedem zgonów odnotowano u osób >10. roku życia. Cztery osoby spośród zmarłych nie były szczepione, a u pozostałych 5 tego faktu nie potwierdzono w dokumentach. Od stycznia do 26 października 2011 roku zgłoszono 115 ognisk epidemicznych w 36 krajach, łącznie 21 177 (81,2%) zachorowań. Największe lokalne aktywne ognisko epidemiczne, które do 26 października 2011 roku objęło 14 025 osób, występuje we Francji. 2593 (18,5%) zachorowania we Francji odnotowano w regionie Rodano-Alpejskim, 2167 (15,5%) w regionie Prowansja-Alpy-Lazurowe Wybrzeże, 1191 (8,5%) w regionie Langwedocja-Roussillo, 1158 (8,3%) w regionie Limousin, a 1080 (7,7%) w Île-de-France. W Hiszpanii zachorowania na odrę odnotowano w 16 spośród 17 wspólnot autonomicznych oraz w 2 miastach autonomicznych, w tym 1381 (50,3%) w Andaluzji, 439 (16,0%) w Katalonii i 329 (12%) w Madrycie.
W Rumunii przypadki odry stwierdzono w 34 spośród 42 prowincji, w tym 1860 (86,3%) w sześciu okręgach położonych w północno-zachodniej części kraju (Arad, Bihor, Kluż-Napoka, Maramures, Salaj i Satu Mare). Wirus rozprzestrzeniał się w różnych środowiskach, w całych wspólnotach, grupach sprzeciwiających się szczepieniom ze względów religijnych lub filozoficznych oraz w populacjach z ograniczonym dostępem do świadczeń zdrowotnych i edukacji szkolnej.
Wirus rozprzestrzeniał się w różnych środowiskach w poszczególnych krajach. Odnotowano na przykład zachorowania wśród uczestników wakacyjnych obozów (we Francji) i w populacji wiejskiej (w Rumunii). Nie podano natomiast takich informacji odnośnie do zachorowań w Uzbekistanie. W 2011 roku z próbek pobranych od chorych z Regionu Europejskiego WHO metodą sekwencjonowania zidentyfikowano genotypy wirusa: D4B3, G3, D8, D9 oraz H1. Dominował genotyp D4, który w 2011 roku wykryto w 24 krajach. Od 2008 roku ten genotyp jest odpowiedzialny za lokalne epidemie odry w krajach RE,4,5 w tym za ogniska epidemiczne w 2011 roku we Francji, Hiszpanii, krajach byłej Jugosławii, Macedonii, Rumunii i w Uzbekistanie. We Francji wykryto dodatkowo genotyp G3, a w Hiszpanii B3.
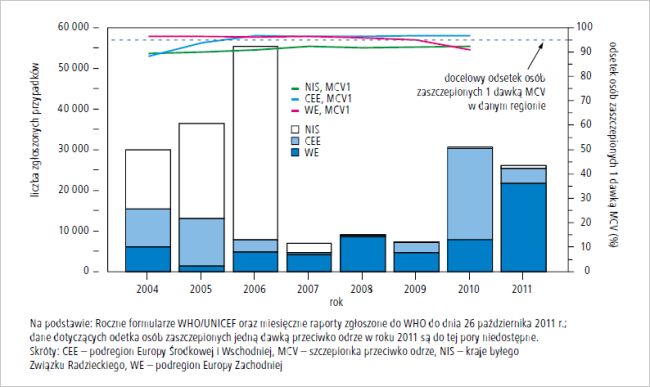 Ryc. Całkowita liczba
zgłoszonych przypadków
odry oraz odsetek dzieci w wieku 13–24 miesięcy
zaszczepionych 1 dawką
szczepionki przeciwko odrze w Regionie Europejskim WHO w latach 2004–2011
Ryc. Całkowita liczba
zgłoszonych przypadków
odry oraz odsetek dzieci w wieku 13–24 miesięcy
zaszczepionych 1 dawką
szczepionki przeciwko odrze w Regionie Europejskim WHO w latach 2004–2011W odpowiedzi na epidemię odry wdrożono szerokie działania profilaktyczne poprzez: (1) wzmocnienie nadzoru w celu jak najszybszego rozpoznawania i monitorowania pojedynczych zachorowań oraz ognisk choroby, (2) mobilizację społeczną oraz popularyzację szczepień w populacji ogólnej i wśród pracowników ochrony zdrowia, (3) modyfikację programu szczepień i polityki szczepień oraz (4) realizację szczepień uzupełniających (wychwytujących), począwszy od proponowania bezpłatnych szczepień osobom, które nie zostały objęte programami szczepień powszechnych, aż do ogólnokrajowych lub regionalnych kampanii (p. tab. 2.).
W latach 2004–2010 jedną dawką szczepionki przeciwko odrze zaszczepiono 92–94% populacji RE. W Europie Zachodniej odsetek ten był mniejszy (90–92%) niż w Europie Środkowej i Wschodniej (88–97%) oraz w krajach byłego Związku Radzieckiego (91–96%) (p. ryc.). We Francji w latach 2004–2010 jedną dawkę szczepionki przeciwko odrze otrzymało 87–90% populacji.
Tabela 2. Działania podjęte w wybranych krajach Regionu Europejskiego WHO w odpowiedzi na epidemię odry w 2011 roku
| Podregion/kraj | Podjęte działania | |||||
| Europa Zachodnia | ||||||
| Francja | Zmiana programu szczepień ochronnych obejmująca: (1) 2 dawki szczepionki przeciwko odrze, śwince i różyczce (MMR ) dla wszystkich osób urodzonych od 1980 r. (w przeszłości zalecano 1 dawkę dla dorosłych urodzonych w latach 1980–1991) oraz (2) zalecenie podania pierwszej dawki szczepionki MMR w wieku 9 mies. zamiast 12 mies. u dzieci przebywających w żłobkach lub mających codziennie bliski kontakt z innymi dziećmi Ogólnokrajowa kampania informacyjna rozpoczęta w październiku 2011 r., adresowana do pracowników systemu opieki zdrowotnej, młodych dorosłych oraz matek w wieku 40–60 lat, której celem jest dostarczenie informacji o epidemiach odry, zaleceniach dotyczących szczepień przeciwko odrze oraz zwiększenie odsetka osób zaszczepionych 2 dawkami szczepionki MMR w grupie z nieudokumentowanymi szczepieniami. Zalecenie dla szkół o potrzebie oceny odsetka dzieci zaszczepionych oraz powiadamianie rodziców, których dzieci nie otrzymały 2 dawek szczepionki MMR. Rewizja zaleceń dotyczących profilaktyki poekspozycyjnej, w tym stosowanie monowalentnej szczepionki przeciwko odrze u dzieci w wieku 6–8 mies. oraz immunoglobuliny u niemowląt <1. rż., chorych z zaburzeniami odporności oraz kobiet w ciąży. | |||||
| Hiszpania | Starania na rzecz intensyfikacji realizacji programów szczepień na poziomie regionalnym oraz zwiększenie odporności wśród pracowników opieki zdrowotnej, osób w wieku 20–39 lat oraz innych narażonych na zakażenie grup. Zmiana programu szczepień ochronnych, wprowadzenie zalecenia szczepienia pierwszą dawką szczepionki MMR w wieku 12 mies., zamiast w wieku 12–15 mies. Wprowadzenie ogólnokrajowych kampanii informacyjnych skierowanych do pracowników systemu opieki zdrowotnej oraz populacji ogólnej. Wzmocnienie wymiany informacji pomiędzy opieką zdrowotną a służbami systemu ochrony zdrowia, w tym informowanie pracowników opieki zdrowotnej o aktualnej sytuacji epidemiologicznej w Hiszpanii i Europie, zwiększenie ich czujności w celu wczesnego wykrywania odry oraz kontrola transmisji zakażeń. Zalecenie zgłaszania danych dotyczących odsetka zaszczepionych osób z poziomu lokalnego do centralnego. | |||||
| Europa Środkowa i Wschodnia | ||||||
| Rumunia | Szczepienia uzupełniające MMR w rejonie występowania odry skierowane do dzieci w wieku od 7 mies. do 7 lat, niezależnie od wykonanych wcześniej szczepień. Aktywne poszukiwanie przypadków odry oraz osób z kontaktu w szpitalach i społecznościach. Działania krajowych organów zdrowia publicznego zwiększające świadomość pracowników służby zdrowia i ogólnej populacji w zakresie epidemii. | |||||
| Macedonia | Szczepienia uzupełniające u 40 000 osób. Społeczna mobilizacja z zaangażowaniem mediatorów pochodzących ze społeczności romskiej. Dalekosiężne działania realizowane przez zespoły ds. szczepień. | |||||
| Kraje powstałe po upadku Związku Radzieckiego | ||||||
| Uzbekistan | Ogólnokrajowe szczepienia uzupełniające przeciwko odrze i śwince we wrześniu 2011 r.: docelowo 7,55 mln dzieci w wieku 1–14 lat; dane dotyczące liczby osób objętych szczepieniem uzupełniającym: administracyjne: 99,5%; szacunkowa ocena skuteczności kampanii po jej zakończeniu: 98,4%. Zabezpieczenie przez rząd środków finansowych na realizację zamówień drugiej dawki rutynowego szczepienia przeciwko odrze w 2011 r. Centralizacja zamówień szczepionki w 2012 r. | |||||
Komentarz redakcji „Morbidity and Mortality Weekly Report”
Zwiększenie transmisji wirusa odry w krajach RE znacznie utrudnia osiągnięcie wyznaczonego celu, którym jest wyeliminowanie odry do 2015 roku. Chociaż ogólnie przeciwko odrze zaszczepiono znaczny odsetek populacji RE, to jedną dawkę szczepionki otrzymało <95% populacji, zwłaszcza w krajach Europy Zachodniej. Te dane wskazują, że niektóre osoby, na przykład starsze dzieci oraz dorośli, należą do grup zwiększonego ryzyka, a zaszczepienie <95% populacji może sprzyjać rozprzestrzenianiu się wirusa, prowadząc do wybuchu epidemii o dużym zasięgu.1,6 Aby zwiększyć odporność w populacji RE, w grupach ryzyka należy zastosować dodatkowe środki zwiększające szansę na zaszczepienie dwiema dawkami szczepionki co najmniej 95% z nich. Zmniejszenie zapotrzebowania na szczepionki przeciwko odrze w RE wynika głównie z braku wiedzy na temat poważnych konsekwencji zachorowania, co skutkuje niechęcią do poddawania się szczepieniu, sceptycznym stosunkiem do korzyści ze szczepienia i strachem przed niepożądanymi odczynami poszczepiennymi, a w niektórych środowiskach jest związane z ograniczonym dostępem do opieki zdrowotnej.6 Poważną przeszkodą w zwiększaniu odporności populacyjnej w niektórych społecznościach RE, zwłaszcza w Europie Zachodniej, są względy religijne lub filozoficzne.6 Znaczny odsetek starszych dzieci i młodych dorosłych szczególnie podatnych na zakażenie w związku z zaszczepieniem nieznacznego odsetka populacji w przeszłości oraz zmniejszeniem naturalnej ekspozycji na wirusa odry w wyniku realizacji skutecznych programów szczepień, zwiększył średni wiek zachorowania na odrę w RE.1,7 Ta zmiana w epidemiologii odry wymaga opracowania nowych strategii dostosowanych do potrzeb starszych grup wiekowych oraz wprowadzenia środków zapobiegających transmisji wirusa na niemowlęta zbyt młode, aby można im było podać szczepionkę.
|
Co już wiadomo na ten temat? W latach 2003–2009 osiągnięto znaczący postęp w zakresie zaplanowanego na 2010 rok przez Światową Organizację Zdrowia wyeliminowania odry z Regionu Europejskiego. Jednak po 3 latach najmniejszej w historii zapadalności na odrę, od końca 2009 roku liczba nowych zachorowań gwałtownie się zwiększyła. Co wnosi to opracowanie?Od początku roku do 26 października 2011 roku w Regionie Europejskim zarejestrowano 26 074 przypadki odry. Ogniska epidemiczne stwierdzono w 35 spośród 53 krajów, odnotowano 9 zgonów związanych z odrą. Najwięcej zachorowań na odrę stwierdzono we Francji (ok. 14 000). Niemal połowa (49,4%) chorych w regionie była w wieku ≥15 lat. Większość chorych nie była szczepiona (45,1%) lub nie posiadała dokumentów potwierdzających ten fakt (45,4%). Jakie ma to znaczenie dla zdrowia publicznego?W wyniku nierealizowania szczepień (zwłaszcza w Europie Zachodniej) niektóre grupy wiekowe są szczególnie narażone na zakażenie. Spowodowało to zwiększenie transmisji wirusa oraz wybuchy epidemii odry w Regionie Europejskim. Wyeliminowanie odry w regionie zaplanowane przez WHO na rok 2015 będzie wymagało: (1) zwiększenia zapotrzebowania na szczepienia oraz podaży szczepionek, tak aby co najmniej 95% populacji otrzymało dwie dawki szczepionki, (2) wprowadzenia skutecznych sposobów zwalczania lokalnych ognisk choroby, (3) dalszego wzmocnienia nadzoru w celu jak najszybszego wykrywania pojedynczych zachorowań i ognisk choroby, a w przyszłości potwierdzenia eliminacji choroby. |
Aby zapobiec dalszemu rozprzestrzenianiu się wirusa, konieczne jest ciągłe prowadzenie skutecznego nadzoru, zapobieganie epidemii oraz stała kontrola, zwłaszcza przed masowymi zgromadzeniami (np. Mistrzostwa Europy w piłce nożnej w Polsce i na Ukrainie w 2012 r.). Wprowadzenie w 2012 roku w RE uaktualnionych wytycznych dotyczących zapobiegania zachorowaniom na odrę i różyczkę8 przyczyni się do dalszego wzmocnienia nadzoru w państwach członkowskich.
Zachorowania na odrę w krajach RE, będące przyczyną zgonów i chorób, którym można zapobiegać, a także wymagające dużych nakładów finansowych, sprawiają, że ich konsekwencje mają zasięg ogólnoświatowy. Dziewięć zgonów oraz tysiące hospitalizacji z powodu odry w krajach RE w 2011 roku przypominają, że odra jest poważną chorobą, która może prowadzić do śmierci w każdym wieku, nawet w krajach charakteryzujących się wysokim standardem opieki zdrowotnej i rzadkim występowaniem niedożywienia. Wysokie koszty finansowe i ludzkie związane z tymi epidemiami dodatkowo obciążają te i tak już ograniczone zasoby. Ponadto kraje RE stały się źródłem wirusa dla innych państw, takich jak kraje Regionu Amerykańskiego, uznany przez WHO za obszar wolny od odry. Uważa się, że większość zakażeń wirusem odry w Stanach Zjednoczonych od 2008 roku została zwleczona z RE. Tylko w 2011 roku zanotowano 20 takich zakażeń, w tym 11–13 z nich zawleczono z Francji.9 W 2011 roku w Regionie Amerykańskim stwierdzono blisko 1000 przypadków odry, co było związane z koniecznością zwiększenia nakładów na opiekę zdrowotną.10 Aby zwiększyć zapotrzebowanie na szczepienia przeciwko odrze w krajach RE, potrzebne są nowoczesne strategie i narzędzia umożliwiające skuteczne informowanie całego społeczeństwa oraz pracowników systemu opieki zdrowotnej o poważnych konsekwencjach odry oraz o korzyściach ze szczepień. Wyeliminowanie odry w krajach RE do 2015 roku jest możliwe. Jednak osiągnięcie tego celu będzie wymagało ciągłego i odpowiednio mocnego zaangażowania politycznego umożliwiającego realizację obowiązkowych szczepień dzieci w całym RE. Konieczne jest także wdrożenie dodatkowych środków, w tym szczepień uzupełniających, w celu ograniczenia prepapodatności na zakażenie wśród starszych osób oraz zapewnienie dostępu do opieki zdrowotnej w zaniedbanych pod tym względem populacjach.
Podziękowania
Członkom zespołów odpowiedzialnych za programy szczepień we wszystkich 53 państwach Regionu Europejskiego WHO.
Piśmiennictwo1. Martin R., Wassilak S., Emiroglu N., et al.: What will it take to achieve 1. measles elimination in the World Health Organization European Region: progress from 2003–2009 and essential accelerated actions. J. Infect. Dis., 2011; 204 (supl. 1): S325–334
2. World Health Organization. Health 21: the health for all policy framework for the WHO European Region. European health for all series, no. 6. Copenhagen, Denmark, World Health Organization Regional Office for Europe, 1999. Available at http://www.euro.who. int/__data/assets/pdf_file/0010/98 398/wa540ga199heeng.pdf. Accessed November 23, 2011
3. World Health Organization: Renewed commitment to elimination of measles and rubella and prevention of congenital rubella syndrome by 2015 and sustained support for polio-free status in the WHO European Region. Resolution 12 (EUR/RC60/R12). Copenhagen, Denmark, World Health Organization Regional Committee for Europe, 2010. Available at http://www.euro.who.int/__data/assets/pdf_file/0016/122 236/RC60_eRes12.pdf. Accessed November 23, 2011
4. Mankertz A., Mulders M.N., Shulga S., et al.: Molecular genotyping and epidemiology of measles virus transmission in the World Health Organization European Region, 2007–2009. J. Infect. Dis., 2011; 204 (supl. 1): S335–342
5. Mankertz A., Mihneva Z., Gold H., et al.: Spread of measles virus D4- Hamburg, Europe, 2008–2011. Emerg. Infect. Dis., 2011; 17: 1396–1401
6. Muscat M.: Who gets measles in Europe? J. Infect. Dis., 2011; 204 (supl. 1): S353–365
7. Doshi S., Khetsuriani N., Zakhashvili K., Baidoshvili L., Imnadze P., Uzicanin A.: Ongoing measles and rubella transmission in Georgia, 2004–05: implications for the national and regional elimination efforts. Int. J. Epidemiol., 2009; 38: 182–191
8. World Health Organization: Surveillance guidelines for measles, rubella and congenital rubella syndrome in the WHO European Region. Copenhagen, Denmark, World Health Organization Regional Office for Europe; 2009. Available at http://www.euro.who. int/__data/assets/pdf_file/0018/79 020/E93 035.pdf. Accessed November 23, 2011
9. CDC. Measles–United States, January–May 20, 2011. MMWR, 2011; 60: 666–668
10. Panamerican Health Organization: Measles and rubella surveillance in the Americas. Measles/Rubella Wkly Bull 2011;17. Available at http://new.paho.org/hq/dmdocuments/ 2011/sme1717.pdf. Accessed November 23, 2011
KOMENTARZ
dr med. Marek Tomasz Szkoda
Departament Zapobiegania oraz Zwalczania Zakażeń i Chorób Zakaźnych u Ludzi, Główny Inspektorat Sanitarny w Warszawie
Polska na tle innych krajów europejskich charakteryzuje się dużym odsetkiem osób zaszczepionych, także przeciwko odrze. Przyczyną większości zachorowań w ciągu kilku ostatnich lat było zawleczenie tej choroby z krajów Europy Zachodniej i wybuch małych endemii wśród osób nieszczepionych z określonych grup społecznych. Poszczególne zachorowania dotyczyły zarówno dzieci, jak i osób dorosłych.
Z uwagi na podobieństwo kliniczne oraz stopniowe zmniejszanie się liczby zachorowań na odrę i różyczkę, warto połączyć programy eliminacji obu chorób. Niestety Polska jest krajem z jednym z największych współczynników zgłoszeń zachorowań na różyczkę (jednak niemal wszystkie zgłoszone przypadki to podejrzenie, a nie zachorowania potwierdzone laboratoryjnie; rozpoznanie różyczki bez potwierdzenia laboratoryjnego jest bardzo mało wiarygodne – przyp. red.).
Obraz kliniczny różyczki nie jest jednoznaczny, niektóre choroby przebiegające z wysypką mogą przypominać różyczkę, z drugiej strony faktyczne przypadki różyczki mogą pozostać nierozpoznane. Na przestrzeni ostatnich lat odnotowano pojedyncze przypadki różyczki wrodzonej, należy jednak zwrócić uwagę na ich małą liczbę w stosunku do tej dużej zapadalności na różyczkę (w 2010 r. w Polsce zgłoszono 1 przypadek różyczki wrodzonej i 4196 podejrzeń zachorowania na różyczkę, dla porównania w Wielkiej Brytanii w 2008 r. zgłoszono 35 przypadków różyczki potwierdzonej laboratoryjnie i 2 przypadki różyczki wrodzonej – przyp. red.). Dane z każdego kraju mają swoją specyfikę – nadzór epidemiologiczny w Polsce opiera się na danych zgłoszonych przez lekarzy. Niestety zwykle mamy do czynienia ze zgłaszaniem prawdopodobnych zachorowań – bez potwierdzenia laboratoryjnego i bez dokładnego wywiadu epidemiologicznego. Większość zgłoszeń to raporty o rozpoznaniu na podstawie obrazu klinicznego. Mała liczba przypadków różyczki wrodzonej w Polsce może więc odzwierciedlać niski poziom diagnostyki przyczyn wad wrodzonych albo zawyżony wskaźnik zgłoszeń zachorowań na różyczkę (ze względu na brak potwierdzenia laboratoryjnego). Weryfikacja stanu uodpornienia przeciwko różyczce u obojga przyszłych rodziców już na etapie planowania ciąży powinna być również pretekstem do odpowiedniego uzupełnienia szczepienia, także u ojca.
Drugą kwestią jest obowiązujący w Polsce schemat szczepienia przeciwko odrze. Obowiązujący w danym roku Program Szczepień Ochronnych zależy od sytuacji epidemiologicznej, wynika też ze schematów szczepień i zmian na przestrzeni ostatnich lat oraz możliwości finansowych państwa. Inną kwestią jest dostęp do szczepionek – dostępność tylko szczepionki skojarzonej MMR oraz społeczna akceptacja szczepień zarówno przez pacjentów, jak i lekarzy. Zasadniczym problemem jest odpowiedź na pytanie, jak zabezpieczyć populacje przed odrą, różyczką oraz świnką przy użyciu jednego prepapodatności ratu i ograniczonych możliwościach finansowych. Dla lepszego zrozumienia problematyki szczepień z punktu widzenia populacji polecam raport miesięczny European Centre for Disease Control and Prevention (ECDC) z 19 marca 2012 r. o sytuacji epidemiologicznej odry w Europie, a zwłaszcza punkt „The paradox of measles cases among the vaccinated”.
Każdy lekarz podejrzewający lub rozpoznający zachorowanie na odrę powinien zgłosić ten fakt do Państwowego Powiatowego Inspektora Sanitarnego (PPIS) właściwego dla miejsca rozpoznania. W celu potwierdzenia rozpoznania klinicznego należy wykonać badania wirusologiczne. Badania te na terenie całej Polski są wykonywane bezpłatnie (warunkiem jest zgłoszenie zachorowania do PPIS). Koszty przesłania materiału do badań pokrywa placówka zlecająca ich wykonanie. W celu potwierdzenia zachorowania należy:
- wyizolować wirusa odry – materiał trzeba pobrać we wczesnym okresie choroby (najlepiej w ciągu 1–4 dni od wystąpienia osutki, podczas pierwszego kontaktu chorego z lekarzem), gdyż w późniejszym okresie szansa na izolację wirusa gwałtownie się zmniejsza. Materiałem do badania może być: wymaz z gardła, mocz lub krew pełna pobrana do probówki z heparyną (nie wolno jej zamrażać!);
- wykryć swoiste przeciwciała klasy IgM w surowicy – swoiste dla wirusa odry przeciwciała klasy IgM pojawiają sie w ciągu 2–3 dni od wystąpienia osutki. Jeżeli próbkę pobrano przed upływem 7 dni od wystąpienia osutki i otrzymano ujemny wynik oznaczenia, badanie należy powtórzyć.
Szczegółowe zalecenia dotyczące pobierania i przesyłania próbek klinicznych w kierunku diagnostyki odry i różyczki w ramach programu Światowej Organizacji Zdrowia (WHO) można znaleźć na stronach internetowych Narodowego Laboratorium WHO ds. odry i różyczki (http:// www.pzh.gov.pl/page/index.php?id=1081), które mieści się w Państwowym Zakładzie Higieny w Warszawie.
Piśmiennictwo do komentarza1. Mankertz A., Mihneva Z., Gold H. i wsp.: Spread of measles virus 1. D4-Hamburg, Europe, 2008–2011. Emerg. Infect. Dis., 2011; 17 (8): 1396–1401
2. Rogalska J., Santibanez S., Mankertz A. i wsp.: Spotlight on measles 2010: an epidemiological overview of measles outbreaks in Poland in relation to the measles elimination goal. Euro. Surveill., 2010; 15 (17): 19 549
3. Makówka A., Siennicka J.: Validation of nested RT-PCR method for detection of measles virus in clinical samples. Med. Dosw. Mikrobiol., 2008; 60 (4): 329–334
4. Makówka A., Litwińska B.: Epidemiological surveillance of measles occurrence in Poland in 2006 by means of virological and molecular methods. Przegl. Epidemiol., 2008; 62 (3): 539–545
5. Makowka A., Gut W., Litwińska B. i wsp.: Genotyping of measles and rubella virus strains circulating in Poland in 2007. Euro. Surveill., 2007; 12 (10): E071 025.2
6. Makówka A., Gut W., Litwińska B.: Measles elimination programme on the world and Poland. Przegl. Epidemiol., 2007; 61 (1): 135–142 7. Meldunki o zachorowaniach na choroby zakaźne, zakażeniach i zatruciach w Polsce (dwutygodniowe, kwartalne, półroczne, roczne) http://www.pzh.gov.pl/oldpage/ epimeld/index_p.html
8. Monthly measles monitoring, 19 March 2012 ECDC http://ecdc.europa.eu/en/publications/ Publications/SUR-EMMO-European-monthly-measles-monitoring- March-2012.pdf
9. Rogalska J., Rzepczak E., Stefanoff P.: Różyczka w Polsce w 2007 roku. Przegl. Epidemiol., 2009; 63: 177–180
10. Zieliński A.: Nadzór epidemiologiczny. Przegl. Epidemiol., 2002; 56: 499–508
11. Zimmerman L., Rogalska J., Wannemuehler K.A. i wsp.: Toward rubella elimination in Poland: need for supplemental immunization activities, enhanced surveillance, and further integration with measles elimination efforts. J. Infect. Dis., 2011; 204 (supl. 1): S389–S395

























