Opracowali: Anna Bagińska, dr hab. med. Filip Mejza
Skróty: ARDS (acute respiratory distress syndrome) – zespół ostrej niewydolności oddechowej, CI – przedział ufności, COVID-19 (coronavirus disease) – choroba wywołana przez SARS-CoV-2, ECMO (extracorporeal membrane oxygenation) – pozaustrojowa oksygenacja przezbłonowa, FiO2 – zawartość tlenu w mieszaninie oddechowej, HR – hazard względny, ITT (intention-to-treat) – analiza zgodna z zamiarem leczenia, OIT – oddział intensywnej terapii, PaO2 – ciśnienie parcjalne tlenu we krwi tętniczej, RCT – badanie z randomizacją, RT-PCR (reverse transcription polymerase chain reaction) – reakcja odwrotnej transkryptazy i reakcja łańcuchowa polimerazy, SaO2 – wysycenie tlenem hemoglobiny krwi tętniczej, SARS-CoV-2 (severe acute respiratory syndrome coronavirus 2) – koronawirus zespołu ostrej niewydolności oddechowej 2
Metodyka: jednoośrodkowe RCT, próba otwarta; analiza ITT
Populacja: 199 dorosłych (wiek [mediana] 58 lat, mężczyźni 60%) z zapaleniem płuc w przebiegu zakażenia SARS-CoV-2 (potwierdzonego metodą RT-PCR) oraz SaO2 ≤94% przy oddychaniu powietrzem atmosferycznym lub PaO2/FiO2 <300 mm Hg; mediana czasu od pojawienia się objawów COVID-19 do randomizacji – 13 dni
Interwencja: lopinawir z rytonawirem (400 mg/100 mg 2 × dz. p.o.) przez 14 dni w połączeniu z opieką standardową
Kontrola: opieka standardowa
Na opiekę standardową składały się stosowane w razie potrzeby: tlenoterapia, nieinwazyjna
lub inwazyjna wentylacja mechaniczna (wspomaganie
wentylacji łącznie u ok. 30% badanych),
antybiotykoterapia, leki obkurczające naczynia
krwionośne, leczenie nerkozastępcze, ECMO).
Wyniki: p. tab.
Ponadto nie stwierdzono istotnych
różnic między badanymi grupami w czasie pobytu
na OIT, czasie hospitalizacji oraz w odsetku
chorych, u których utrzymywał się dodatni wynik
badania w kierunku SARS-CoV-2. Objawy niepożądane
występowały z podobną częstością w obu
grupach (48,4% vs 49,5%). U chorych leczonych
lopinawirem z rytonawirem stwierdzono częstsze, w porównaniu z grupą kontrolną, występowanie
objawów niepożądanych ze strony układu pokarmowego
(nudności, wymioty, uczucie dyskomfortu w jamie brzusznej, biegunka, ból brzucha, zmniejszenie
łaknienia), w tym ciężkich (4,2% vs 0%),
natomiast u chorych objętych tylko opieką standardową
częściej występowały ciężkie zdarzenia
niepożądane, w tym niewydolność oddechowa lub
ARDS (27,3% vs 12,6%).
| Tabela. Lopinawir z rytonawirem w połączeniu z opieką standardową w porównaniu z samą opieką standardową w leczeniu COVID-19 o ciężkim przebiegu w okresie 28 dni | |||
|---|---|---|---|
| Punkty końcowe | Lopinawir z rytonawirem | Opieka standardowa | HR (95% CI) |
| czas do uzyskania poprawy klinicznej,a dni (mediana) | 16,0 | 16,0 | 1,31 (0,95–1,85) |
| Różnica efektu (95% CI) | |||
| zgon (%) | 19,2 | 25,0 | –5,8 pkt procentowego (od –17,3 do 5,7 pkt) |
| długość pobytu na OIT, dni (mediana) | 6 | 11 | –5 dni (od –9 dni do 0) |
| a zdefiniowanej jako poprawa o ≥2 pkt względem stanu początkowego (ocena w 7-stopniowej skali, gdzie:
1 – chory niehospitalizowany, zdolny do powrotu do zwykłej aktywności, 2 – chory niehospitalizowany, ale niezdolny do podejmowania codziennych aktywności, 3 – chory hospitalizowany, niewymagający tlenoterapii, 4 – chory hospitalizowany, wymagający tlenoterapii, 5 – chory hospitalizowany, wymagający wysokoprzepływowej tlenoterapii donosowej i/lub nieinwazyjnej wentylacji mechanicznej płuc, 6 – chory hospitalizowany, wymagający ECMO i/lub inwazyjnej wentylacji mechanicznej płuc, 7 – zgon) lub wypisanie ze szpitala | |||
Wnioski
U dorosłych chorych hospitalizowanych z powodu COVID-19 o ciężkim przebiegu nie zaobserwowano wyraźnych korzyści z leczenia lopinawirem z rytonawirem w porównaniu z opieką standardową – stosowanie lopinawiru z rytonawirem łącznie z opieką standardową w porównaniu z samą opieką standardową nie miało wpływu na czas do uzyskania poprawy klinicznej i ryzyko zgonu, wiązało się natomiast z częstszym występowaniem objawów niepożądanych ze strony układu pokarmowego. Ciężkie zdarzenia niepożądane występowały częściej u chorych objętych samą opieką standardową. Zaobserwowane w badaniu różnice pomiędzy grupami mogły być przypadkowe, i konieczne są dalsze badania.
Komentarz
dr hab. n. med. Filip Mejza1, dr n. med. Jacek Mrukowicz2,
prof. Roman Jaeschke MD MSc3
1 Pracownia Podejmowania Decyzji Klinicznych, Collegium Medicum
Uniwersytetu Jagiellońskiego w Krakowie, 2 Polski Instytut Evidence Based Medicine w Krakowie, 3 Departments of Medicine, Department of Clinical Epidemiology
& Biostatistics, McMaster University, Hamilton, Ontario, Kanada
Jak cytować: Mejza F., Mrukowicz J., Jaeschke R.: Komentarz. W: Lopinawir z rytonawirem w połączeniu z opieką standardową w porównaniu z samą opieką standardową u chorych na COVID-19 o ciężkim przebiegu. Med. Prakt., 2020; 4: 142–144
Skróty: AIDS (acquired immune deficiency syndrome) – zespół nabytego niedoboru odporności, COVID-19 (coronavirus disease) – choroba wywołana przez wirusa SARS-CoV-2, HIV (human immunodeficiency virus) – ludzki wirus niedoboru odporności, MERS (Middle East respiratory syndrome) – bliskowschodni zespół niewydolności oddechowej, OIT – oddział intensywnej terapii, SARS (severe acute respiratory syndrome) – zespół ciężkiej ostrej niewydolności oddechowej, SARS-CoV-2 (severe acute respiratory syndrome coronavirus 2) – koronawirus zespołu ostrej niewydolności oddechowej 2
Pandemia COVID-19, choroby spowodowanej zakażeniem koronawirusem SARS-CoV-2, jest największym od kilkudziesięciu lat wyzwaniem dla systemów opieki zdrowotnej i zdrowia publicznego. W chwili pisania niniejszego komentarza liczba chorych na COVID-19 na świecie przekroczyła 786 000, a liczba zgonów z powodu tej choroby – 37 800. Niestety wciąż nie dysponujemy leczeniem przeciwwirusowym o potwierdzonej skuteczności przeciwko SARS-CoV-2.1-3
W obliczu ryzyka ciężkiego przebiegu choroby i wstępnych oszacowań wskazujących na stosunkowo dużą śmiertelność u chorych wymagających hospitalizacji z powodu zapalenia płuc4 lekarze próbują podawać chorym na COVID-19 różne leki, opierając się na wcześniejszych – niestety stosunkowo skromnych – doświadczeniach klinicznych w leczeniu chorych na podobne, ciężkie choroby koronawirusowe (SARS, MERS), a nawet wyłącznie na podstawie danych z badań in vitro wskazujących na efekt hamujący replikację SARS-CoV-2 lub innych wirusów w hodowli komórkowej (czyli w izolacji od reakcji całego organizmu na zakażenie i podawane leki).5-8
Choć nagły wybuch pandemii ciężkiej choroby zmusił autorów oficjalnych wytycznych dotyczących leczenia COVID-19 oraz korzystających z nich lekarzy do podejmowania decyzji pomimo bardzo skąpych danych naukowych, trzeba mieć świadomość faktu, że im mniejsza wiarygodność (jakość) danych, tym większa niepewność co do rzeczywistego efektu stosowania określonej interwencji. Wszyscy mają nadzieję, że w wyniku zastosowanej terapii znacznie zmniejszy się śmiertelność (a także ryzyko ciężkich powikłań) w grupie chorych na COVID-19, lecz trzeba pamiętać, że podając chorym niedostatecznie sprawdzone leki, możemy de facto znacznie to ryzyko zwiększać (także u chorych w bardzo ciężkim stanie).
Optymalną drogą do uzyskania wiarygodnych informacji dotyczących skuteczności farmakoterapii i ryzyka jej działań niepożądanych są prawidłowo zaplanowane i przeprowadzone badania kliniczne z randomizacją, dlatego tak niecierpliwie oczekujemy na publikację wyników prowadzonych aktualnie badań u chorych na COVID-19.9 O tym, że można to zrobić szybko i prawidłowo nawet podczas pandemii, świadczy komentowana publikacja autorów ze szpitala w Wuhanie, podsumowująca wyniki jednego z pierwszych badań oceniających skuteczność i bezpieczeństwo przyczynowego leczenia chorych na COVID-19 – kwalifikację prawie 200 chorych przeprowadzono w nieco ponad 2 tygodnie, a od czasu rozpoczęcia badania do publikacji wyników minęły zaledwie 2 miesiące.10
Co wiedzieliśmy dotychczas?
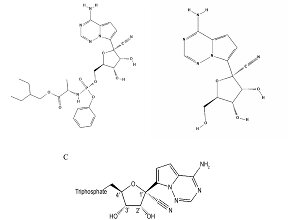
W badaniu chińskim oceniano znany i stosowany od lat w leczeniu zakażenia HIV i zespołu nabytego niedoboru
odporności (AIDS) preparat złożony zawierający lopinawir i rytonawir. Składnikiem aktywnym o działaniu przeciwwirusowym
jest lopinawir – inhibitor proteazy HIV-1 i HIV-2 hamujący wytwarzanie zakaźnych wirionów HIV.
Rytonawir jest natomiast inhibitorem układu cytochromu
P-450, a jego rola w preparacie polega na wydłużeniu
okresu biologicznego półtrwania lopinawiru w surowicy.
Wyniki wcześniejszych eksperymentów in vitro w hodowli
komórkowej dotyczących koronawirusów SARS i MERS, 1 badanie na modelu zwierzęcym MERS (małpy
nienaczelne) oraz 1 małe badanie eksperymentalne bez
randomizacji z historyczną grupą kontrolną obejmujące
chorych na SARS sugerowały, że lopinawir może być
przydatny w leczeniu chorób koronawirusowych u ludzi.
11-13 Jakość tych danych była jednak bardzo niska i do tej pory nie zweryfikowano ich w badaniach
klinicznych o większej wiarygodności, w tym w badaniach z randomizacją.
Czy uzyskanym wynikom można wierzyć?
Komentowane badanie ma wiele atutów, które
zwiększają wiarygodność jego wyników. Autorzy
zastosowali właściwą metodę utajnienia randomizacji,
więc lekarze leczący chorych w szpitalu nie mieli wpływu
na decyzję, w której grupie – eksperymentalnej czy
kontrolnej – znajdzie się chory, co zapewniło wyjściową
równowagę czynników rokowniczych między grupami.
Choć badanie przeprowadzono metodą próby otwartej
(z powodu nagłej sytuacji i krótkiego czasu na przygotowania
nie było placebo), efekt leczenia oceniono głównie
na podstawie punktów końcowych zdefiniowanych w taki sposób, aby ograniczyć wpływ subiektywnej
oceny dokonanej przez lekarzy znających przynależność
chorych do grup (zgon, duża i klinicznie istotna poprawa
stanu chorego w skali klinicznej, sprawdzonej wcześniej w badaniach dotyczących leczenia grypy [p. opis skali
pod tab. z wynikami]). Ponadto autorom udało
się objąć badaniem dostatecznie dużą liczbę chorych,
aby wykryć klinicznie istotną różnicę czasu do uzyskania
poprawy (tzn. ≥40%).
Analiza zgodna z wyodrębnionymi grupami (ITT, czyli z uwzględnieniem wszystkich chorych poddanych randomizacji
niezależnie od tego, czy faktycznie otrzymali
zaplanowane leczenie zgodnie z protokołem, czy nie) i objęcie analizą wszystkich chorych włączonych do badania
umożliwiły z kolei zachowanie równowagi czynników
rokowniczych na etapie końcowej analizy wyników.
Dzięki tym wszystkim zabiegom zaobserwowany w badaniu efekt z dużym prawdopodobieństwem
odzwierciedla to, czego po tej interwencji można
oczekiwać w codziennej praktyce w podobnej populacji
pacjentów (tzn. w grupie chorych na COVID-19 o cięższym przebiegu – ok. 70% wymagało wyjściowo
tlenoterapii [4 pkt w skali klinicznej], a ok. 15% wspomagania
wentylacji [5 pkt w skali klinicznej]).