Prof. dr hab. Wojciech Szczeklik jest kierownikiem Zakładu Intensywnej Terapii i Medycyny Okołozabiegowej Uniwersytetu Jagiellońskiego Collegium Medicum oraz kierownikiem Kliniki Intensywnej Terapii i Anestezjologii w 5-Wojskowym Szpitalu Klinicznym z Polikliniką w Krakowie. twitter: @wszczeklik
Ewa Stanek-Misiąg: Czy leczenie ARDS u pacjentów z COVID-19 różni się od leczenia ARDS z innych przyczyn?
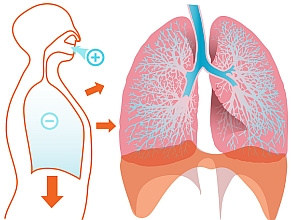
prof. Wojciech Szczeklik: W zasadzie takiej różnicy nie ma. Obowiązują takie same zasady, jak przy ARDS w przebiegu innych schorzeń. Pamiętać należy, że u pacjentów z rozpoznanym ARDS intubację i mechaniczną wentylację można zastosować wcześniej niż jest to możliwe w ARDS o innej etiologii. Stwierdzenie obustronnych, rozsianych zmian w płucach u pacjenta z podejrzeniem i wskaźnikiem oksygenacji <300 mm Hg może wskazywać na ARDS w przebiegu COVID-19 i konieczność intubacji dotchawiczej oraz rozpoczęcia inwazyjnej, mechanicznej wentylacji płuc.
Muszę zaznaczyć, że w leczeniu ARDS najważniejsza jest wentylacja protekcyjna małymi objętościami oddechowymi – 4–6 ml/kg należnej masy ciała. Jest to o tyle ważne, że często masa ciała pacjentów jest większa niż ich masa ciała należna. Dlatego stosuje się wzory, które pozwalają przeliczyć, ile pacjent przy swoim wzroście powinien ważyć i jaką objętość zastosować. Przykładowo: przy wentylowaniu mężczyzny o wzroście 170 cm objętością 6 ml/kg objętość pojedynczego oddechu nie powinna przekraczać 400 ml. Z doświadczenia wynika, że jest to mniej niż nasze przyzwyczajenia z ustawieniami parametrów wyjściowych na respiratorze. Jeśli taka wentylacja nie jest możliwa, zwiększamy objętość do 8 ml.
U pacjentów z ciężkim lub umiarkowanym ARDS, a zwłaszcza tych, u których współczynnik oksygenacji wynosi <150 mm Hg, stosuje się wentylację w ułożeniu na brzuchu, czyli prone position czy prone ventilation przez minimum 16 godzin na dobę oraz wyższe wartości PEEP (positive end-rxpiratory pressure) dostosowane do prowadzonej tlenoterapii zgodnie z tabelami zalecanymi przez ARDSNet.
Leki blokujące przewodnictwo nerwowo-mięśniowe stosuje się tylko u tych chorych, u których niemożliwe jest prowadzenie odpowiedniej wentylacji pomimo stosowanej sedacji. Mam tu na myśli zwłaszcza pacjentów z dyssynchronią oddechową; mówi się o nich potocznie, że kłócą się z respiratorem i nie jesteśmy w stanie ich wentylować. U tych pacjentów, jak również u pacjentów z oporną hipoksemią, należy zastosować leki zwiotczające początkowo w leczeniu przerywanym w bolusach, a jeżeli to nie daje efektu, to we wlewie ciągłym. Pamiętać tu trzeba, że do stosowania we wlewie ciągłym na intensywnej terapii jedynym zarejestrowanym lekiem jest cis-atrakurium.