Piotr Chłosta, Polskie Towarzystwo Urologiczne, Zarząd Główny – Prezydium Katedra i Klinika Urologii, Uniwersytet Jagielloński Collegium Medicum, Szpital Uniwersytecki w Krakowie
Tomasz Drewa, Polskie Towarzystwo Urologiczne, Zarząd Główny – Prezydium Katedra i Klinika Urologii Collegium Medicum w Bydgoszczy, Uniwersytet Mikołaja Kopernika w Toruniu
Marcin Słojewski, Polskie Towarzystwo Urologiczne, Zarząd Główny – Prezydium Katedra i Klinika Urologii i Onkologii Urologicznej, Pomorski Uniwersytet Medyczny w Szczecinie
Marek Lipiński, Polskie Towarzystwo Urologiczne, Zarząd Główny – Prezydium Katedra i Klinika Urologii, Uniwersytet Medyczny w Łodzi
Anna Kołodziej, Polskie Towarzystwo Urologiczne, Zarząd Główny – Prezydium Katedra i Klinika Urologii, Uniwersytet Medyczny im. Piastów Śląskich we Wrocławiu Tomasz Szydełko Polskie Towarzystwo Urologiczne, Zarząd Główny – Prezydium Kliniczny Oddział Urologii, 4. Wojskowy Okręgowy Szpital Kliniczny z Polikliniką we Wrocławiu
Współpraca: Mikołaj Przydacz, Katedra i Klinika Urologii, Uniwersytet Jagielloński Collegium Medicum, Szpital Uniwersytecki w Krakowie
Wprowadzenie
Z powodu systematycznie zwiększającej się w Polsce i w Europie liczby osób zarażonych i zmarłych z powodu infekcji COVID-19 stwierdza się powszechne i narastające obciążenie systemu oraz poszczególnych jednostek opieki zdrowotnej. W ostatnim czasie wiele polskich szpitali (w tym pełnoprofilowych ośrodków akademickich o najwyższym stopniu referencyjności) przekształcono w jednoimienne szpitale zakaźne, co wiąże się z ograniczeniem ich standardowej działalności. Wiele instytucji zostaje zmuszonych do odwołania planowych przyjęć, ograniczeń w dziedzinie rutynowej pracy klinicznej oraz zmniejszenia intensywności, aż do całkowitego zawieszenia pracy ambulatoryjnej. U podstaw takiego stanu rzeczy leży również gwałtowny w obecnym czasie niedobór personelu.
Urologia, ze względu na podstawowy przedmiot swojej działalności, jaką są nowotwory układu moczowo-płciowego, znalazła się w grupie specjalności, dla których zaistniała pilna konieczność zdefiniowania zasad określających możliwości odroczenia leczenia z uwzględnieniem bezpieczeństwa personelu medycznego oraz pacjentów. W wielu przypadkach chorób układu moczowego u obu płci lub układu moczowo-płciowego u mężczyzn opóźnienie diagnostyki i leczenia nie ma istotnego wpływu na odległe wyniki terapii, poza dyskomfortem chorego wynikającym z obniżenia jakości życia na skutek samego schorzenia lub niepewności co do perspektywy czasowej podjęcia leczenia. Nie dotyczy to jednak chorych dotkniętych nowotworami wywodzącymi się z tych układów, wymagających postępowania operacyjnego lub operacyjnego skojarzonego z leczeniem systemowym metodą adiuwantowej bądź neoadiuwantowej chemioterapii. Egzekutywa Polskiego Towarzystwa Urologicznego (PTU), deklarując wolę udzielenia wszelkiego wsparcia działaniom i zaleceniom Ministerstwa Zdrowia Rzeczpospolitej Polskiej, Głównego Inspektoratu Sanitarnego oraz organom zarządzającym jednostkami szpitalnymi, prezentuje swoje stanowisko w tym względzie.
COVID-19 u dorosłych chorych na nowotwory złośliwe
Do grupy najbardziej narażonej na powikłania i śmierć w wyniku infekcji wirusowej, w tym SARS-CoV-2, zalicza się chorych w podeszłym wieku z chorobami współistniejącymi.1 Jednocześnie istnieje potwierdzona, dodatnia zależność liniowa pomiędzy zapadalnością na nowotwory złośliwe układu moczowego obu płci i nowotwory układu moczowo-płciowego męskiego a wiekiem chorych. Przeważającą większość (>60%) przypadków nowotworów rozpoznaje się po 65. roku życia. Autorzy niniejszego opracowania wyrażają zaniepokojenie faktem, że duża grupa pacjentów urologicznych spełnia kryteria przynależności do grupy ryzyka. Dostępne informacje dotyczące przebiegu COVID-19 u chorych na nowotwory są na razie bardzo ograniczone i dotyczą jedynie 18 przypadków choroby, w tym jednego przypadku raka nerkowokomórkowego u chorego poddanego immunoterapii.2 Poważne powikłania związane z COVID-19 obserwowano zdecydowanie częściej w grupie chorych na nowotwory niż w przypadku populacji ogólnej (39% vs 8%), należy jednak podkreślić, że średnia wieku w grupie chorych na raka była wyższa niż w populacji ogólnej (63,1 vs 48,7 lat) oraz wskazać na wyższy odsetek palenia tytoniu w grupie chorych z nowotworami niż w populacji ogólnej (22% vs 7%). W modelu regresji logistycznej wykazano, że ryzyko wystąpienia poważnych powikłań COVID-19 było większe dla chorych z wywiadem onkologicznym [iloraz szans (odds ratio – OR) = 5,39] w porównaniu z chorymi na przewlekłą obturacyjną chorobę płuc (OR = 3,39), cukrzycę (OR = 2,2) i nadciśnienie tętnicze (OR = 1,87).2
Skromna liczebność analizowanej populacji oraz krótki okres obserwacji nie upoważniają do postawienia jednoznacznych wniosków dotyczących zasad postępowania u chorych z rozpoznaniem choroby nowotworowej w kontekście ryzyka infekcji SARS-CoV2, zwłaszcza w dziedzinie urologii onkologicznej. Nie ulega jednak wątpliwości, że wiek chorych, choroby współistniejące oraz leczenie operacyjne (w tym chemioterapia) mogą zwiększać ryzyko wystąpienia ciężkich powikłań, a nawet zgonu w przypadku zakażenia COVID-19. Biorąc pod uwagę powyższe zastrzeżenia, zasady postępowania w okresie wzmożonego ryzyka zakażeń SARS-CoV-2 powinny odnosić się zarówno do ogólnego stanu chorego, rodzaju planowanego lub prowadzonego już leczenia urologicznego, wyjściowego i aktualnego stanu zaawansowania choroby oraz rokowania.
Leczenie operacyjne w urologii podczas zwiększonego ryzyka infekcją SARS-CoV-2
Przygotowywanie się szpitali na możliwość gwałtownego wzrostu zapotrzebowania na opiekę medyczną, wymagającą wykorzystania respiratorów u chorych z potwierdzonym zakażeniem COVID-19, stwarza konieczność rozważenia możliwości anulowania operacji planowych. Wiele instytucji lecznictwa zamkniętego oraz między innymi American College of Surgeons silnie sugerują istotne zmniejszenie liczby tzw. zabiegów planowych.3 W dziedzinie urologii definicja „planowego” zabiegu jest jednak mało precyzyjna i może być różnie interpretowana. Dlatego od urologów wymaga się samodzielnego podejmowania niejednokrotnie trudnych decyzji dotyczących wyboru zabiegu, który należy i który można wykonać w obecnej sytuacji epidemicznej. W dobie kryzysu zdrowotnego organizacje szczebla centralnego mogą wprowadzić zakaz lub zalecenia wykonywania planowych operacji aż do chwili zmniejszenia obciążenia systemów szpitalnych przez zakażonych COVID-19. Wciąż jednak zdefiniowanie zabiegu planowego, zwłaszcza w dziedzinie urologii onkologicznej, zależy od czynników wymienionych już wyżej (ze szczególnym uwzględnieniem wieku pacjenta i biologii choroby) oraz od indywidualnej oceny lekarskiej, dostępności do środków medycznych (m.in. preparatów krwiopochodnych) i odpowiedniej opieki pooperacyjnej (dostęp do oddziałów intensywnej opieki medycznej – OIOM).
Skromne, niemniej cenne wnioski ustalone na podstawie doświadczeń azjatyckich i europejskich pozwala ją na ostrożne podjęcie próby odpowiedzi na niektóre pytania dotyczące naszej dyscypliny.4 Zakwalifikowanie chorego do operacji w trybie natychmiastowym, pilnym bądź nieodroczonym musi być wprost proporcjonalne do możliwości ośrodka oraz wskazań medycznych, ze szczególnym uwzględnieniem ryzyka odłożenia zabiegu chirurgicznego w czasie. Dotyczy to szczególnie chorych na nowotwory urologiczne oraz chorych z powikłaną kamicą moczową. Indywidualna ocena sytuacji klinicznych, połączona z wnikliwą analizą ewentualnego ryzyka opóźnień leczenia urologicznego, może stać się kryterium decyzyjnym w doborze przypadków chorób oraz konieczności wykonywania wyłącznie zabiegów priorytetowych. Takie działanie może być uzasadnione w obliczu istotnie zmniejszonych zasobów kadry, środków i zaplecza, zmuszając ośrodki do odroczenia leczenia chorych urologicznych na rzecz leczenia chorych zakażonych COVID-19. Jest to szczególnie istotne wobec stale wzrastającego zapotrzebowania na respiratory i miejsca szpitalne dla zakażonych COVID-19. Odrębną kwestią jest indywidualna ocena ryzyka pozabiegowej infekcji COVID-19 i jej potencjalnego wpływu na przebieg pooperacyjny, zwłaszcza u chorych z zaawansowaną chorobą nowotworową i wieloma chorobami współistniejącymi.
Opierając się na doświadczeniach własnych oraz doświadczeniach i opracowaniach najpoważniejszych organizacji urologicznych w Europie i na świecie, autorzy przedstawiają listę urologicznych zabiegów, które powinno się traktować priorytetowo, jeśli nastąpi dalszy wzrost zachorowalności na COVID-19, uzasadniający odroczenie większości operacji planowych (tab. 1). W tabeli zawarto również propozycje alternatywnych metod leczenia, nadających się do zastosowania podczas interwencji urologicznych w trybie pilnym, mogących znamiennie ograniczyć liczbę wykorzystywanych respiratorów.
Przedstawiona lista, opracowana na podstawie publikacji Stensland KD et al. Considerations In The Triage Of Urologic Surgeries During The Covid-19 Pandemic. Eur Urol 2020, Ahead of print. w modyfikacji własnej, nie ma charakteru zaleceń i odnosi się wyłącznie do stanu kryzysu zdrowotnego spowodowanego wzrastającą liczbą infekcji SARS-CoV-2 w Polsce. Ponadto Polskie Towarzystwo Urologiczne sugeruje, by przedstawione propozycje zabiegów priorytetowych zostały dostosowane do możliwości i charakteru działalności poszczególnych ośrodków.
| Tab. 1. Propozycja priorytetowych urologicznych zabiegów operacyjnych wobec wzrostu zachorowalności na COVID-19. Modyfikacja własna, uwzględniająca działanie w systemie opieki zdrowotnej w Polsce | |||
|---|---|---|---|
| Urologia onkologiczna | |||
| Jednostka chorobowa | Zalecane leczenie zabiegowe | Uzasadnienie | Średnia długość pobytu |
| Rak pęcherza moczowego | • Cystektomia w raku pęcherza moczowego naciekającego warstwę mięśniową, niezależnie od otrzymania chemioterapii neoadiuwantowej • Cystektomia w CIS opornym na 3. linię leczenia | • Opóźnienie cystektomii w raku pęcherza moczowego naciekającego warstwę mięśniową o 90 dni zwiększa wskaźnik pN+,5 zmniejsza przeżycie całkowite i wolne od progresji6 oraz zwiększa stopień złośliwości histopatologicznej7 | • 5–8 dni (US)8,9 |
| • TURBT guzów pęcherza moczowego podejrzanych o cT1+ | • Guzy cT1 są niedoszacowane nawet w 50% przypadków, co stanowi znaczne ryzyko pominięcia raka naciekającego warstwę mięśniową10 | • Procedura jednodniowa, w ściśle wybranych przy padkach ambulatoryjna | |
| Rak jądra | • Orchidektomia przy podejrzeniu guza jądra • RPLND po chemioterapii • Rozważyć możliwość chemioterapii lub radioterapii zamiast RPLND, ale wyłącznie wtedy, kiedy jest to klinicznie uzasadnione | • Istniejące dane na temat przeżycia przy opóźnionej orchidektomii są ograniczone,11 jednak orchidektomia jest procedurą jednodniową z potencjalną korzyścią w zakresie przeżycia całkowitego i należy ją traktować priorytetowo12 • Aby zaoszczędzić liczbę respiratorów i skrócić pobyt w szpitalu (RPLND), radioterapia po orchidektomii może być rozważona, gdy nadzór nie jest możliwy. Chemioterapia powinna być rozważona w kontekście immunosupresji oraz zwiększonego ryzyka zakażenia/następstw COVID-19 | • Orchidektomia: procedura jednodniowa, w ściśle wybranych przypadkach ambulatoryjna • RPLND: 4–6 dni (metoda otwarta),13; 1–3 dni (leczenie minimalnie inwazyjne)14 |
| Rak nerki | • Nefrektomia w przypadku guzów cT3+, w tym u wszystkich pacjentów z czopem nowotworowym w żyle nerkowej i/lub żyle głównej dolnej • Planowa częściowa lub radykalna nefrektomia w przypadku guzów cT1 może być u niektórych chorych przesunięta w czasie lub należy rozważyć inne metody leczenia ablacyjnego u wyselekcjonowanych pacjentów. Nie dotyczy chorych z guzem jedynej nerki • Planowa częściowa lub radykalna nefrektomia w przypadku guzów cT2 może być rozważona do wykonania w późniejszym terminie u wybranych chorych, uwzględniając charakterystykę kliniczną, wiek, choroby współistniejące, objawy i tempo wzrostu guza. Nie dotyczy chorych z guzem jedynej nerki | • Bardziej zaawansowane guzy nerek, szczególnie z towarzyszącymi czopami nowotworowymi w naczyniach żylnych, szybko ulegające progresji i wymagające bardziej skomplikowanych operacji niekorzystnie wpływają na przeżycie i/lub przebieg pooperacyjny15 • W przypadku guzów cT1-2 opóźnienie operacji o 3 miesiące nie było związane ze zmniejszonym przeżyciem swoistym dla choroby nowotworowej lub przeżyciem całkowitym | • Nefrektomia: 3 dni16 • Trombektomia żyły głównej dolnej: 5–10 dni17 • 1–2 dni (leczenie minimalnie inwazyjne) • 2–4 dni (metoda otwarta)18 |
| Rak stercza | • Część prostatektomii może być odłożona w czasie • Wspólne podejmowanie decyzji w celu rozważenia radioterapii u odpowiednio dobranych chorych wysokiego ryzyka wg NCCN, niewyrażających zgody na operację bądź z wysokim ryzykiem okołooperacyjnym • Operacja u pacjentów wysokiego ryzyka według NCCN, jeśli pacjent nie wybiera napromieniania • Wyłącznie chorzy z rakiem średniego lub niskiego ryzyka mogą mieć przesunięty termin operacji | • Leczenie zabiegowe u pacjentów wysokiego ryzyka wg NCCN musi być rozważone, biorąc pod uwagę wiek pacjenta oraz choroby współistniejące. Jednakże, ze względu na dostępność innych metod leczenia, rozważane w tej grupie operacje mogą być traktowane mniej priorytetowo niż inne na tej liście (ponieważ opóźnienie zabiegu do 12 miesięcy, nawet u pacjentów wysokiego ryzyka, może nie wpłynąć na wyniki leczenia zabiegowego, śmiertelność swoistą dla raka stercza i in. • Ryzyko wznowy biochemicznej może być wyższe u chorych wysokiego ryzyka z opóźnionym leczeniem, niemniej dane określające graniczny czas dla tej korzyści leczniczej są ograniczone19–21 | • 0–2 dni22 |
| Rak przejściowonabłonkowy górnych dróg moczowych | • Nefroureterektomia u pacjentów z wysokim stopniem zaawansowania i/lub z guzami cT1+ | • Trzymiesięczne opóźnienie operacji związane było z progresją choroby u wszystkich chorych i z obniżonym przeżyciem swoistym dla raka u chorych z rakiem naciekającym warstwę mięśniową11,23 • Wczesne inwazyjne stadium zaawansowania charakte- ryzuje się wysokim ryzykiem niedoszacowania24 | • 1–4 dni25 |
| Guzy nadnerczy | • Adrenalektomia w przypadku podejrzenia ACC lub guzów >6 cm • Rozważenie późniejszej adrenalektomii w przypadku mniej podejrzanych guzów nadnerczy (<6 cm, korzystne cechy w badaniach obrazowych) | • W guzach nadnerczy większych niż 6 cm ryzyko istnienia raka jest istotnie większe • ACC postępuje szybko, a osiągnięcie statusu R0 przy operacji daje najlepszą szansę na przeżycie. Opóźnienie zabiegu może zmniejszyć szansę skutecznego wycięcia i wpłynąć na przeżycie26 | • 0–1 dni27 |
| Rak prącia/cewki moczowej | • Inwazyjne oraz obstrukcyjne nowotwory złośliwe | • Dane dotyczące tych rzadkich nowotworów są ograniczone. Zapobieganie przerzutom do węzłów chłonnych może zmniejszyć obciążenie pacjentów. Ponadto częściowa penektomia może być procedurą jednodniową, która zmniejsza obciążenie zasobów szpitalnych | • Procedura ambulatoryjna |
| Endourologia/Kamica | |||
| Kamica | • Zastój moczu/zakażenie: instalacja cewnika moczowodowego • Rozważenie instalacji cewnika w znieczuleniu miejscowym u przytomnego pacjenta • Rozważenie instalacji nefrostomii | • Jeśli to możliwe, cewniki można instalować bez znieczulenia ogólnego, co oszczędza liczbę respiratorów28 • Nefrostomia może być zakładana w znieczuleniu miejscowym, co oszczędza liczbę respiratorów • Jeśli żadna z tych opcji nie jest możliwa, zastój lub infekcja górnych dróg moczowych jest sytuacją wymagającą pilnej interwencji | • Procedura ambulatoryjna/ jednodniowa (jeśli nie stwierdza się współistniejącego zakażenia o różnym stopniu nasilenia) |
| Cewniki moczowodowe | • Odłożenie w czasie większości zabiegów | • Większość cewników pozostawionych nawet do 6–12 miesięcy może być usunięta w prosty sposób, a endoskopowe usuwanie cewników jest możliwe u większości chorych do 12–30 mie sięcy od instalacji/wymiany29 | • Procedura ambulatoryjna |
| BPH | • Odłożenie w czasie zabiegów związanych z BPH (TURP, HOLEP, PVP, laser itd.) | • Zatrzymanie moczu może być odpowiednio zaopatrzone cewnikiem pęcherzowym lub nadłonowym bez potrzeby przeprowadzania zabiegu w znieczuleniu | • TURP: 1–2 dni30 |
| Nietrzymanie moczu | |||
| Wysiłkowe nietrzymanie moczu, śródmiąższowe zapalenie pęcherza, pęcherz nadaktywny, pęcherz neurogenny | • Odłożenie w czasie wszystkich zabiegów | ||
| Stymulacja nerwowa | • Drugi etap neurostymulacji lub usunięcie neurostymulatora | • Neurostymulatory z uzewnętrznionymi elektrodami mogą mieć wysoki wskaźnik infekcji, jeśli zostaną pozostawione w pierwotnym miejscu i powinny zostać internalizowane w drugim etapie lub usunięte; obie procedury można wykonać w znieczuleniu miejscowym | • Procedura ambulatoryjna |
| Chirurgia rekonstrukcyjna | |||
| Przetoka z zakażeniem w obrębie miednicy | • Jeśli występują objawy ogólnoustrojowe, wykorzystanie cewników/drenów lub odprowadzenie kału • Opóźniona ostateczna naprawa przetoki, chyba że warunki kliniczne wymagałyby natychmiastowej naprawy | • Naprawy przetok wymagają dużych zasobów i powinny być opóźnione, jeśli to możliwe | • Zmiennie |
| Usunięcie sztucznego zwieracza cewki moczowej | • Tylko usunięcie zakażonych urządzeń | • Zakażone zwieracze mogą szybko prowadzić do infekcji ogólnoustrojowej, dlatego należy natychmiast podjąć leczenie | • Zmiennie |
| Zwężenia cewki moczowej | |||
| Zwężenie cewki moczowej | • Odłożenie w czasie wszystkich zabiegów | • Instalacja cystostomii nadłonowej lub cewnika pęcherzowego w powiązaniu z rozszerzeniem lub rozcięciem cewki moczowej jest pilna u osób ze zbliżającą się lub istniejącą całkowitą niedrożnością dolnych dróg moczowych | • Procedura ambulatoryjna |
| Urologia protetyczna | |||
| Zaburzenia erekcji | • Tylko usunięcie zakażonych urządzeń | • Zakażone implanty mogą szybko prowadzić do infekcji ogólnoustrojowej, dlatego należy natychmiast podjąć leczenie | • Zmiennie |
| Urologia ogólna | |||
| Zakażenia tkanek miękkich | • Tylko ostre infekcje: ropień moszny, zgorzel Fourniera | • Zmiennie | |
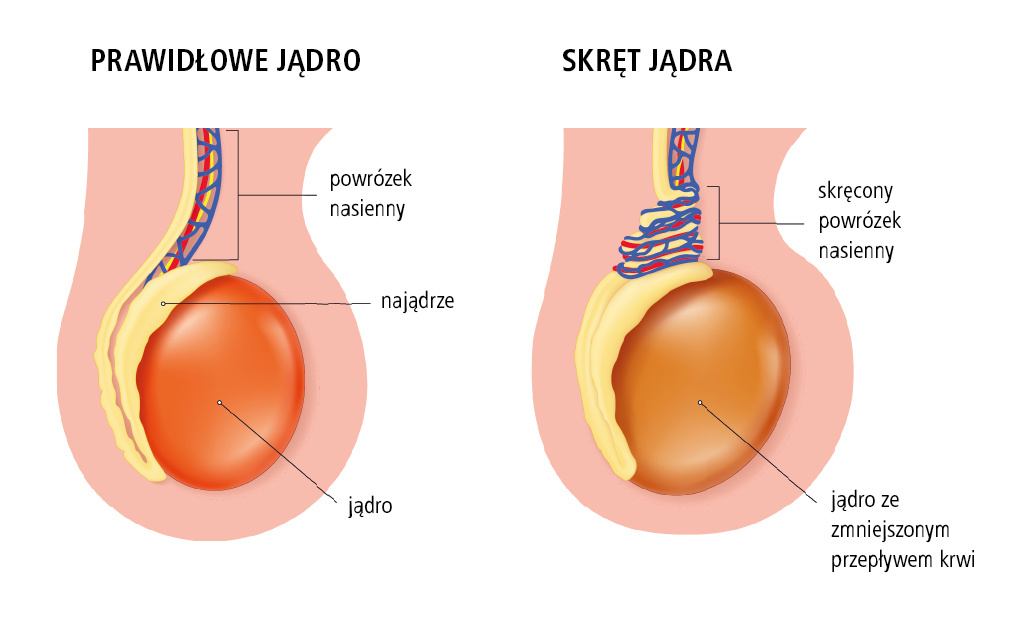
| Niedokrwienie | • Shunty w priapizmie • Skręt jądra/orchidopeksja | • 1–3 dni | |
| Krwiak | • Usunięcie skrzepów z powodu nawracającego krwiomoczu | • 1–3 dni | |
| Urazy | • Operacje naprawcze po urazach prącia/jąder | • Procedura jednodniowa | |
| • Uszkodzenie moczowodu • Perforacja pęcherza • Uraz nerki z rozkawałkowaniem i zaburzeniami hemodynamicznymi | • 1–3 dni | ||
| Przeszczepienia | |||
| Przeszczepienia nerki | • Tylko przeszczepienia od zmarłych dawców • Odłożenie w czasie przeszczepień od dawców żywych | • Przeszczepienia od zmarłych dawców należy rozpocząć niezwłocznie • Przeszczepienia od żywych dawców należy opóźnić, zarówno w celu zaoszczędzenia zasobów, jak i opóźnienia wymaganej immunosupresji u biorcy, co może prowadzić do większego wpływu zakażenia COVID-19 | • 4–8 dni31 |
| Stany nagłe w zakresie zewnętrznych narządów płciowych i ostre zatrzymanie moczu | |||
| Skręt jądra | • Eksploracja moszny, orchidopeksja | • Procedura jednodniowa | |
| Zatrzymanie moczu | • Cewnik dopęcherzowy/cystostomia nadłonowa | • Procedura ambulatoryjna | |
| Niepłodność | |||
| • Odłożenie w czasie wszystkich zabiegów | |||
| Opracowano na podstawie: Stensland KD, Morgan TM, Moinzadeh A, Lee CT, Briganti A, Catto J, Canes D: Considerations In The Triage Of Urologic Surgeries During The Covid-19 Pandemic. European Urology, Ahead of print. | |||