Skróty: AOTMiT – Agencja Oceny Technologii Medycznych i Taryfikacji, COVID-19 (coronavirus disease) – choroba spowodowana przez SARS-CoV-2, GKS – glikokortykosteroid(y), IL – interleukina, NHS – National Health Service, PTEiLChZ – Polskie Towarzystwo Epidemiologów i Lekarzy Chorób Zakaźnych, SARS-CoV-2 (severe acute respiratory syndrome coronavirus 2) – koronawirus zespołu ciężkiej niewydolności oddechowej 2, WHO (World Health Organization) – Światowa Organizacja Zdrowia
Komentarz dotyczy artykułu:
Zalecenia dotyczące postępowania w zakażeniach SARS-CoV-2 Polskiego Towarzystwa Epidemiologów i Lekarzy Chorób Zakaźnych z 23 lutego 2022 roku
Czytaj także:
Komentarz do zaleceń PTEiLChZ z 23 lutego 2022 roku dotyczących postępowania w zakażeniach SARS-CoV-2
Cz. 1. Obraz kliniczny i leczenie
cz.2. Diagnostyka
Nadkażenia bakteryjne i stosowanie antybiotykoterapii
Eksperci PTEiLChZ w kilku miejscach dokumentu wspominają o wskazaniach i przeciwwskazaniach do antybiotykoterapii, nie wyodrębnili jednak osobnej części poświęconej temu zagadnieniu. Zarówno w Polsce, jak i w innych krajach w leczeniu chorych na COVID-19 nadal się nadużywa – mimo ograniczonych wskazań – antybiotykoterapii. Langford i wsp. przeanalizowali stosowanie antybiotyków u pacjentów z COVID-19 w pierwszych 6 miesiącach pandemii. Okazało się, że otrzymywało je aż 3 pacjentów.17 Częściowo można to tłumaczyć przekonaniem o korzystnym działaniu azytromycyny w leczeniu COVID-19, czego nie potwierdziły badania kliniczne. W badaniu Estrady i wsp. 87,8% spośród 13 932 chorych hospitalizowanych na oddziałach internistycznych z powodu COVID-19 otrzymywało antybiotykoterapię, choć w badaniach mikrobiologicznych współistnienie zakażenia bakteryjnego stwierdzano rzadko.18 Decyzję o wdrożeniu antybiotykoterapii podejmowano przede wszystkim na podstawie obrazu radiologicznego klatki piersiowej oraz dużych stężeń markerów stanu zapalnego. Co ciekawe, śmiertelność była istotnie statystycznie większa w grupie otrzymującej antybiotyki (iloraz szans 1,4; 95% CI: 1,21–1,62). Choć na łamach „Medycyny Praktycznej” pisaliśmy już nie raz o wskazaniach do antybiotykoterapii u pacjentów z COVID-19, przypomnijmy: duże wartości markerów stanu zapalnego (białka C-reaktywnego, prokalcytoniny) są charakterystyczne dla COVID-19 i nie można ich – podobnie jak objawów klinicznych (kaszlu i gorączki) utrzymujących się >1 tygodnia – u takich chorych brać pod uwagę w ocenie klinicznej pod kątem nadkażenia bakteryjnego. Prawdopodobieństwo nadkażenia bakteryjnego w przypadku COVID-19 jest małe (choć większe u chorych hospitalizowanych), niemniej jednak zakażenia stanowią jedną z ważnych przyczyn zgonów chorych na COVID-19. Wynika to przede wszystkim z zakażeń szpitalnych, w tym nadkażeń szczepami wielolekoopornymi.19 Przyczyniają się do nich głównie:
- nadmierne stosowanie empiryczne antybiotyków o szerokim spektrum działania zarówno na etapie przedszpitalnym, jak i u chorych przyjmowanych do szpitala
- łatwiejsza transmisja patogenów poprzez ręce personelu w związku ze stosowaniem dodatkowych środków ochrony osobistej przez opiekujących się chorymi na COVID-19 (w tym niedostateczna higiena rąk chronionych rękawicami, niezmienianie dodatkowych fartuchów zakładanych na kombinezon, stosowanie kombinezonów).
Zasadnicze znaczenie ma niepotrzebne włączanie antybiotykoterapii u chorych bez zakażenia bakteryjnego. Należy pamiętać, że antybiotykoterapia nie działa w takich przypadkach profilaktycznie, lecz zaburza własną mikrobiotę pacjenta, ułatwia kolonizację szczepami szpitalnymi i zwiększa ryzyko rozwoju nadkażenia bakteryjnego, w tym szczepami lekoopornymi.
Jak zatem rozpoznać nadkażenie bakteryjne? Sam obraz zapalenia płuc ani przedłużający się ponad tydzień kaszel lub gorączka nie są podstawą do wysunięcia takiego podejrzenia. Jeśli jednak po przejściowej poprawie nastąpił nawrót gorączki, pojawiła się ropna plwocina, w radiogramie klatki piersiowej stwierdza się zmiany ogniskowe lub inne typowe dla zakażeń bakteryjnych – wówczas należy dążyć do mikrobiologicznego potwierdzenia zakażenia bakteryjnego i dopiero wtedy zastosować antybiotyk. Na rycinach 1 i 2 przedstawiono propozycję algorytmu postępowania, który opracowała grupa ekspertów mikrobiologii klinicznej i intensywnej terapii (został on przedstawiony podczas debaty ekspertów poświęconej prawidłowemu stosowaniu antybiotyków u chorych na COVID-19).20 W toku postępowania diagnostycznego może być również pomocna ocena bezwzględnej liczby neutrofilów, o czym już pisaliśmy.21 W zakażeniu SARS-CoV-2 liczba tych komórek się nie zwiększa, przekroczenie normy może więc wskazywać na nadkażenie bakteryjne. Należy pamiętać, aby ocenić bezwzględną liczbę neutrofilów, a nie ich odsetek, ponieważ w przebiegu COVID-19 może wystąpić limfopenia, co zawyży odsetek neutrofilów w leukogramie. Warto też zwrócić uwagę na to, że limfopenia u chorych na COVID-19 może się wiązać ze zwiększonym ryzykiem rozwoju aspergilozy płuc, która również może być powodem nasilenia gorączki i pogorszenia stanu klinicznego chorego. W razie podejrzenia nadkażenia należy dążyć do ustalenia lokalizacji zakażenia (układ oddechowy, układ moczowy itd.) oraz czynnika etiologicznego w celu doboru optymalnej antybiotykoterapii lub stwierdzenia wskazania do wdrożenia leczenia przeciwgrzybiczego.
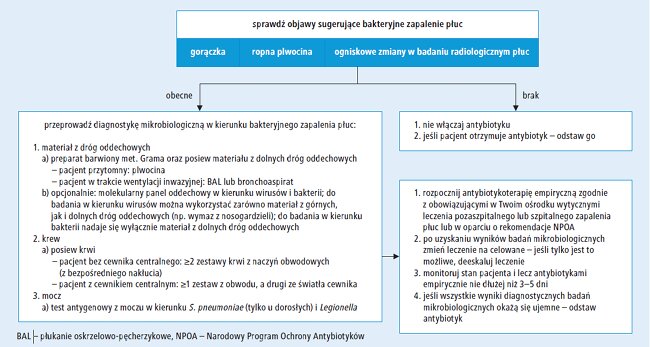
Ryc. 1. Stosowanie antybiotyków u chorych na COVID-19 – algorytm postępowania przy przyjęciu pacjenta na oddział szpitalny
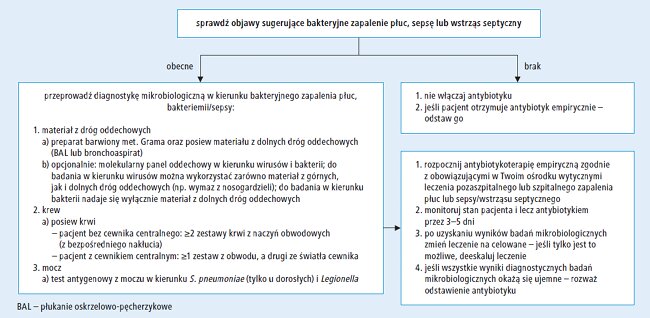
Ryc. 2. Stosowanie antybiotyków u chorych na COVID-19 – algorytm postępowania przy przyjęciu pacjenta na oddział anestezjologii i intensywnej terapii
Obejrzyj również debatę ekspertów, którzy omawiają niecelowe i błędne stosowanie antybiotyków w COVID-19: Prawidłowe stosowanie antybiotyków u chorych na COVID-19