Skróty: DTPw – szczepionka przeciwko błonicy, tężcowi i krztuścowi (całokomórkowa), HHE – epizod hipotoniczno-hiporeaktywny, NOP – niepożądany odczyn poszczepienny, WHO – Światowa Organizacja Zdrowia
Opis przypadku
Zespół Ratownictwa Medycznego przywiózł na izbę przyjęć 4-miesięczne niemowlę płci męskiej z powodu kilkuminutowego epizodu obniżenia napięcia mięśniowego ze zblednięciem powłok skórnych oraz pogorszenia kontaktu. Wysunięto podejrzenie napadu padaczkowego atonicznego. Dziecko z ciąży drugiej i porodu drugiego. Urodziło się siłami natury w 38. tygodniu ciąży z masą ciała 3810 g. W ocenie w skali Apgar chłopiec otrzymał 10 punktów. W dniu poprzedzającym zdarzenie, w godzinach popołudniowych (ok. 15 h przed wystąpieniem objawów), otrzymał drugą dawkę szczepionki przeciwko błonicy, tężcowi i krztuścowi (pełnokomórkową; DTPw). Dotychczasowy rozwój dziecka przebiegał prawidłowo, po pierwszej dawce szczepionki nie obserwowano niepożądanych odczynów poszczepiennych (NOP).
W chwili przyjęcia stan ogólny dziecka oceniono jako dobry – chłopiec był aktywny i pogodny, napięcie mięśniowe było prawidłowe. Nie stwierdzono też nieprawidłowości w badaniu przedmiotowym. Wykonano badania dodatkowe, uzyskując prawidłowe (w normie dla wieku) wyniki morfologii krwi, stężenia elektrolitów (Na, K, Cl), glukozy oraz aktywności aminotransferazy alaninowej i asparaginianowej. Stężenie białka C-reaktywnego (CRP) było nieznacznie podwyższone (13 mg/l [norma do 5 mg/l]). Zapis EEG wykonany w czuwaniu i śnie w 5. dobie po obserwowanym epizodzie był prawidłowy. Na podstawie oceny przebiegu klinicznego, wywiadu i wyników badań dodatkowych nie znaleziono innych możliwych przyczyn epizodu (np. uraz, zapalenie mózgu, hipoglikemia, zaburzenia elektrolitowe itd.).
W trakcie hospitalizacji nie obserwowano żadnych niepokojących objawów. Dziecko wypisano do domu w 5. dobie obserwacji z rozpoznaniem epizodu hipotoniczno-hiporeaktywnego (HHE) po szczepieniu preparatem DTPw.
Rodziców poinformowano, że za przyczynę objawów uznano szczepienie DTPw oraz że wysłano zgłoszenie NOP do powiatowej stacji sanitarno-epidemiologicznej. Z rozmowy z matką wynikało, że choć rodzice zgłaszają się z dzieckiem na szczepienia obowiązkowe, to nalegają na ich rozdzielanie. Rodzice byli ciekawi, czy w takiej sytuacji powinni zrezygnować z realizacji kolejnych szczepień u syna i czy zdarzenie to może mieć negatywny wpływ na jego dalszy rozwój. Dodali, że lekarz POZ kwalifikujący dziecko do szczepienia nie wspominał, że po podaniu szczepionki mogą wystąpić takie objawy.
Czy szczepienie preparatem DTPw rzeczywiście mogło być przyczyną HHE u opisanego chłopca?
Zgodnie z algorytmem Światowej Organizacji Zdrowia (WHO) ocena związku przyczynowo-skutkowego między zdarzeniem niepożądanym a szczepieniem powinna obejmować wszystkie etapy podane poniżej (uwaga: jeżeli na jednej wizycie podano kilka szczepionek, ocenę należy przeprowadzić osobno dla każdej z nich):
- sprawdź, czy można zastosować protokół WHO (ryc. 1.)
- wypełnij kwestionariusz oceny NOP (tab.)
- postępuj zgodnie z algorytmem (ryc. 2.)
- zakwalifikuj zdarzenie do odpowiedniej kategorii związku (klasyfikacja zdarzenia [ryc. 3.]).
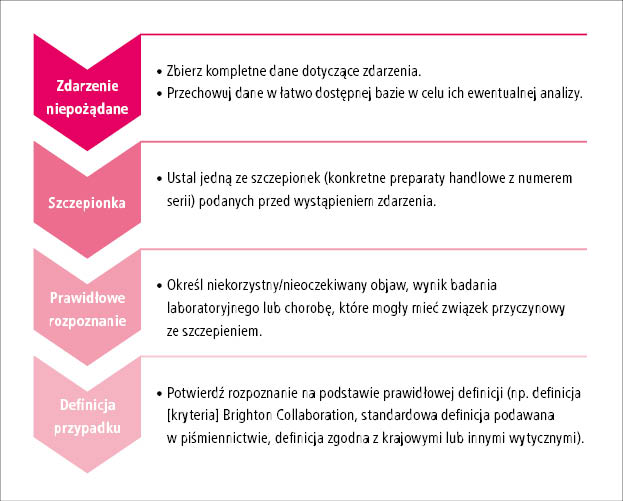
Ryc. 1. Kryteria umożliwiające zastosowanie algorytmu WHO (Przedrukowano za zgodą z: Causality
assessment of an adverse event following immunization [AEF]. User manual for the revised WHO
classification. Wyd. 2., Geneva, World Health Organization, 2018. Licence: CC BY-NC-SA 3.0 IGO.)

Ryc. 2. Algorytm oceny związku przyczynowo-skutkowego między szczepieniem a zdarzeniem niepożądanym (Przedrukowano za zgodą z: Causality assessment of an adverse event following immunization [AEF]. User manual for the revised WHO classification. Wyd. 2., Geneva, World Health Organization, 2018. Licence: CC BY-NC-SA 3.0 IGO.)

Ryc. 3. Klasyfikacja zdarzeń niepożądanych w zależności od wyniku oceny związku przyczynowego (Przedrukowano za zgodą z: Causality assessment of an adverse event following immunization [AEF]. User manual for the revised WHO classification. Wyd. 2., Geneva, World Health Organization, 2018. Licence: CC BY-NC-SA 3.0 IGO.)
| Tabela. Kwestionariusz oceny zdarzenia niepożądanego po szczepieniua | |||||
|---|---|---|---|---|---|
| Pytania | T | N | BD | ND | Uwagi |
| I. Czy wiarygodne dane wskazują na inną przyczynę? | |||||
| 1. Czy u tego pacjenta dokumentacja medyczna i/lub dane z wywiadu, badanie przedmiotowe lub badania laboratoryjne potwierdzają inną przyczynę zdarzenia? | |||||
| II. Czy istnieje udowodniony związek przyczynowy z tą szczepionką lub szczepieniem? | |||||
| Szczepionka | |||||
| 1. Czy dostępne, wiarygodne publikacje wskazują, że ta szczepionka może powodować zgłaszane zdarzenie niepożądane, nawet przy prawidłowym podaniu? | |||||
| 2. Czy istnieją biologiczne przesłanki przemawiające za tym, że przyczyną zdarzenia jest szczepionka? | |||||
| 3. Czy u tego pacjenta, w swoistym teście potwierdzono, że przyczyną zdarzenia jest szczepionka lub jej składnik? | |||||
| Jakość szczepionki | |||||
| 4. Czy szczepionka, którą podano temu pacjentowi, mogła mieć wadę jakościową, nie spełniać norm lub być podrobiona? | |||||
| Nieprawidłowo przeprowadzone szczepienie | |||||
| 5. Czy u tego pacjenta popełniono błąd przy przepisywaniu szczepionki lub postąpiono niezgodnie z zaleceniami dotyczącymi jej stosowania (np. podanie poza okresem ważności, podanie niewłaściwej osobie [np. wbrew przeciwwskazaniom] itp.)? | |||||
| 6. Czy u tego pacjenta szczepionkę (lub jej składnik) podano w niejałowych warunkach? | |||||
| 7. Czy w momencie zabiegu u tego pacjenta szczepionka wyglądała nieprawidłowo (kolor, zmętnienie, obecność obcych substancji itp.)? | |||||
| 8. Czy przy szczepieniu tego pacjenta popełniono błąd przy przygotowaniu szczepionki do podania (niewłaściwa szczepionka, rozpuszczalnik, nieprawidłowe wymieszanie, nieprawidłowe napełnienie strzykawki itp.)? | |||||
| 9. Czy przy szczepieniu tego pacjenta ze szczepionką obchodzono się nieprawidłowo (nie przestrzegano zasad łańcucha chłodniczego podczas transportu lub przechowywania, lub naruszono procedury szczepienia itp.)? | |||||
| 10. Czy u tego pacjenta technika szczepienia była nieprawidłowa (niewłaściwa dawka, miejsce lub droga podania, nieodpowiedni rozmiar igły itp.)? | |||||
| Niepokój związany ze szczepieniem (odpowiedź na stres wywołany szczepieniem – ITSR) | |||||
| 11. Czy u tego pacjenta zdarzenie to mogło być odpowiedzią na stres wywołany szczepieniem (np. ostra reakcja na stres, reakcja wazowagalna, hiperwentylacja lub niepokój)? | |||||
| II. (czas). Jeżeli w cz. II co najmniej raz zaznaczono odpowiedź „tak”, to czy zdarzenie wystąpiło w okresie zwiększonego ryzyka? | |||||
| 12. Czy u tego pacjenta do zdarzenia doszło w odpowiednim czasie po podaniu szczepionki? | |||||
| III. Dowody przeciwko związkowi przyczynowo-skutkowemu | |||||
| 1. Czy istnieją wiarygodne opublikowane dane (przeglądy systematyczne, GACVS, Cochrane Collaboration itp.) przemawiające przeciwko związkowi przyczynowo-skutkowemu między szczepionką a tym zdarzeniem? | |||||
| IV. Inne informacje pomocne w klasyfikacji zdarzenia | |||||
| 1. Czy u tego pacjenta podobne zdarzenie wystąpiło po podaniu poprzedniej dawki podobnej szczepionki? | |||||
| 2. Czy u tego pacjenta takie zdarzenie wystąpiło już w przeszłości niezależnie od szczepienia? | |||||
| 3. Czy to zdarzenie może wystąpić niezależnie od szczepienia (zapadalność podstawowa w ogólnej populacji)? | |||||
| 4. Czy u tego pacjenta przed szczepieniem występowała choroba lub czynniki ryzyka, które mogły przyczynić się do wystąpienia tego zdarzenia? | |||||
| 5. Czy przed szczepieniem pacjent ten przyjmował jakieś leki? | |||||
| 6. Czy przed zdarzeniem doszło do ekspozycji pacjenta na potencjalny czynnik (inny niż szczepionka), np. alergen, leki, preparaty ziołowe itp.? | |||||
| T – tak, N – nie, BD – brak danych, ND – nie dotyczy Przedrukowano za zgodą z: Causality assessment of an adverse event following immunization (AEF). User manual for the revised WHO classification. Wyd. 2., Geneva, World Health Organization, 2018. Licence: CC BY-NC-SA 3.0 IGO. | |||||
Szczepienie DTPw a epizod hipotoniczno-hiporeaktywny
HHE to NOP, który najczęściej występuje po szczepieniu przeciwko krztuścowi z użyciem preparatu DTPw. Po szczepieniu preparatami ze składnikiem bezkomórkowym (DTPa) HHE występuje znacznie rzadziej. Opisano również bardzo rzadkie przypadki tego NOP po podaniu innych szczepionek, w tym przeciwko błonicy, tężcowi, Haemophilus influenzae typu b i wirusowemu zapaleniu wątroby typu B.1
Zgodnie z definicją, HHE to nagłe obniżenie napięcia mięśniowego (hipotonia), pogorszenie kontaktu oraz zmiana zabarwienia skóry (skóra blada lub sinica) u dzieci w wieku <2 lat w ciągu 48 h po szczepieniu. Mediana czasu występowania HHE wynosi 3–4 h po szczepieniu, a objawy mogą się utrzymywać przez kilka do 30 minut.1
Objawy HHE przypominają omdlenie wazowagalne, które jednak najczęściej występuje bezpośrednio po szczepieniu (najczęściej do 5 min) u starszych dzieci i młodzieży.1 Patogeneza HHE nie jest znana. Nie ustalono czynników predysponujących. Nie ma żadnych badań diagnostycznych ułatwiających rozpoznanie, dlatego zwykle ustala się je na podstawie triady objawów.
W diagnostyce różnicowej należy uwzględnić:
- napad atoniczny – podczas napadów padaczkowych dziecko najczęściej jest nieprzytomne, nie ma z nim kontaktu, najczęściej nie obserwuje się bladości ani sinicy
- omdlenie – objawy jak w HHE, najczęściej u starszych dzieci, bezpośrednio po szczepieniu (w ciągu kilku lub kilkunastu min)
- inne stany, takie jak: uraz, zapalenie mózgu, hipoglikemia, zaburzenia metaboliczne, zaburzenia elektrolitowe itd.
HHE zwykle występuje po pierwszej dawce szczepionki. Szeroka analiza objawów poszczepiennych zgłoszonych do systemu Vaccine Adverse Event Reporting System (VAERS) wykazała, że po podaniu preparatu z pełnokomórkowym składnikiem krztuścowym epizod występuje z częstością około 1/1750 podanych dawek.2 WHO szacuje, że częstość występowania HHE po szczepionce pełnokomórkowej wynosi 57–250/100 000 dawek, natomiast po szczepionce bezkomórkowej 14–62/100 000.3 W analizie przeprowadzonej w Kanadzie wykazano, że zamiana szczepionki 5-składnikowej z pełnokomórkowym składnikiem krztuścowym na odpowiadającą jej szczepionkę ze składnikiem bezkomórkowym pozwoliła zmniejszyć ryzyko wystąpienia HHE o 60–66%.4
Rodzice dzieci, u których wystąpił HHE, bardzo często obawiają się odległych konsekwencji tego epizodu. Badania oparte zarówno na ocenie rodziców, jak i obiektywnych testach oceniających rozwój dzieci po HHE dowodzą, że zdarzenie to ustępuje samoistnie i nie pozostawia żadnych trwałych następstw w zakresie dalszego rozwoju dziecka.
Opis przypadku (cd.)
Jakie dane wskazują na związek przyczynowy epizodu HHE u opisanego chłopca ze szczepieniem DTPw?
Zgodnie z algorytmem (p. ryc. 1.):
- Zebrano dane dotyczące zdarzenia.
Objawy opisane przez matkę odpowiadały objawom charakterystycznym dla HHE. - Zebrano dane dotyczące przeprowadzonego
szczepienia.
- Wpis i data w książeczce zdrowia dziecka potwierdzały podanie preparatu DTPw przed wystąpieniem zdarzenia.
- Epizod wystąpił w okresie ryzyka.
- Nie znaleziono innych prawdopodobnych
przyczyn objawów.
Dane z wywiadu, przebiegu klinicznego i badań dodatkowych nie skłaniały do podejrzewania innych przyczyn obserwowanych nieprawidłowości (p. wyżej „Diagnostyka różnicowa”). - Zdarzenie spełnia standardową definicję HHE podawaną w piśmiennictwie.
Dalsza realizacja szczepień po epizodzie HHE
HHE nie stanowi przeciwwskazania do dalszych szczepień. Ryzyko wystąpienia ponownego epizodu po szczepieniu nie jest istotnie zwiększone. Ze względu na znacznie mniejsze ryzyko wystąpienia HHE po podaniu preparatu z bezkomórkowym komponentem krztuścowym należy zamienić preparat na DTPa (podanie szczepionek wysoce skojarzonych typu „5 w 1” i „6 w 1” nie zwiększa ryzyka) w ramach szczepień bezpłatnych.5,6 Pozostałe szczepienia obowiązkowe i zalecane można realizować zgodnie z Programem Szczepień Ochronnych. Takie zalecenia przekazano rodzicom opisanego chłopca. Wyjaśniono im również, że zdarzenie to nie stanowi zagrożenia dla dalszego rozwoju dziecka.
Podsumowanie
Epizod HHE jest znanym NOP, który najczęściej występuje po podaniu szczepionki przeciwko krztuścowi. Mimo że ustępuje samoistnie i nie pozostawia trwałych następstw, budzi bardzo duży niepokój rodziców. Aby tego uniknąć, w ramach kwalifikacji do szczepień rodziców szczepionego dziecka należy poinformować o możliwych objawach niepożądanych.
W rozmowie z rodzicami, opisując morfologię tego zespołu objawów, warto używać określenia „omdlenie niemowlęce” zamiast „epizod hipotoniczno-hiporeaktywny”, ponieważ rodzice łatwiej je akceptują, a lekarzowi będzie prościej je przekazać. Dziecko, które po epizodzie HHE wraca do normalnej aktywności i nie manifestuje niepokojących objawów, nie musi trafić do szpitala. Zwykle nie wymaga też żadnej diagnostyki.
Piśmiennictwo:
1. Beu Buettcher M., Heininger U., Braun M. i wsp.: Hypotonic-hyporesponsive episode (HHE) as an adverse event following immunization in early childhood: case definition and guidelines for data collection, analysis, and presentation. Vaccine, 2007; 25 (31): 5875–58812. DuVernoy T.S., Braun M.M.: Hypotonic-hyporesponsive episodes reported to the Vaccine Adverse Event Reporting System (VAERS), 1996–1998. Pediatrics, 2000; 106 (4): E52. doi: 10.1542/peds.106.4.e52
3. WHO: Observed rate of vaccine reactions diphtheria, pertussis, tetanus vaccines. www.who.int/vaccine_safety/initiative/tools/DTP_vaccine_rates_information_sheet.pdf (dostęp: 10.08.2021)
4. Le Saux N., Barrowman N.J., Moore D.L. i wsp.: Decrease in hospital admissions for febrile seizures and reports of hypotonic-hyporesponsive episodes presenting to hospital emergency departments since switching to acellular pertussis vaccine in Canada: a report from IMPACT. Pediatrics, 2003; 112 (5): e348. doi: 10.1542/peds.112.5.e348
5. Goodwin H., Nash M., Gold M. i wsp.: Vaccination of children following a previous hypotonic–hyporesponsive episode. J. Paediatr. Child Health, 1999; 35 (6): 549–552
6. Kroger A., Bahta L., Hunter P.: General Best Practice Guidelines for Immunization. Best practices guidance of the Advisory Committee on Immunization Practices (ACIP). www.cdc.gov/vaccines/hcp/acip-recs/general-recs/index.html (dostęp: 10.08.2021)