SPECJALNIE dla „Medycyny Praktycznej – Szczepienia”
 |
prof. dr hab. n. med. Janusz Marcinkiewicz Katedra Immunologii Collegium Medicum Uniwersytetu Jagiellońskiego w Krakowie |
Wprowadzenie
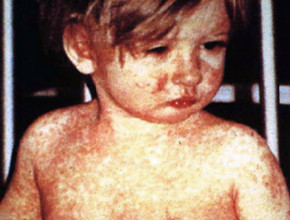
Odra jest wysoce zakaźną chorobą wirusową przenoszoną z człowieka na człowieka drogą powietrzno-kropelkową (blisko 100% zaraźliwość).1 Przed erą szczepień prawie każde dziecko chorowało na odrę, a choroba miała charakter epidemiczny w cyklu 2–3-letnim. Od lat 60. ubiegłego wieku w krajach rozwiniętych liczba chorych na odrę z roku na rok gwałtownie się zmniejszała (w Stanach Zjednoczonych z kilku milionów przed 1963 r. do kilkuset przypadków odry na początku XXI w.).2 Niestety od kilku lat na skutek silnych działań ruchów antyszczepionkowych i zmniejszenia wyszczepialności dzieci liczba zachorowań niepokojąco się zwiększa. W 2018 roku, w Europie najwięcej zachorowań na odrę odnotowano na Ukrainie (>36 000, w tym 15 zgonów), a na całym świecie stwierdzono >120 000 zgonów z powodu odry.3 W Polsce w 2017 roku zanotowano 63 przypadki odry, w 2018 roku 220 przypadków, a w 2019 roku 1492 przypadki. Obawa przed epidemicznym nawrotem odry oraz nowe informacje o odległych skutkach zakażenia jej dzikim wirusem wskazują jednoznacznie na kluczowe znaczenie szczepień ochronnych.4 Indywidualne ryzyko zachorowania na odrę występuje u każdej osoby, która nie była szczepiona przeciwko tej chorobie lub wcześniej na nią nie chorowała. Jednak ryzyko komplikacji w wyniku przebycia odry, w porównaniu z ewentualnymi niepożądanymi odczynami poszczepiennymi (NOP), jest nieporównywalne (tab.).5
| Tabela. Porównanie ryzyka powikłań odry i NOP po podaniu MMRa | |
|---|---|
| ryzyko powikłań odry | |
| powiększenie węzłów chłonnych | >90% |
| biegunka | 8% |
| zapalenie ucha środkowego | 7% |
| zapalenie płuc | 6% |
| zapalenie mózgu | 0,1% |
| śmierć | 0,2% |
| ryzyko NOP po podaniu MMR | |
| gorączka (stały objaw w okresie nieżytowym, prodromalnym odry) | 5–15% |
| wysypka | 5% |
| powiększenie węzłów chłonnych | <1% |
| a Opracowano na podstawie 5. pozycji piśmiennictwa. W tabeli nie uwzględniono późnych
powikłań odry związanych z supresją/amnezją układu immunologicznego wywołanego dzikim
wirusem odry. MMR – szczepionka przeciwko odrze, śwince i różyczce, NOP – niepożądany odczyn poszczepienny | |
Patogeneza i objawy kliniczne
Odra ma charakter systemowej choroby wirusowej wywołanej wirusem odry z rodziny paramyksowirusów. Po zakażeniu drogą powietrzną i adherencji do błony śluzowej górnych dróg oddechowych (nosowej części gardła) wirus odry namnaża się miejscowo w komórkach nabłonkowych i okolicznych węzłach chłonnych. Następnie, drogą krwionośną, w trakcie pierwotnej i wtórnej wiremii, wirus przenosi się do obwodowego układu limfatycznego, układu oddechowego oraz innych narządów.6 Typowe objawy odry (gorączka, kaszel, zapalenie spojówek, plamisto-grudkowa osutka na błonach śluzowych i skórze, limfadenopatia) oraz wczesne powikłania odry (biegunka, zapalenie płuc, oskrzeli, krtani, ucha środkowego oraz opon mózgowo-rdzeniowych) związane są z bezpośrednim cytotoksycznym działaniem wirusa na zakażone komórki i tkanki.1 Głównymi komórkami układu immunologicznego zakażonymi przez wirusa odry są makrofagi, komórki dendrytyczne, limfocyty T i B posiadające wysoką ekspresję białka CD150/SLAMF1 (ang. signaling lymphocytic activation molecule family member 1). Białko to jest receptorem dla wirusa odry.7 Odległym powikłaniem odry związanym z nieprawidłową odpowiedzią immunologiczną jest autoimmunizacyjne zapalenie mózgu oraz kilkuletnia zmniejszona odporność na inne choroby zakaźne o niewyjaśnionym przez wiele lat mechanizmie.7
Wirus odry a układ immunologiczny
Kontakt wirusa odry z układem immunologicznym powoduje:1,6,8,9
- aktywację antygenowo swoistych limfocytów B oraz CD4+, Th2 (pomocniczych limfocytów T), obu typów komórek koniecznych do produkcji przeciwciał – odporność typu humoralnego. Przeciwciała powstające w trakcie zakażenia wirusem dzikim oraz po szczepieniu wirusem atenuowanym (szczepionka przeciwko odrze, śwince i różyczce [MMR]) należą do klasy IgM, IgG1, IgG4 oraz IgA. Rozpoznają one przede wszystkim białko N nukleokapsydu wirusa odry oraz jego hemaglutyninę. Obecność tych przeciwciał w surowicy blokuje wiremię i rozwój choroby.
- aktywację antygenowo swoistych CD8+ cytotoksycznych limfocytów T – odporność typu komórkowego odpowiedzialna za eradykację wirusa poprzez eliminację komórek zakażonych wirusem odry
- generację i proliferację długo żyjących, swoistych antygenowo komórek pamięci typu B i T, co zapewnia wieloletnią odporność typu humoralnego i komórkowego, a także ochronę przed kolejnym zakażeniem wirusem odry
- aktywację autoreaktywnych limfocytów T wywołujących autoimmunizacyjne zapalenie mózgu – odległe powikłanie choroby wynikające z dysregulacji układu immunologicznego lub poliklonalnej, niekontrolowanej stymulacji limfocytów T przez wirusa odry (mechanizm nadal niejasny)
- kilkuletnią supresję układu immunologicznego – poważne powikłanie odry charakteryzujące się zniesieniem nabytej wcześniej odporności na inne choroby zakaźne. Powikłania tego nie obserwuje się po podaniu szczepionki zawierającej atenuowane wirusy odry.
Odra a supresja układu immunologicznego – „paradoks odry”
Zaobserwowano, że do większości zgonów i klinicznych powikłań związanych z odrą dochodzi z powodu wtórnych infekcji rozwijających się na skutek braku mechanizmów obronnych.10 Te kliniczne konsekwencje odry wykryto na poziomie populacji nawet w krajach wysoko rozwiniętych (Holandia), gdzie zaobserwowano znaczący związek między występowaniem odry a śmiertelnością spowodowaną innymi chorobami zakaźnymi.11 Jednak patomechanizm proponowanej immunosupresji odpowiedzialnej za te groźne powikłania odry nadal nie jest powszechnie znany.
Supresja a amnezja immunologiczna po przebyciu odry
Immunosupresję wywołaną wirusem odry po raz pierwszy udokumentowano 100 lat temu, kiedy u dzieci chorych na odrę wykazano konwersję odczynu tuberkulinowego z dodatniego na ujemny.12 W kolejnych badaniach u chorych na odrę obserwowano przejściową limfopenię, zahamowanie działania interferonu oraz supresję proliferacji limfocytów T i B.13-16 Wyniki te potwierdziły stan supresji immunologicznej, tzn. stan zahamowania funkcji limfocytów efektorowych. Nie tłumaczą one jednak tzw. paradoksu odry, czyli stanu współistnienia antygenowo swoistej odporności przeciwko wirusowi odry i zmniejszonej odporności na inne choroby zakaźne po przebyciu choroby. Mechanizm tego zjawiska wyjaśnia hipoteza amnezji immunologicznej wywołanej wirusem odry. Amnezję immunologiczną udokumentowano w dwóch artykułach opublikowanych w czasopiśmie „Science”.17,18 Wykazano, że dziki wirus odry „resetuje” wcześniej nabytą odporność przeciwzakaźną poprzez eliminację komórek pamięci immunologicznej.
Jak powstają komórki pamięci immunologicznej?
W trakcie hematopoezy na drodze przypadkowej rekombinacji genów układ immunologiczny nieustannie generuje olbrzymi repertuar receptorów limfocytów T i B (>108) rozpoznających swoiście determinanty różnych antygenów, w tym antygenów chorobotwórczych drobnoustrojów. Dojrzałe limfocyty (ang. naive mature cells), które nie miały kontaktu z obcym antygenem, umierają na drodze apoptozy. Natomiast limfocyty B aktywowane antygenami patogenów (np. wirusa odry) dzielą się i różnicują w kierunku produkujących przeciwciała komórek plazmatycznych oraz długo żyjących komórek B pamięci immunologicznej chroniących przed ponownym zakażeniem. W ciągu życia, po ekspozycji układu immunologicznego na kolejne antygeny, repertuar limfocytów B i produkowanych przez nie przeciwciał przesuwa się w kierunku repertuaru komórek pamięci immunologicznej, komórek odporności nabytej.19
Jakie są dowody na obecność amnezji immunologicznej po przebyciu odry?
Badania parametrów immunologicznych krwi po przebyciu odry wykazują powrót całkowitej liczby limfocytów do normy oraz prawidłowe całkowite stężenie immunoglobulin klasy IgM, IgG i IgA.14 Natomiast zmianie ulega repertuar limfocytów B i T, repertuar krążących przeciwciał oraz ich powinowactwo do determinant drobnoustrojów chorobotwórczych.17,18,20
Wiadomo, że zmiany w repertuarze przeciwciał obserwowane we krwi obwodowej są zależne od zmian w repertuarze długo żyjących komórek pamięci z wysoką ekspresją CD150/SLAMF1, receptora wirusa odry.17,21
W badaniach klinicznych wykazano, że wirus odry zakaża 20–70% komórek pamięci w ciągu pierwszych 3–10 dni infekcji. Dzieci po przebyciu ciężkiej postaci odry tracą około 40% (mediana) repertuaru swoistych dla patogenów przeciwciał. Potwierdzono także utratę powinowactwa (siły wiązania) przeciwciał do antygenów (epitopów) drobnoustrojów chorobotwórczych. W celu określenia zróżnicowania i wielkości repertuaru epitopowo-swoistych przeciwciał użyto bardzo zaawansowanego technologicznie systemu VirScan.11 Biblioteka VirScan umożliwiła zbadanie repertuaru przeciwciał rozpoznających białka wielu bakterii i >400 znanych ludzkich wirusów chorobotwórczych. Dzieci z grupy kontrolnej, które szczepiono przeciwko odrze, zachowały w podobnym okresie 90% repertuaru przeciwciał wygenerowanego po kontakcie z atenuowanym wirusem odry. Obserwacje te potwierdzono na modelu zwierzęcym. U małp (makaki królewskie) zakażonych wirusem odry stwierdzono utratę 60% repertuaru przeciwciał w okresie 6 miesięcy po ustąpieniu objawów klinicznych.18
Podsumowanie
Stosowanie powszechnych, profilaktycznych szczepień ochronnych (MMR) ma zasadnicze znaczenie w zapobieganiu zachorowaniom na odrę, a ze względu na wysoką zaraźliwość choroby nie można go zastąpić żadnymi innymi środkami ochrony. Zakażenie dzikim wirusem odry zapobiega również ponownemu zachorowaniu na tę chorobę. Jednak odra, ze względu na wywołanie kilkuletniej supresji i amnezji układu immunologicznego, zwiększa znacznie ryzyko zachorowania na inne infekcje (choroby) wirusowe i jest przyczyną wielu zgonów. Z ostatniego raportu Światowej Organizacji Zdrowia wynika, że w 2018 roku odra była przyczyną >120 000 zgonów na świecie. Liczba ta nie obejmuje zgonów spowodowanych poodrową amnezją immunologiczną. Wszystkie te dane jednoznacznie wskazują na konieczność prowadzenia szczepień przeciwko odrze na szeroką skalę. Eliminacja wirusa odry z populacji ludzkiej i zlikwidowanie endemicznych ognisk tej choroby może doprowadzić do globalnej eradykacji patogenu. Dotychczas eradykację wirusa w całej populacji ludzi osiągnięto w przypadku ospy prawdziwej. Ponadto udowodnienie zjawiska amnezji immunologicznej po przebyciu odry, które jest bardzo groźnym powikłaniem dla zdrowia i życia osób nieszczepionych, wskazuje na konieczność przeprowadzenia badań wykluczających występowanie tzw. paradoksu odry po przebyciu innych chorób wirusowych.
Piśmiennictwo:
1. Moss W.J, Griffin D.E.: Measles. Lancet, 2012; 379: 153–1642. Moss W.J, Griffin D.E.: Global measles elimination. Nat. Rev. Microbiol., 2006; 4: 900–908
3. World Health Organization, Measles. www.who.int/news-room/fact-sheets/detail/measles.
4. Dane Narodowego Instytutu Zdrowia Publicznego – PZH
5. CDC – Center for disease control and prevention: Epidemiology and prevention of vaccine-preventable diseases (Pink Book). Supplement: www.cdc.gov/vaccines/pubs/pinkbook/supplement.html
6. de Vries R.D., Mesman A.W., Geijtenbeek T.B. i wsp.: The pathogenesis of measles. Curr. Opin. Virol., 2012; 2: 248–255
7. Tatsuo H., Ono N., Tanaka K. i wsp.: SLAM (CDw150) is a cellular receptor for measles virus. Nature, 2000; 406 (6798): 893–897
8. Gadroen K., Dodd C.N., Masclee G.M.C. i wsp.: Impact and longevity of measles-associated immune suppression: A matched cohort study using data from the THIN general practice database in the UK. BMJ Open, 2018; 8: e021465
9. Griffin D.E., Ward B.J., Esolen L.M.: Pathogenesis of measles virus infection: an hypothesis for altered immune responses. J. Infect. Dis., 1994; 170 (supl. 1): S24–S31
10. Mina M.J., Metcalf C.J., de Swart R.L. i wsp.: Long-term measles-induced immunomodulation increases overall childhood infectious disease mortality. Science, 2015; 348: 694–699
11. Laksono B.M., de Vries R.D., Verburgh R.J i wsp.: Studies into the mechanism of measles-associated immune suppression during a measles outbreak in the Netherlands. Nat. Commun., 2018; 9 (1): 1–10
12. Pirquet C.V.: Das Verhalten der kutanen Tuberkulinreaktion während der Masern. DMW-Deutsche Medizinische Wochenschrift, 1908; 34 (30): 1297–1300
13. Griffin D.E., Ward B. J. Jauregui E. i wsp.: Immune activation in measles. N. Engl. J. Med., 1989; 320: 1667–1672
14. Griffin D.E.: Measles virus-induced suppression of immune responses. Immunol. Rev., 2010; 236: 176–189
15. Griffin D.E., Moench T.R., Johnson R.T. i wsp.: Peripheral blood mononuclear cells during natural measles virus infection: cell surface phenotypes and evidence for activation. Clin. Immunol. Immunopathol., 1986; 40: 305–312
16. De Vries R.D., McQuaid S., van Amerongen G. i wsp.: Measles immune suppression: lessons from the macaque model. PLOS Pathog., 2012; 8 (8): e1002885
17. Petrova V.D., Sawatsky B., Han A.X. i wsp.: Incomplete genetic reconstitution of B cell pools contributes to prolonged immune suppression after measles. Sci. Immunol., 2019; 4 (41): pii: eaay6125
18. Mina M.J., Kula T., Leng Y. i wsp.: Measles virus infection diminishes preexisting antibodies that offer protection from other pathogens. Science, 2019; 366: 599–606
19. Dörner T., Radbruch A.: Antibodies and B cell memory in viral immunity. Immunity, 2007; 27 (3): 384–392
20. Zuo T., Gautam A., Wesemann D.R.: Affinity war: forging immunoglobulin repertoires. Curr. Opin. Immunol., 2019; 57: 32–39
21. Wasemman D.R.: Game of clones: how measles remodels the B cell landscape. Science Immunol., 2019; 4: eaaz 4195