Tłumaczył dr n. med. Dariusz Stencel
Skróty: EOG – Europejski Obszar Gospodarczy, MMR – szczepionka skojarzona przeciwko odrze, śwince i różyczce, MMRV – szczepionka skojarzona przeciwko odrze, śwince, różyczce i ospie wietrznej, POZ – podstawowa opieka zdrowotna, UE – Unia Europejska, VZV – wirus ospy wietrznej i półpaśca
Przedmowa
W ramach programu Vaccine-Preventable Diseases
Programme dotyczącego chorób, którym
można zapobiegać poprzez szczepienia, ECDC powołało
grupę roboczą w celu opracowania wskazówek
dla krajów członkowskich Unii Europejskiej
(UE) dotyczących wprowadzania programu szczepień
przeciwko ospie wietrznej. Celem raportu
końcowego grupy roboczej jest wsparcie krajów
UE w procesie podejmowania lokalnych decyzji o szczepieniu dzieci przeciwko ospie wietrznej.
W celu opracowania dokumentu opartego
na wiarygodnych danych przeprowadzono przegląd
systematyczny badań najlepszej jakości oraz
opracowano model epidemiologii ospy wietrznej.
Przegląd systematyczny przeprowadził Pallas
Health Research and Consultancy. Dodatkowe
wyniki z modelowania opracowała Framework
Partnership Agreement (Grant ECDC 2009/002)
we współpracy z Uniwersytetem w Pizie.
Podsumowanie
Najważniejsze informacje
Ospa wietrzna jest częstą, wysoce zakaźną chorobą
wywołaną przez wirusa ospy wietrznej i półpaśca
(VZV).
U mieszkańców krajów członkowskich Unii
Europejskiej (UE) oraz Europejskiego Obszaru
Gospodarczego (EOG) do wytworzenia przeciwciał
przeciwko VZV najczęściej dochodzi przed
ukończeniem 10. roku życia. Przed osiągnięciem
wczesnego wieku dorosłego większość osób jest
serododatnia.
W niektórych krajach zjawisko wytworzenia
swoistych przeciwciał następuje jednak nieco
wcześniej. Przeciwciała u dzieci zamieszkujących w krajach Południowej i Wschodniej Europy
stwierdza się nieznacznie rzadziej niż u dzieci z krajów Europy Północnej i Zachodniej. Może
to wynikać z różnic dotyczących instytucjonalnej
opieki nad małymi dziećmi, dostępu do przedszkoli
oraz kontaktów społecznych.
U większości noworodków swoiste przeciwciała
przeciwko VZV są obecne w chwili urodzenia,
głównie w następstwie biernego transportu przez
łożysko.
Liczba nowych zachorowań na ospę wietrzną w nieszczepionych populacjach w poszczególnych
krajach jest zbliżona do liczby urodzeń. 52–78% zachorowań dotyczy dzieci do 6. roku życia, a 89–95,9% – dzieci przed ukończeniem 12 lat.
Różne systemy organizacji opieki zdrowotnej w poszczególnych krajach UE/EOG, a także odmienne
metody badawcze nie pozwalają jednoznacznie
ustalić, ilu pacjentów chorych na ospę
korzysta z pomocy lekarskiej. Liczba hospitalizacji
dodatkowo zależy od wieku w momencie zakażenia
wirusem (który różni się w poszczególnych
krajach).
U większości chorych na ospę wietrzną dochodzi
do pełnego wyzdrowienia, jednak u około 2–6%
pacjentów zgłaszających się do lekarzy podstawowej
opieki zdrowotnej (POZ) rozwijają się powikłania.
Do najczęstszych powikłań należy nadkażenie
skóry i tkanki podskórnej, a w dalszej kolejności
objawy neurologiczne i powikłania ze strony
układu oddechowego. Odległe powikłania notuje
się u 0,4–3,1% chorych hospitalizowanych z powodu
ospy wietrznej. Ryzyko ciężkiego przebiegu
ospy jest większe u chorych z niedoborami odporności,
niemowląt i dorosłych. Jednak większość
powikłań, hospitalizacji i zgonów z powodu ospy
wietrznej występuje u dzieci z prawidłową funkcją
układu odpornościowego, bez innych chorób
współistniejących.
Coraz więcej danych wskazuje, że nieskojarzone
oraz skojarzone szczepionki przeciwko
ospie wietrznej są wysoce immunogenne, bezpieczne i skuteczne w zapobieganiu tej chorobie.
Jedna dawka szczepionki charakteryzuje się bardzo
dużą skutecznością w zapobieganiu zachorowaniom o ciężkim przebiegu, jej skuteczność jest
natomiast mniejsza wobec zachorowań o lżejszym
przebiegu. Dwie dawki szczepionki mają już dużą
skuteczność w zapobieganiu wszelkim zachorowaniom,
niezależnie od stopnia ich nasilenia. Najczęstszymi
zdarzeniami niepożądanymi po podaniu
szczepionki przeciwko ospie są miejscowe reakcje
skórne, takie jak ból i zaczerwienienie. U dzieci w wieku 12–23 miesięcy odnotowano zwiększone
ryzyko drgawek gorączkowych po pierwszej dawce
skojarzonej szczepionki przeciwko odrze, śwince,
różyczce i ospie wietrznej (MMRV), w porównaniu
ze szczepieniem osobnymi preparatami przeciwko
ospie i przeciwko odrze, śwince, różyczce (MMR).
Stosowanie MMRV może jednak pomóc w rozpowszechnieniu
szczepień ochronnych.
Obliczono, że skuteczność rzeczywista (efektywność)
szczepionki przeciwko ospie wynosi około
85%, przy czym osoby zaszczepione również mogą
zachorować (tzw. zachorowania pomimo szczepienia) – zwykle dotyczy to osób, które otrzymały
tylko 1 dawkę szczepionki. Zachorowania u osób
szczepionych przebiegają łagodniej i z mniejszą
liczbą zmian skórnych, osutka szybciej ustępuje, a powikłania występują rzadko. Brakuje jednoznacznych
danych dotyczących różnych czynników
ryzyka nieskuteczności szczepienia, jednak efektywność 1 dawki wskazuje na możliwość pierwotnej
nieskuteczności szczepienia (brak odpowiedzi
na pierwsze szczepienie – przyp. red.). Niedawno
opublikowane wyniki badań nie dostarczają spójnych
danych potwierdzających możliwość wtórnej
nieskuteczności szczepienia (tj. zanikania
swoistych przeciwciał po szczepieniu – przyp. red.).
Doświadczenia zebrane w ogniskach epidemicznych
ospy w zaszczepionych populacjach wskazują,
że szczepienie przeciwko ospie zmniejsza liczbę,
wielkość i czas utrzymywania się ognisk epidemicznych,
przy czym skuteczniejsze w tym zakresie
są schematy 2-dawkowe.
W krajach UE/EOG obowiązują różne zalecenia
dotyczące szczepienia przeciwko ospie wietrznej.
Tylko w 6 krajach szczepienie przeciwko ospie
jest powszechnie zalecane u dzieci w całym kraju
(Cypr, Niemcy, Grecja, Łotwa, Luksemburg),
natomiast w 2 krajach zalecenia te mają zasięg
regionalny (Hiszpania, Włochy). W 17 krajach
szczepienie przeciwko ospie wietrznej zaleca się
jedynie u podatnych na zachorowanie nastolatków
i/lub w podatnych na zachorowanie (ze względów
medycznych lub zawodowych) grupach ryzyka.
Obserwacje pochodzące z krajów, w których
wprowadzono powszechne szczepienia dzieci
przeciwko ospie wietrznej, wskazują na gwałtowne
zmniejszenie liczby nowych zachorowań i powikłań, odsetka hospitalizacji oraz liczby zgonów
we wszystkich grupach wiekowych, zarówno u osób szczepionych, jak i nieszczepionych. W niektórych
krajach obserwowano także względne podniesienie
wieku, w którym dochodzi do zachorowania,
co może wynikać ze zmniejszenia liczby
zachorowań w młodszych grupach wiekowych.
Jak dotąd nie ma jednoznacznych danych określających
ogólny wpływ szczepienia przeciwko ospie
wietrznej na epidemiologię półpaśca. Badania
oparte na danych z systemów nadzoru wykazały
zmniejszenie zapadalności na półpasiec u dzieci
szczepionych przeciwko ospie wietrznej, jednak
wskazywano także na tendencję do zwiększenia
zapadalności u starszych, nieszczepionych dzieci.
W 2 innych badaniach, w tym w amerykańskim
badaniu kohortowym z 14-letnim okresem obserwacji,
obejmujących populację dzieci zaszczepionych
nie wykazano zwiększenia zapadalności na półpasiec
po wprowadzeniu szczepienia przeciwko ospie
wietrznej zarówno w populacji ogólnej, jak i wśród
dzieci szczepionych. Z drugiej strony w innych badaniach
stwierdzono zwiększenie zachorowalności
na półpasiec, które jednak obserwowano jeszcze
przed wprowadzeniem programów szczepień przeciwko
ospie wietrznej. W związku z tym trudno jest
ocenić, w jaki sposób szczepienia przeciwko ospie
wpływają na epidemiologię półpaśca. Dalsze obserwacje
tej zależności w populacjach osób nieszczepionych
są jednym z priorytetów badawczych.
Stosowane w niektórych badaniach modele
matematyczne przewidują zmniejszenie zapadalności
na ospę wietrzną po wprowadzeniu programu
szczepień, co jest zgodne z opublikowanymi
danymi.
Większość modeli opartych na teorii egzogennej
wzmocnienia odporności sugeruje, że jeśli kontakt z chorymi na ospę wietrzną wzmacnia odporność
na półpasiec, to powszechne szczepienie niemowląt
może zwiększyć liczbę zachorowań na półpasiec w perspektywie średniookresowej (30–75 lat
po wprowadzeniu programu szczepień), a w dalszych
latach ją zmniejszyć. Wyniki jednego z badań
modelujących przewidują, że średniookresowe
zwiększenie zachorowalności na półpasiec może
się różnić w zależności od intensywności czynników
działających jak dawka przypominająca szczepienia
(np. kontaktu z chorymi na ospę wietrzną – przyp. red.).
Analiza ekonomiczna programów szczepień
przeciwko ospie wietrznej wskazuje, że większość
oszczędności wynika z uniknięcia pośrednich
kosztów społecznych. Jeśli dołożyć do tego
potencjalny malejący efekt bodźcowania odporności
na półpasiec, średniookresowe modele nie
wykazują efektywności kosztowej. Ukierunkowane
strategie (takie jak szczepienie podatnych
na zachorowanie nastolatków, pracowników placówek
opieki zdrowotnej, osób po przeszczepieniu
narządów oraz młodych imigrantów) wydają się
już efektywne kosztowo.
Systemy nadzoru epidemiologicznego nad
ospą wietrzną i półpaścem w krajach UE/EOG
są bardzo zróżnicowane, a w niektórych krajach w ogóle nie funkcjonują. W większości krajów nie
prowadzi się nadzoru nad półpaścem. Stała obserwacja
sytuacji epidemiologicznej ospy wietrznej i półpaśca jest konieczna do oceny wpływu
szczepień przeciwko ospie wietrznej na obie te
choroby. Obserwacją należy objąć zapadalność w poszczególnych grupach wiekowych oraz ciężkość
przebiegu ospy wietrznej i półpaśca, poziom
wyszczepialności oraz występowanie zdarzeń niepożądanych
po szczepieniu. Pełny obraz efektów
aktualnie prowadzonych programów będzie widoczny
po dłuższej obserwacji.
Najważniejsze wnioski
Coraz więcej danych naukowych wskazuje,
że szczepionka przeciwko ospie wietrznej
jest wysoce immunogenna, skuteczna w zapobieganiu
zachorowaniom na ospę i bezpieczna.
Dane pochodzące z krajów, w których
wprowadzono już programy powszechnych szczepień
małych dzieci przeciwko ospie wietrznej,
jak dotąd wskazują na istotne i utrzymujące się
zmniejszenie zapadalności na ospę wietrzną, bez
ewidentnego zwiększenia zachorowalności na półpasiec w populacji osób szczepionych.
W krajach rozważających wprowadzenie programów
szczepień należy ocenić sytuację epidemiologiczną i społeczno-ekonomiczną, a także
możliwość objęcia tymi programami jak największych
populacji.
Priorytetową sprawą pozostaje monitorowanie
wpływu programów szczepień przeciwko ospie
wietrznej na epidemiologię półpaśca. Szczególne
znaczenie mają sprawne systemy nadzoru informujące o wcześniejszych trendach zachorowalności
na półpasiec oraz częstości występowania
neuralgii popółpaścowej. Konieczne jest również
poszerzenie wiedzy na temat mechanizmów immunologicznych
związanych z rozwojem półpaśca.
Obszary dalszych badań
Poniżej wymieniono zagadnienia, które powinny być przedmiotem dalszych badań naukowych. Będą one też miały największy wpływ na decyzje dotyczące wprowadzenia programów szczepień ochronnych przeciwko ospie wietrznej w krajach UE/EOG:
- czas utrzymywania się ochrony po 14 latach po szczepieniu
- optymalny czas podania drugiej dawki szczepionki
- potencjalna potrzeba podawania dawek przypominających w dalszym okresie życia
- wpływ poziomu wyszczepialności na odległą epidemiologię choroby (tj. przesunięcie zachorowań na starsze grupy wiekowe)
- przebieg zachorowań na ospę u osób zaszczepionych w zależności od upływu czasu od szczepienia (w tym przebieg zachorowań na ospę u wcześniej szczepionych kobiet ciężarnych)
- ryzyko częstszego występowania powikłań ospy wietrznej po podwyższeniu średniego wieku zachorowań w związku z wprowadzeniem szczepień ochronnych (w tym wrodzona ospa wietrzna i zachorowania u kobiet ciężarnych)
- mechanizmy immunologiczne rozwoju półpaśca
- wpływ szczepienia przeciwko ospie wietrznej na zachorowalność na półpasiec, szczególnie u osób nieszczepionych.
Metody
Celem niniejszego artykułu jest zebranie dostępnych
danych naukowych dotyczących ospy wietrznej i szczepienia przeciwko tej chorobie w krajach
UE/EOG.
Zlecono przeprowadzenie przeglądu systematycznego
badań dotyczących obciążeń związanych z ospą wietrzną w krajach europejskich oraz szczepienia
dzieci przeciwko ospie.1 Przegląd systematyczny
jest udostępniany na prośbę przesłaną pod
adres vpd@ecdc.europa.eu.
W odniesieniu do obciążeń związanych z ospą
wietrzną do przeglądu zakwalifikowano tylko publikacje
dotyczące krajów UE/EOG. W związku z takim ograniczeniem geograficznym, w przeglądzie
nie uwzględniono niektórych dobrze znanych
informacji dotyczących epidemiologii ospy
wietrznej, takich jak zwiększenie ryzyka ciężkiego
przebiegu choroby u nastolatków i dorosłych.
Informacje dotyczące ciężkości przebiegu choroby w krajach UE/EOG ograniczają się głównie do liczby
hospitalizacji. Częstość wizyt z powodu ospy
wietrznej i hospitalizacji oraz wskaźniki śmiertelności
pochodzą jedynie z Wielkiej Brytanii.
W przeglądzie systematycznym uwzględniono
piśmiennictwo opublikowane do września 2010 roku,
dlatego jeden z autorów uaktualnił rozdziały
pt. „Obciążenia związane z ospą wietrznej w krajach
europejskich” oraz „Wpływ szczepienia przeciwko
ospie wietrznej na zdrowie publiczne” o publikacje z okresu od 1 września 2010 roku do 6 lipca
2012 roku, używając takich samych terminów,
jak w przeglądzie Pallas, ale tylko opublikowane w bazie PubMed i Embase. Wyniki uaktualnienia
przedstawiono w załączniku.
Dodatkowo ECDC zleciło prace nad modelami
matematycznymi w celu określenia potencjalnych
następstw wprowadzenia programów szczepień
przeciwko ospie wietrznej.
Projekt obejmował przegląd modeli opracowanych
wcześniej oraz różnych rodzajów kontaktów
społecznych (wpływających na transmisję choroby – przyp. red.) w krajach UE/EOG, a także
opracowanie nowych modeli, uwzględniających
analizowane publikacje oraz wzorce kontaktów.
Raporty dostarczono ECDC w marcu 2012 roku i włączono do przeglądu. Opublikowano je w recenzowanych
czasopismach.2-4
Zespół ekspertów koordynowany przez ECDC
opracował wszystkie rozdziały niniejszego dokumentu
na podstawie przeglądu systematycznego
oraz wyników modelowania. W wytycznych
uwzględniono także wybrane, aktualne publikacje
niewłączone do przeglądu systematycznego lub jego
uaktualnienia (po 6 lipca 2012 r.). W tych przypadkach
źródło i rok publikacji podano w tekście.
Ospa wietrzna – podstawowe informacje
Ospa wietrzna jest częstą chorobą zakaźną, którą
wywołuje wirus ospy wietrznej i półpaśca (VZV).
Najczęściej chorują na nią dzieci w wieku 2–8 lat.
Po zakażeniu pierwotnym VZV ma zdolności
do przetrwania w postaci zakażenia utajonego
(latentnego) w zwojach nerwów czuciowych. Manifestacją
pierwotnego zakażenia VZV jest ospa
wietrzna, a reaktywacja VZV wywołuje półpasiec.5
Do czynników związanych z reaktywacją
VZV należy starzenie się, immunosupresja,
wewnątrzmaciczna ekspozycja na VZV oraz zachorowanie
na ospę wietrzną w 1. roku życia.5-8
Mechanizmy immunologiczne kontrolujące latencję
VZV nie są jednak dostatecznie poznane. Wydaje
się, że istotną rolę w odpowiedzi immunologicznej
gospodarza na VZV odgrywa odporność
komórkowa.9,10 Wyniki kilku badań wskazują,
że odporność komórkowa może być niezbędnym
warunkiem utrzymania latencji. Do reaktywacji
VZV i rozwoju półpaśca może dojść w przypadku
upośledzenia odporności komórkowej z wiekiem
lub wystąpienia innych czynników immunosupresyjnych.9,11-15 Kontakt z VZV w późnym okresie ciąży i/lub zachorowanie na ospę we wczesnym
okresie po porodzie może być czynnikiem predysponującym
do wystąpienia półpaśca, ponieważ
niemowlęta w tych sytuacjach nie wytwarzają
wystarczającej odpowiedzi komórkowej na zakażenie VZV.6,16,17
Odpowiedź komórkowa może ulec okresowo dodatkowemu
wzmocnieniu wskutek ponownej ekspozycji
na egzogennego wirusa podczas kontaktu z osobami chorymi na ospę wietrzną lub półpasiec,
lub też wskutek subklinicznej reaktywacji latentnej
postaci wirusa.18
Dane naukowe dotyczące roli zewnętrznej ekspozycji
na wirusa w rozwoju odporności na VZV
nie są jednoznaczne. Część z nich potwierdza,
że ponowny kontakt z VZV może chronić przed
rozwojem półpaśca w związku ze wzmocnieniem
odporności komórkowej,19-22 jednak w innych badaniach
uzyskano przeciwne wyniki.23,24 W 2013
roku Ogunjimi i wsp.25 opublikowali przegląd systematyczny
piśmiennictwa, stwierdzając, że zewnętrzny
kontakt z VZV pozwala wzmocnić odporność,
jednak jego wpływ na zachorowalność
na półpasiec jest nieznany.
Mimo niewielu dowodów naukowych wydaje
się, że subkliniczna reaktywacja endogenna lub
endogenne wzmocnienie mogą odgrywać pewną
rolę w utrzymaniu swoistej odporności na VZV
oraz długookresowej ochronie przed ospą wietrzną.
Opublikowane wyniki badań, przeprowadzonych u osób zarówno po naturalnym przechorowaniu
ospy wietrznej, jak i po szczepieniu, wykazały
subkliniczną wiremię VZV lub wydzielanie wirusa w ślinie u osób z niedoborami odporności,26,27
hospitalizowanych dzieci z prawidłowym układem
odpornościowym28 oraz u astronautów,29 prawdopodobnie w wyniku stresu.
Ospa wietrzna jest wysoce zakaźną chorobą
występującą we wszystkich krajach świata. W klimacie
umiarkowanym ≥90% osób z populacji
nieszczepionych choruje przed ukończeniem
15. roku życia, a 95% przed okresem wczesnej
dorosłości. Pierwotne zakażenie VZV prowadzi
do nabycia odporności, która zwykle utrzymuje się
do końca życia. W Anglii i Walii ryzyko rozwoju
półpaśca w ciągu całego życia obliczono na 28%.30
Półpasiec częściej obserwuje się u chorych z niedoborami
odporności oraz osób >50. roku życia,
natomiast dzieci chorują rzadko.31
Typowymi objawami ospy wietrznej jest
gorączka oraz uogólniona swędząca osutka pęcherzykowa. W czasie choroby zwykle występuje
200–500 wykwitów na różnych etapach rozwoju i zanikania. Osutka rozwija się szybko, zmiany
ewoluują od plamek do krost i pęcherzyków, tworząc
następnie strupki. W ciągu kilku dni obserwuje
się kolejne wysiewy zmian (zwykle 2–4-krotnie).
Osutka wykazuje tendencję do zajmowania
centralnych obszarów skóry, z największą liczbą
zmian na tułowiu.31 Wykwity mogą się także pojawić
na błonach śluzowych i na rogówce.5
Jedynym rezerwuarem VZV jest człowiek, a wirus może się przenosić na kolejne osoby przez
bezpośredni kontakt z wydzielinami z układu
oddechowego lub wdychanie płynnej zawartości
pęcherzyków (przenoszenie drogą kropelkową).31
Okres zakaźności rozpoczyna się 1–2 dni przed
pojawieniem się osutki i trwa do czasu całkowitego
przyschnięcia wykwitów, zwykle 4–5 dni
po wystąpieniu osutki. Okres wylęgania wynosi
10–21 dni, zwykle 14–16 dni.31
Większość chorych na ospę wietrzną wraca
do pełnego zdrowia, jednak u niektórych z nich,
zwłaszcza u osób starszych, u kobiet ciężarnych
oraz osób z niedoborami odporności, rozwijają się
powikłania (do których należy zaliczyć również
wrodzony zespół ospy wietrznej i ospę wietrzną
noworodków). Ospa wietrzna jest częstą przyczyną
hospitalizacji, a odsetek osób wymagających
leczenia w szpitalu różni się w poszczególnych
krajach.31
Rozpoznanie ospy wietrznej ustala się głównie
na podstawie objawów klinicznych. Laboratoryjne
potwierdzenie rozpoznania potrzebne jest głównie w przypadku powikłań, w populacji o dużym
ryzyku ciężkich powikłań oraz w celach epidemiologicznych.31
Obciążenia związane z ospą wietrzną w krajach europejskich
Systemy nadzoru nad ospą wietrzną i półpaścem w Unii Europejskiej
Informacje dotyczące ospy wietrznej i półpaśca
są dostępne dzięki obserwacjom prowadzonym
przez sieci europejskie, takie jak wcześniejsza
EUVAC.NET32,33 lub VENICE.34 W badaniu ankietowym
przeprowadzonym przez EUVAC.NET35
stwierdzono, że 79% (23/29) krajów UE/EOG posiada
już jakiś system nadzoru nad ospą wietrzną,
przy czym systemy te w poszczególnych krajach
mają różny charakter: obowiązkowe zgłaszanie
każdego zachorowania o zasięgu ogólnokrajowym
(8 krajów) lub regionalnym (1 kraj); połączone dane z obowiązkowego zgłaszania zachorowań o zasięgu
ogólnokrajowym (7 krajów) lub regionalnym
(1 kraj); ogólnokrajowe obowiązkowe zgłaszanie
wyników badań laboratoryjnych (2 kraje) oraz nadzór
typu sentinel, będący jedynym systemem nadzoru
(zasięg ogólnokrajowy w 6 krajach, a w 1 kraju
regionalny) lub uzupełnieniem innych źródeł
(4 kraje).
W związku z tym definicje zachorowania, rodzaj
odnotowanych zachorowań (wszystkie zachorowania
vs zachorowania z powikłaniami), dostępność danych
(pochodzące z poszczególnych zgłoszeń zachorowań
lub połączone) oraz typy odnotowanych w systemie
przypadków (kliniczne, laboratoryjne, powiązane
epidemiologicznie) znacznie się różnią między poszczególnymi
krajami. Tylko nieliczne kraje dysponują
obszernym zestawem różnych danych. Ospy
wietrznej nie wprowadzono na listę chorób podlegających
nadzorowi epidemiologicznemu w krajach
UE/EOG,36 dlatego nie są one zobligowane do stosowania
standardowej definicji przypadku.
W 10 z 17 krajów, w których zaleca się szczepienia
przeciwko ospie wietrznej, funkcjonują
ogólnokrajowe obowiązkowe systemy zgłaszania
zachorowań na ospę, w 3 działa nadzór typu sentinel, w 2 – regionalne obowiązkowe systemy zgłaszania zachorowań wraz z nadzorem typu sentinel, a w kolejnych 2 nie ma w ogóle systemu nadzoru. W 5 krajach opracowano mechanizmy monitorowania
poziomu wyszczepialności przeciwko ospie
wietrznej.
W 11 krajach istnieją pewne systemy monitorowania
zachorowań na półpasiec (w Irlandii jest
to podwójny system): nadzór typu sentinel oparty
na raportowaniu zachorowań przez lekarzy prowadzono w 6 krajach, przy czym w 5 ma on zasięg
ogólnokrajowy (Belgia, Francja, Niemcy, Irlandia,
Holandia), a w 1 regionalny (Wielka Brytania – Anglia i Walia). W 6 krajach istnieją inne formy
monitorowania (Czechy, Hiszpania, Irlandia, Malta,
Słowacja, Słowenia), a w 18 krajach nie ma
żadnego systemu nadzoru nad półpaścem.
Wnioski
Systemy nadzoru nad ospą wietrzną i półpaścem w krajach UE/EOG są bardzo zróżnicowane, a w kilku krajach nie ma żadnego systemu monitorowania. Większość krajów nie prowadzi żadnego systemu nadzoru nad półpaścem.
Systemy nadzoru mają charakter bierny, a wielu chorych na ospę wietrzną nie kontaktuje się z lekarzem, dlatego nawet jeśli prowadzi się nadzór epidemiologiczny, nadal stosunkowo dużo zachorowań pozostaje niezgłoszonych.
Istniejące systemy monitorowania zachorowań o ciężkim przebiegu i powikłań ospy wietrznej mają pewne ograniczenia (w niektórych z nich wykorzystuje się ogólnokrajowe źródła danych zamiast przeprowadzić odpowiednie badania nad takimi przypadkami).
W kilku krajach, w których wprowadzono zalecenia dotyczące szczepień przeciwko ospie wietrznej, brakuje danych dotyczących odsetka zaszczepionej populacji.
Odsetek osób seropozytywnych w populacji
Badania dotyczące obecności przeciwciał są dobrym
źródłem danych na temat wieku, w którym
dochodzi do zachorowania. Większość analizowanych badań nie obejmowała jednak losowo
wybranych, reprezentatywnych grup. Częstość
występowania swoistych przeciwciał ustalano
na podstawie badania pozostałej surowicy krwi z próbek pobranych do rutynowych badań diagnostycznych.
Badania serologiczne w krajach UE/EOG
wykazały szybkie nabywanie przeciwciał przeciwko
VZV we wczesnym okresie życia, a u większości
osób przeciwciała pojawiają się przed ukończeniem
15.–19. roku życia.19,37 W badaniach tych obecność
przeciwciał przeciwko VZV oceniano na podstawie
testu immunoenzymatycznego (ELISA). W międzynarodowym
badaniu prowadzonym przez Nardone
ustalono procedury standaryzacji wyników
do wspólnych jednostek.19
Średni wiek zakażonych VZV różni się w poszczególnych
krajach, ponieważ w niektórych państwach
przeciwciała po zakażeniu pojawiają się w młodszym wieku. Zaobserwowano, że odsetek
serododatnich dzieci, nastolatków i młodych dorosłych w krajach Południowej i Wschodniej Europy
jest nieznacznie mniejszy19,38-41 niż w krajach
Europy Północnej i Zachodniej.19,42-47 W Belgii i Holandii, w porównaniu z pozostałymi krajami
UE/EOG, częściej obserwuje się przeciwciała
przeciwko ospie wietrznej u dzieci w wieku <4 lat.
Zachorowania na ospę wietrzną we wczesnym
okresie życia przypisywano częstszemu uczęszczaniu
dzieci do żłobka oraz innych placówek
opiekuńczych, czasem już od ukończenia 3. miesiąca
życia.19,48 Z drugiej strony swoistych przeciwciał
nie wykryto u >5% mieszkańców Włoch,
Irlandii, Hiszpanii oraz Anglii i Walii w wieku
20–29 lat.19,37,49
U większości noworodków zaraz po urodzeniu
stwierdza się przeciwciała przeciwko VZV, które
prawdopodobnie są biernie przekazywane przez
matki. W kolejnych miesiącach po urodzeniu odsetek
serododatnich niemowląt znacznie zmniejsza
się do wartości <10% między 6. a 9. miesiącem życia,
osiągając najmniejsze wartości około 12. miesiąca
życia.42,50-52 Dodatkowe dane, opublikowane
przez Leuridan w 2011 roku53 i Waaijenborga w 2013 roku,54 wykazują, że przeciwciała ochronne
przeciwko ospie wietrznej u noworodków nieszczepionych
matek w Belgii i Holandii utrzymują
się średnio przez odpowiednio 2,4 i 3,4 miesiąca.
W żadnym z analizowanych badań nie odnotowano
istotnych różnic między poszczególnymi
grupami wiekowymi w zakresie zależności występowania
przeciwciał od płci. Badanie opublikowane w 2013 roku przez van Liera55 wykazało,
że średnia geometryczna stężenia (GMC) przeciwciał
przeciwko VZV była statystycznie istotnie
mniejsza u kobiet niż u mężczyzn w wieku ≥20 lat,
chociaż wartości GMC pozostawały nadal wyraźnie
powyżej punktu odcięcia.
Częstość występowania przeciwciał w poszczególnych grupach
Pracownicy placówek opieki zdrowotnej
Pracownicy placówek opieki zdrowotnej są narażeni
na większe ryzyko kontaktu z ospą w związku z charakterem swojej pracy. Ponadto zachorowania
na ospę u pracowników placówek opieki zdrowotnej
mogą skutkować przeniesieniem wirusa
na nieuodpornionych pacjentów, u których ospa
wietrzna może mieć cięższy przebieg, na przykład
na osoby z niedoborami odporności lub kobiety ciężarne.
Znaleziono 7 badań klinicznych, w których analizowano
częstość występowania przeciwciał przeciwko
VZV u pracowników placówek opieki zdrowotnej i studentów medycyny. Częstość ta była
stosunkowo duża i mieściła się w zakresie 87,8–
99,6%.56-62 U studentów medycyny przeciwciała
przeciwko VZV stwierdzano nieznacznie rzadziej
(92,4–98%)59-61,62 niż u pracowników placówek
opieki zdrowotnej (94,5–99,6%).56-58,61 W 1 badaniu
wykazano, że w grupie pracowników placówek
opieki zdrowotnej w wieku <26 lat prawdopodobieństwo
braku odporności na ospę było 2-krotnie
większe (95% CI: 1,2–3,2) niż u pracowników w wieku >40 lat (odpowiednio: 12,2 i 6,6%).61
Kobiety ciężarne
W 563-65 z 7 badań przeciwciał przeciwko VZV nie wykazano u <5% badanych kobiet ciężarnych. W badaniu hiszpańskim66 brak swoistych przeciwciał stwierdzono jednak u 12% kobiet ciężarnych w wieku 29–35 lat, a w badaniu włoskim przeciwciał tych nie wykryto u 10,6% ciężarnych kobiet w wieku 15–49 lat.67
Osoby urodzone poza UE/imigranci
W badaniu holenderskim68 przeciwciała przeciwko ospie wietrznej występowały rzadziej w pierwszym pokoleniu imigrantów (90–92%) niż u osób urodzonych w Holandii (97–98%). Wyniki badań van Liera opublikowane w 2013 roku55 wskazują ponadto, że odsetki serododatnich dzieci w wieku <6 lat były mniejsze w pierwszym pokoleniu imigrantów (53,8%) niż wśród dzieci urodzonych w Holandii (64,0%). W badaniu przeprowadzonym w Wielkiej Brytanii69 swoiste przeciwciała wykryto u 85% ciężarnych kobiet urodzonych w Bangladeszu, natomiast w grupie kobiet urodzonych w Wielkiej Brytanii odsetek ten mieścił się w zakresie 93–95%.
Wnioski
Krążenie VZV jest bardzo rozpowszechnione w populacjach państw UE/EOG, a u mieszkańców większości krajów swoiste przeciwciała najczęściej pojawiają się między 2. a 10. rokiem życia.
W niektórych krajach przeciwciała przeciwko VZV pojawiają się wcześniej niż w innych.
U większości noworodków stwierdza się obecność przeciwciał zaraz po urodzeniu – są to biernie nabyte przeciwciała matczyne.
Zachorowalność na ospę wietrzną
W większości analizowanych badań zapadalność
na ospę wietrzną ustalano retrospektywnie,
na podstawie danych z obserwacji prowadzonych
przez sieci powołane do celów monitorowania sytuacji
epidemiologicznej (w niektórych krajach w ramach
EUVAC.NET na podstawie danych pochodzących z dokumentacji szpitalnej). Tylko w 5 badaniach
zachorowalność ustalono na podstawie
prospektywnych obserwacji badanych populacji.
Stwierdzono, że systemy nadzoru nad ospą
wietrzną w krajach UE/EOG są bardzo zróżnicowane, a w niektórych państwach nie ma ich w ogóle.
Uznano, że z uwagi na bierny charakter raportowania
oraz fakt, że wielu chorych nie zgłasza
się do lekarza, prawdopodobnie wiele zachorowań
pozostaje niezarejestrowanych.
W populacjach nieszczepionych liczba nowych
zachorowań na ospę wietrzną w ciągu roku jest
zbliżona do liczby urodzeń. Przegląd piśmiennictwa
wykazał, że zachorowania na ospę wietrzną
występują głównie w młodszych grupach wiekowych. W analizowanych badaniach 52–78% nowych
zachorowań dotyczyło dzieci ≤6. roku życia, a 89–95,9% zachorowań występuje przed osiągnięciem
wieku młodzieńczego (tzn. przed ukończeniem
12. rż.).37
Standaryzowana roczna zapadalność na 100 000
osób w krajach Europy Zachodniej mieści się w zakresie
od 300–1291 (Francja, Holandia, Niemcy,
Wielka Brytania)43,52,70-72 do 164–1240 w Europie
Południowej (Włochy, Hiszpania, Portugalia,
Słowenia)40,70,73-83 oraz 350 w Europie Wschodniej
(Polska, Rumunia).84,85 Wyniki te wskazują ogólnie,
że ospa wietrzna jest częstą chorobą u dzieci.
Roczna zapadalność w grupie wiekowej 1–4 lat
mieści się w zakresie 1580–12 124 na 100 000 osób, a w grupie wiekowej 0–4 lat w zakresie 4400–18 600 na 100 000 osób.75,76,84,86
Wykazano, że zachorowalność na ospę wietrzną w poszczególnych grupach wiekowych różni
się w zależności od kraju lub regionu w ramach
UE/EOG. W krajach Zachodniej i Północnej Europy
zachorowalność w grupie wiekowej 0–4 lat
była 4–6-krotnie większa niż w grupie wiekowej
5–14 lat, a w krajach Południowej i Wschodniej
Europy 2–3-krotnie większa.86 Może to odzwierciedlać
różne rodzaje kontaktów między dziećmi w poszczególnych krajach.
Dane pochodzące z EUVAC.NET87 pokazują,
że w 2010 roku w sumie zarejestrowano 592 681
nowych zachorowań na ospę wietrzną w 18 krajach, w których dane epidemiologiczne pochodzą z ogólnokrajowych, obowiązkowych systemów
zgłaszania nowych zachorowań. Największą zapadalność
odnotowano w Polsce, Czechach, Estonii i Słowenii (odpowiednio 481, 459, 458 i 444
zachorowań na 100 000 mieszkańców). Najwięcej
zachorowań zgłoszono w Polsce (31% wszystkich
zachorowań), Hiszpanii (27%) i Czechach (8%).
U 72% chorych nie odnotowano wieku, 3% chorych
nie miało ukończonego 1. roku życia, 41% było w wieku 1–4 lat, 38% w wieku 5–9 lat, 10% w wieku
10–14 lat, 3% w wieku 15–19 lat, a 6% chorych
należało do grupy wiekowej >20 lat.
Kobiety ciężarne
Zapadalność na ospę wietrzną w okresie ciąży oceniono tylko w 2 badaniach, które przeprowadzono w Wielkiej Brytanii.88,89 W jednym z nich zachorowalność na ospę wietrzną wymagającą hospitalizacji wyniosła 6 na 10 000 porodów mających miejsce w szpitalu.69 W drugim badaniu ogólną zapadalność na ospę wietrzną wśród kobiet ciężarnych oceniono na 0,38 na 1000 żywych urodzeń.89
Wnioski
Liczba nowych zachorowań na ospę wietrzną w ciągu roku u osób nieszczepionych jest zbliżona do liczby urodzeń.
Wyniki badań potwierdzają, że do nowych zachorowań na ospę wietrzną dochodzi głównie w młodszych grupach wiekowych. W analizowanych badaniach wykazano, że 52–78% zachorowań dotyczyło dzieci ≤6. roku życia, a do 89–95,9% zachorowań doszło przed osiągnięciem wieku młodzieńczego (tzn. przed ukończeniem 12. rż.).
Zachorowalność na ospę wietrzną w poszczególnych grupach wiekowych różni się w zależności od kraju lub regionu UE/EOG.
Zakaźność wirusa ospy wietrznej
W kilku badaniach przeprowadzonych w krajach
UE/EOG oceniono zakaźność VZV (tj. częstość występowania
klinicznych objawów choroby po kontakcie
nieuodpornionej osoby z osobą chorą) w poszczególnych
grupach wiekowych.19,90,91
Ogólnie największą zakaźność obserwowano u dzieci w wieku 5–9 lat, jednak w niektórych krajach,
na przykład w Belgii, obserwacje te dotyczyły
młodszych grup wiekowych.
Dodatkowo wykazano znaczne różnice w wartościach
progowych odporności zbiorowiskowej
na zakażenie VZV (wartość progowa to odsetek
populacji, który należy zaszczepić w celu wyeliminowania
endemicznego przenoszenia zakażenia i ostatecznie eradykacji choroby). Wartości progowe
mieściły się w zakresie od 70% we Włoszech
do 94% w Holandii.
Wnioski
Zakażenie VZV może zależeć od różnic w kontaktach społecznych, szczególnie w młodszych grupach wiekowych.Wykorzystanie zasobów system opieki zdrowotnej w związku z zachorowaniami na ospę wietrzną
Postępowanie w przypadku zachorowania na ospę wietrzną różni się w poszczególnych krajach UE/EOG w zależności od obowiązującego systemu oraz dostępu do opieki zdrowotnej, dlatego trudno jest ocenić, na ile chorzy na ospę wietrzną szukają pomocy lekarskiej.
Hospitalizacje z powodu ospy wietrznej
Większość danych dotyczących hospitalizacji pochodzi z doraźnych badań oraz raportów przygotowanych w ramach EUVAC.NET.
Różnice w zakresie stosowanych metod badawczych
utrudniają porównanie wskaźników
hospitalizacji z powodu ospy wietrznej w krajach
UE/EOG. Ponadto, w każdym kraju dane te zależą
od wieku pacjenta, w którym doszło do zakażenia
VZV.
Badania przeprowadzone w krajach europejskich
wykazują, że standaryzowany roczny wskaźnik
hospitalizacji z powodu ospy wietrznej mieści
się w zakresie 1,9–5,8 na 100 000 osób89,92-95
(niestandaryzowany wskaźnik hospitalizacji
1,3–23,06 na 100 000 osób).52,77,86,91,96-100
We wszystkich krajach wskaźnik hospitalizacji z powodu ospy wietrznej ogólnie zmniejsza się
wraz z wiekiem. Należy jednak pamiętać, że prawie
we wszystkich badaniach europejskich przy
podawaniu wskaźników hospitalizacji jako mianownik
uwzględniono całą populację, a nie zachorowania
na ospę wietrzną.81,101 Ospa wietrzna jest
przede wszystkim chorobą wieku dziecięcego, dlatego
większa liczba hospitalizacji dzieci prawdopodobnie
odzwierciedla większą liczbę zachorowań w tej grupie wiekowej, a nie ciężkość przebiegu
choroby.
Hospitalizacji najczęściej wymagają najmłodsze
dzieci (0–12 mies.). Wskaźnik hospitalizacji w tej
grupie mieści się w zakresie 23–172 na 100 000
osób.52,86,91,93,96,98,99,102,103 Wyniki badania przeprowadzonego w Hiszpanii99 wskazują, że 58,4%
hospitalizacji dotyczy dzieci <10. roku życia. Z kolei w Wielkiej Brytanii 70% hospitalizacji odnotowano w grupie wiekowej <15 lat.104 W badaniach
obejmujących dorosłych wykazano, że większy
wskaźnik hospitalizacji dotyczy grupy wiekowej
25–44 lat, w porównaniu z pozostałymi grupami
wiekowymi,86,91,99,100,102 mimo iż oczekuje się,
że starsze osoby będą chorowały rzadziej.
Średni czas pobytu w szpitalu mieści się w zakresie
3–8 dni.52,89,93,99,101,103-112 Ogólnie wykazano,
że zależy on od wieku (dorośli wymagają
dłuższej hospitalizacji niż dzieci) oraz występowania
powikłań i ich rodzaju (do 12,3 dni u dzieci i 9,1 dnia u dorosłych z zapaleniem płuc lub
zapaleniem oskrzeli wywołanymi przez VZV).105
Wskaźnik hospitalizacji z powodu ospy wietrznej
na 100 000 dzieci różni się także w poszczególnych
krajach. We Francji u dzieci do 15. roku
życia wyniósł on 23,86,110 u dzieci w wieku <16 lat
mieścił się w zakresie od 6,8 w Holandii113 do 26
we Francji,96,103 a u dzieci do 17. roku życia w Niemczech wyniósł 14,1.103
EUVAC.NET publikowała raporty dotyczące
hospitalizacji z powodu ospy wietrznej w latach
2000–2007,114 2008–2009115 i 2010.87 Dotyczą
one krajów, w których funkcjonują obowiązkowe,
ogólnokrajowe systemy zgłaszania zachorowań.
Ponieważ w raportach podano jedynie liczbę zachorowań,
bez wskaźników hospitalizacji, nie
można porównać poszczególnych grup wiekowych i krajów.
W ostatnim raporcie z 2010 roku uwzględniono
informacje dotyczące hospitalizacji z 10 krajów.87 Odnotowano 1647 przyjęć do szpitala (0,9% wszystkich zachorowań na ospę wietrzną zarejestrowanych w tych krajach). Większość hospitalizacji
dotyczyła dzieci w wieku 1–4 lat (31%;
n = 504), następnie 5–9 lat (16%; n = 279) oraz
dorosłych w wieku ≥20 lat (15%; n = 242). Nie
określono wskaźników populacyjnych. Największy
wskaźnik hospitalizacji odnotowano u dzieci w 1. roku życia (6%; 160/2709 przypadków), w grupie
wiekowej 15–19 lat (4%; 65/1743) oraz u dorosłych w wieku >20 lat (7%; 242/3325). Wartości te
są podobne do obserwowanych we wcześniejszych
latach.
Wizyty w placówkach POZ z powodu ospy wietrznej
Zidentyfikowano niewiele badań dotyczących wizyt u lekarzy POZ z powodu ospy wietrznej w krajach
UE/EOG. Ponadto zachowania i postawy
prozdrowotne związane z ospą wietrzną mogą się
różnić w poszczególnych krajach w Europie, a to z kolei wpływa na obciążenie podstawowej opieki
zdrowotnej związane z ospą wietrzną, co znacznie
utrudnia porównanie wyników poszczególnych
badań. W związku z tym liczby porad lekarskich
nie należy interpretować jako wskaźnika zachorowalności.
W Walii przeanalizowano dane z nadzoru typu
sentinel prowadzonego w 30 dobrowolnie zgłoszonych
placówkach POZ, pod których opieką łącznie
znajdowały się 226 884 osoby. Oceniono sytuację
epidemiologiczną ospy wietrznej w latach
1986–2001.116 Liczba porad udzielanych rocznie z powodu ospy wietrznej we wszystkich grupach
wiekowych mieściła się w zakresie 770–2605, a największą jej wartość stwierdzono w grupie
wiekowej <5 lat. Brisson i Edmunds wykazali,
że średnia częstość wizyt w placówkach POZ z powodu
ospy wietrznej i półpaśca w Anglii i Walii104 w latach 1991–2000 wyniosła 522/100 000 osób/rok, natomiast w grupie wiekowej 0–4 lat 4459. W tym samym badaniu zwrócono uwagę na zmiany
wskaźników w poszczególnych grupach wiekowych w czasie: chociaż pozostawały one na stosunkowo
stałym poziomie u dzieci do 5. roku życia w latach 1991–2000, u starszych dzieci (5–14 lat) i u dorosłych (>15 lat) zmniejszyły się mniej więcej o połowę.104
W przeprowadzonym w Holandii badaniu kohortowym z retrospektywnym zbieraniem danych
wykazano, że placówki POZ udzielają około 254
porad na 100 000 osób na rok.52 W tym badaniu
również najwięcej wizyt generowały dzieci, z niewielkim zwiększeniem w grupie wiekowej
25–34 lat (osoby dorosłe, kontaktujące się z małymi
dziećmi, u których zakażenie VZV jest częste).
Wnioski
Ze względu na różnice w organizacji systemu opieki zdrowotnej, zachowaniach prozdrowotnych oraz postawach związanych z zachorowaniami na ospę, trudno jest porównać wykorzystanie zasobów systemu opieki zdrowotnej z powodu ospy wietrznej w poszczególnych państwach UE/EOG.
Wskaźniki hospitalizacji w poszczególnych krajach zależą od wieku, w którym doszło do zakażenia VZV, ponieważ ciężkość choroby nasila się wraz z wiekiem.
Wykazano, że we wszystkich krajach europejskich częstość hospitalizacji z powodu ospy wietrznej na 100 000 osób zmniejszała się wraz z wiekiem. Większa liczba hospitalizacji w młodszych grupach wiekowych może odzwierciedlać jednak raczej liczbę zachorowań w tej populacji niż przebieg choroby.
Długość pobytu w szpitalu zależy od wieku (dłuższa hospitalizacja u dorosłych niż u dzieci) oraz występowania powikłań ospy wietrznej i ich rodzaju.
Powikłania ospy wietrznej
Ospa wietrzna zwykle przebiega łagodnie, może
jednak dojść do poważnych powikłań, a nawet
zgonu. Oszacowano, że ogólnie u 2–6% chorych
na ospę wietrzną zgłaszających się do lekarzy POZ
rozwijają się powikłania.37 Rodzaj i nasilenie powikłań
mogą się różnić w poszczególnych populacjach i grupach wiekowych. Trudno jest ocenić
częstość występowania poszczególnych powikłań,
ponieważ w badaniach różnie je definiowano.
Do najczęstszych powikłań ospy wietrznej
należą bakteryjne zakażenia skóry i tkanki podskórnej, które występują u 8–59% wszystkich hospitalizowanych chorych.43,74,79,85,89,96-98,100,103,105,106,108,110-112,117-120 W badaniu przeprowadzonym we Francji wykazano,
że zapadalność na bakteryjne zakażenia skóry w przebiegu ospy wietrznej wynosi 7,5 na 100 000
dzieci, a na ciężkie postaci tych chorób – 3,7 na
100 000 dzieci.119
Drugie co do częstości występowania są powikłania
neurologiczne, które obserwuje się u 4–61%
wszystkich hospitalizowanych dzieci (p. Med. Prakt. Szczepienia 2/2013, s. 59 – przyp. red.).74,77,79,85,89,97,98,100,103,108,110-112,117,121-123 W Niemczech ogólną częstość powikłań neurologicznych u dzieci do 16. roku oszacowano na 2,4 na 100 000
osób103,124 (co odpowiada 4,9 powikłaniom neurologicznym
na 10 000 przypadków ospy wietrznej).
We Włoszech w Toskanii częstość powikłań
ze strony ośrodkowego układu nerwowego u dzieci w wieku ≤14 lat mieściła się w zakresie
1–3,5 na 100 000, w zależności od analizowanego
roku (0,5–1,7 na 1000 odnotowanych zachorowań
na ospę wietrzną).122 W Słowenii zapadalność
na zapalenie opon mózgowo-rdzeniowych lub zapalenie
opon mózgowo-rdzeniowych i mózgu wyniosła
2,1 na 100 000 osób,83 podczas gdy w Holandii
zapadalność na ostrą ataksję móżdżkową oceniono
na 0,25 na 100 000 osób.93
Powikłania ze strony układu oddechowego,
zwłaszcza ze strony płuc, stwierdzono u 3–22%
hospitalizowanych chorych.97,103,112 Najczęstszą
manifestacją kliniczną było zapalenie płuc (wywołane
VZV lub innym drobnoustrojem) i zapalenie
ucha środkowego.77,79,88,100,103,111,118 Według
obserwacji ze Słowenii zapadalność na zapalenie
płuc wyniosła 0,8 na 100 000 osób.83
Obserwowano także inne powikłania (tzn.
ze strony przewodu pokarmowego, wątroby oraz
układu krwiotwórczego).74,79,103,111,112 W Toskanii
częstość hospitalizacji z powodu powikłań ospy
wietrznej nieobejmujących ośrodkowego układu
nerwowego (ze strony układu oddechowego, nerek,
kości i stawów, układu krwiotwórczego oraz zakażenia)
mieściła się w zakresie 8,3–12,0 na 100 000
dzieci (4,9–5,6 na 1000 zarejestrowanych przypadków
ospy wietrznej).122
Odległe następstwa choroby odnotowano u 0,4–3,1% chorych hospitalizowanych z powodu
ospy wietrznej103,108,117 i u 40% chorych hospitalizowanych z powodu ciężkich powikłań ospy.102
Możliwe odległe powikłania stwierdzono u 8,7%
osób hospitalizowanych z powodu ospy.103 Wśród
najczęstszych powikłań wymienia się nasilone bliznowacenie
skóry, ataksję/zaburzenia koordynacji,
padaczkę lub porażenie nerwów czaszkowych.
Ospa wietrzna jest ciężkim zakażeniem w każdym
okresie ciąży. Zakażenie VZV w pierwszych
20 tygodniach ciąży wiązało się z występowaniem zespołu ospy wrodzonej (0,91%),125 przy czym w przypadku zakażenia w okresie
0–12. i 13.–20. tygodnia ciąży zespół ten wykryto u dzieci odpowiednio 0,4 i 2% zakażonych kobiet.126 Jeżeli matka zachoruje na ospę wietrzną w okresie od 4 dni przed porodem do 2 dni po porodzie, u noworodka może się rozwinąć uogólniona
ospa, która w około 20% nieleczonych przypadków
może doprowadzić do zgonu.125 Ponadto u 10–20%
ciężarnych kobiet w przebiegu ospy wietrznej
rozwija się także zapalenie płuc (p. Med. Prakt.
Szczepienia 2/2013, s. 37–44 – przyp. red.).127
Ciężkość przebiegu ospy wietrznej zależy
od wieku chorego. Po okresie zwiększonego ryzyka w czasie ciąży i w okresie okołoporodowym
(zespół ospy wrodzonej i ospa noworodkowa), ryzyko
wystąpienia powikłań jest niewielkie w pierwszych
trzech miesiącach życia, prawdopodobnie z uwagi na obecność matczynych przeciwciał.128 W późniejszym okresie ryzyko ciężkiego przebiegu
ospy wietrznej jest większe u niemowląt i dorosłych
niż u dzieci.86 Dostępne w Europie dane
dotyczące występowania powikłań odnoszą się
głównie do zapadalności, natomiast niewiele jest
danych dotyczących wskaźników hospitalizacji.
Zgodnie z danymi z ogólnokrajowego systemu
nadzoru typu sentinel, powołanego w Niemczech
po wprowadzeniu powszechnych szczepień przeciwko
ospie wietrznej,118 większość powikłań ospy
wietrznej dotyczyła dzieci w wieku 0–4 lat (59%) i 5–9 lat (31%), chociaż – jak już wspomniano powyżej – dane te mogą odzwierciedlać fakt, że te
populacje najczęściej chorują na ospę.
W jednym z badań dotyczących powikłań w przebiegu ospy wietrznej zapadalność u chorych
do 16. roku życia oszacowano na 8,5 na 100 000
osób.120
Zaobserwowano również, że w poszczególnych
grupach wiekowych występują różne
rodzaje powikłań ospy wietrznej: u dzieci
do 12. roku życia są to nadkażenia bakteryjne,
zapalenie ucha środkowego, zapalenie płuc i zapalenie
oskrzeli. W starszych grupach wiekowych
najczęściej obserwuje się nadkażenia bakteryjne i zakażenia dolnych dróg oddechowych.43 Wykazano
też, że powikłania neurologiczne występują
głównie w starszych grupach wiekowych, podczas
gdy nadkażenia bakteryjne – w młodszych.103
Czynnikiem ryzyka ciężkiego przebiegu ospy
wietrznej jest niedobór odporności.129 Z obserwacji wynika
jednak, że większość powikłań i hospitalizacji
dotyczyła dzieci bez zaburzeń odporności i bez chorób
towarzyszących (p. Med. Prakt. Szczepienia 4/2013, s. 58 – przyp. red.).99,103,108,118,121 W badaniu przeprowadzonym w Hiszpanii chorobę przewlekłą rozpoznano tylko u 8% spośród wszystkich 3632 chorych hospitalizowanych z powody ospy wietrznej (wszystkie grupy
wiekowe).99 W badaniu holenderskim obejmującym lata
2003–2006 chorobę przewlekłą zwiększającą ryzyko
ciężkiego przebiegu ospy stwierdzono u 39% chorych
hospitalizowanych z powodu ospy wietrznej.113 Z kolei w badaniu przeprowadzonym we Francji na grupie 1575
dzieci hospitalizowanych z powodu ospy wietrznej wykazano,
że 8,3% chorych leczono glikokortykosteroidami,
1,3% otrzymywało chemioterapię powodującą immunosupresję, a u 4,1% rozpoznano chorobę zwiększającą ryzyko
ciężkiego przebiegu ospy.108 W Niemczech przeprowadzono
badanie z prospektywnym zbieraniem danych,
obejmujące 918 chorych hospitalizowanych z powodu
ospy wietrznej, wśród których 7% miało niedobór odporności.
Wykazano, że powikłania ospy wietrznej, w tym
zaburzenia krzepnięcia, powikłania ze strony dolnych
dróg oddechowych oraz uogólnione zakażenia bakteryjne
istotnie częściej (p <0,001) występowały u chorych z niedoborami odporności niż u dzieci immunokompetentnych. W przeciwieństwie do tego, najczęstsze
powikłania, czyli powikłania neurologiczne (p <0,054)
oraz zakażenia skóry (p <0,012), znamiennie częściej
dotyczyły dzieci bez niedoboru odporności.103
Raporty EUVAC.NET zawierają dane dotyczące
częstości występowania powikłań u chorych hospitalizowanych z powodu ospy wietrznej w 5 krajach w latach 2008, 2009115 i 201087 (Grecja,
Węgry, Norwegia, Słowacja i Słowenia w latach
2008–2009, Estonia, Grecja, Węgry, Słowacja i Słowenia w 2010 r.). W 2008 roku odnotowano
ogółem 90 przypadków powikłań, w 2009 roku – 75, a w 2010 roku – 153.
Wyniki te należy interpretować bardzo ostrożnie,
ponieważ niektóre zachorowania mogły zostać
błędnie zaklasyfikowane jako związane przyczynowo z ospą wietrzną. Ponadto trudno jest ocenić
częstość występowania poszczególnych powikłań z uwagi na stosowanie różnych metod klasyfikacji.
Wnioski
Większość chorych na ospę wietrzną wraca do pełnego zdrowia, jednak u 2–6% chorych zgłaszających się do lekarzy POZ rozwijają się powikłania.
Najczęstszymi powikłaniami są bakteryjne zakażenia skóry i tkanki podskórnej, powikłania neurologiczne i ze strony układu oddechowego.
U 0,4–3,1% chorych hospitalizowanych z powodu ospy wietrznej odnotowano odległe następstwa choroby.
Ospa wietrzna jest niebezpieczną chorobą w każdym okresie ciąży, zarówno dla matki (wskaźniki dotyczące zgonów i powikłań są większe niż u kobiet niebędących w ciąży), jak i dla dziecka (może prowadzić do zespołu ospy wrodzonej i do ospy noworodków).
Ryzyko wystąpienia ciężkich powikłań jest większe u dzieci z niedoborami odporności, jednak większość powikłań i hospitalizacji związanych z ospą wietrzną odnotowano u dzieci z prawidłową funkcją układu odpornościowego i bez innych chorób towarzyszących.
Ryzyko ciężkiego przebiegu ospy wietrznej oraz powikłań jest większe u niemowląt i dorosłych niż u dzieci.
Rodzaj powikłań może się różnić w poszczególnych populacjach i grupach wiekowych. Powikłania neurologiczne najczęściej występują w starszym wieku.
Trudno jest porównać częstość występowania poszczególnych powikłań, ponieważ w prawie wszystkich badaniach zastosowano różne metody klasyfikacji.
Umieralność z powodu ospy wietrznej
W badaniach przeprowadzonych w krajach
UE/EOG śmiertelność z powodu ospy wietrznej
wśród chorych hospitalizowanych wahała się 0,01–
5,4%.77,95,98-100,102,103,107,109,112,116,121,124,128,130,131 W badaniu obejmującym lata 1993–2000 wykazano,
że w Anglii i Walii rocznie z powodu ospy wietrznej
średnio umiera 25 osób (0,05 zgonu na 100 000
osobolat). Wskaźnik śmiertelności w zależności
od wieku był mały u dzieci (<1 na 100 000 zachorowań),
ale gwałtownie zwiększał się u dorosłych
(9 zgonów na 100 000 zachorowań w grupie wiekowej
15–44 lat, 73 zgony na 100 000 w grupie wiekowej
45–64 lat i 689 zgonów na 100 000 zachorowań u chorych >65. rż.).104 W innych badaniach
zaobserwowano, że ryzyko zgonu u chorych w wieku
>15 lat jest 16–30 razy większe niż u dzieci w wieku 1–4 lat. Umieralność wśród dorosłych
wykazuje jednak pewne zróżnicowanie, a zgony
najczęściej dotyczą osób starszych.86,89,104 Należy
też pamiętać, że u starszych osób ospa wietrzna
może być błędnie uznawana za przyczynę zgonu. W badaniu przeprowadzonym w Wielkiej Brytanii
oceniono, że 20% zgonów błędnie zakwalifikowano
jako spowodowane półpaścem.132
Ogólnie, większość chorych, którzy zmarli z powodu
ospy wietrznej, nie była obciążona chorobami
przewlekłymi. Badania populacyjne wykazały,
że około 20–30% zmarłych z powodu ospy wietrznej
chorowało na inne choroby predysponujące
do zakażenia VZV (zwykle choroby przebiegające z niedoborem odporności, takie jak ostra białaczka
limfoblastyczna).86,100,101,103,107,128,133
Wśród częstych przyczyn zgonów w przebiegu
ospy wietrznej wymieniano posocznicę,101,103,107,117,121,128 zapalenie płuc (wywołane VZV lub innym drobnoustrojem),100,103,117,128 zespół ostrej niewydolności oddechowych (ARDS),103,128
zapalenie mięśnia sercowego,117 wstrząs septyczny107,117 i zapalenie mózgu.100,101,107 W 2 badaniach
odnotowano zgony wśród dzieci z zespołem ospy
wrodzonej.103,128
Błędna klasyfikacja przyczyn zgonów może
wpływać na dokładność danych dotyczących umieralności.
Wnioski
Wśród chorych hospitalizowanych śmiertelność z powodu ospy wietrznej waha się 0,01–5,4%.
Ryzyko zgonu u chorych w wieku >15 lat jest większe niż u dzieci w wieku 1–4 lat.
Większość chorych, którzy zmarli z powodu ospy wietrznej, nie była obciążona chorobami przewlekłymi.
Szczepionki przeciwko ospie wietrznej
Wprowadzenie
W 1974 roku Takahashi wraz ze współpracownikami z Uniwersytetu Osaka opracowali atenuowany
szczep wirusa ospy wietrznej odpowiedni
do produkcji szczepionki. Szczep ten, nazwany
szczepem OKA, zastosowano do produkcji szczepionek
wprowadzonych na rynek w Japonii, Europie,
Stanach Zjednoczonych i większości krajów
na całym świecie. W jednym z pierwszych badań
klinicznych wykorzystujących szczepionkę zawierającą
szczep OKA uczestniczyło 70 zdrowych
dzieci z Japonii, narażonych na kontakt z domownikiem
zakażonym VZV. Wykazano, że podanie
szczepionki w ciągu 3 dni od ekspozycji na wirusa
skutecznie chroniło przed zakażeniem.
W kolejnych latach przeprowadzono kilka badań,
których celem było ustalenie odpowiedniej
dawki szczepionki, a także badania oceniające
ochronę poszczepienną metodą podwójnie ślepej
próby. Z uwagi na szczególnie duże ryzyko powikłań
lub nawet zgonu w następstwie zakażenia
ospą wietrzną u dzieci z niedoborem odporności,
pod koniec lat 70. XX wieku rozpoczęto badania
kliniczne obejmujące dzieci chore na ostrą białaczkę i inne nowotwory złośliwe. Wykazano w nich,
że szczepienie osób z niedoborami odporności jest
bezpieczne, jeżeli w okresie wykonywania szczepienia
przerwie się chemioterapię, a liczba limfocytów
jest na odpowiednim poziomie lub choroba
jest w fazie remisji. Jak dotąd w krajach europejskich
powszechnie zaleca się szczepienie dzieci i dorosłych mających regularny lub bliski kontakt z osobami z grupy dużego ryzyka.
Kilka monowalentnych i skojarzonych atenuowanych
szczepionek przeciwko ospie wietrznej,
zarejestrowanych w krajach UE/EOG, wyprodukowano z użyciem wirusów uzyskanych dzięki pasażowaniu
macierzystego szczepu OKA w hodowli
komórkowej. Szczepionki te różnią się pod względem
przebiegu samego pasażowania oraz składu.
Zarejestrowane obecnie szczepionki monowalentne – Varivax (OKA/Merck) i Varilrix (OKA/RIT) –
zawierają nie mniej niż odpowiednio 1350 i 2000
jednostek tworzenia łysinek (plaque-forming unit – PFU [tj. wirusów zdolnych do replikacji – przyp.
red.]) na dawkę w chwili utraty ważności. W celu
ułatwienia wprowadzenia rutynowych szczepień
przeciwko ospie i ułożenia programów szczepień u dzieci na całym świecie opracowano dwie atenuowane
szczepionki MMRV: ProQuad (OKA/Merck) i Priorix Tetra (OKA/RIT). Z uwagi na interakcje w odpowiedzi immunologicznej na poszczególne
składniki szczepionki, konieczna była
zmiana składu skojarzonych szczepionek MMRV. W zarejestrowanej ostatecznie postaci Priorix
Tetra zwiększono dawkę wirusa świnki, natomiast
dawka wirusa ospy wietrznej była taka sama jak w preparacie Varilrix. W przeciwieństwie do tego,
dawkę wirusa ospy wietrznej zwiększono z co najmniej
1350 PFU na dawkę szczepionki w preparacie
Varivax do co najmniej 9900 PFU na dawkę
szczepionki w preparacie ProQuad. Trzy pozostałe
składowe szczepionki ProQuad odpowiadają zarejestrowanej
dawce wirusów w odpowiedniej szczepionce
MMR.
Wyniki badań klinicznych z randomizacją u zdrowych dzieci dotyczące skuteczności, immunogenności i bezpieczeństwa szczepionek przedstawiono
poniżej. W punkcie „Wpływ szczepienia przeciwko
ospie wietrznej na zdrowie publiczne” omówiono
dane dotyczące skuteczności szczepionki po wprowadzeniu
programów powszechnych szczepień (p.
następny numer MP-Szczepienia – przyp. red.).
Skuteczność i immunogenność
Skuteczność kliniczną szczepionki przeciwko
ospie wietrznej wykazano w wielu badaniach z randomizacją prowadzonych u zdrowych dzieci.129,134-137,138-141 W badaniach klinicznych wczesnych
faz z wykorzystaniem szczepionek zawierających
różne dawki wirusa skuteczność ochronna
szczepionki u zdrowych, seroujemnych dzieci wahała
się w zakresie 72–100% po podaniu pojedynczej
dawki.138,139 W kolejnych badaniach, w których
zastosowano szczepionki zawierające różne szczepy
VZV, zarówno OKA/Merck, jak i Oka/RIT, porównano
skuteczność ochronną po podaniu jednej
dawki oraz 2 dawek.134-136 W badaniu, w którym
wykorzystano monowalentną szczepionkę zawierającą
szczep OKA/Merck, skuteczność szczepionki w zapobieganiu jakiemukolwiek zachorowaniu
na ospę w okresie 10 lat obserwacji wyniosła 94%
po podaniu 1 dawki i 98% po 2 dawkach. Oba schematy
szczepienia, zarówno z 1, jak i 2 dawkami
okazały się w 100% skuteczne w zapobieganiu zachorowaniom o ciężkim przebiegu.134 Skuteczność
szczepionki zawierającej szczep OKA/RIT oceniono w trakcie 35-miesięcznego okresu obserwacji w badaniu z randomizacją, z aktywnie leczoną
grupa kontrolną, obejmującą dzieci w 2. roku życia.
Skuteczność 1 dawki szczepionki w zapobieganiu
jakiemukolwiek potwierdzonemu zachorowaniu
na ospę wyniosła 65,4%, a 2 dawek – 94,9%. W odniesieniu
do ospy wietrznej o umiarkowanym lub
ciężkim przebiegu skuteczność wyniosła odpowiednio
90,7 i 99,5%.135,142 W tych badaniach klinicznych
oceniających skuteczność analizowano
też zależność pomiędzy pierwotną odpowiedzią
immunologiczną związaną z produkcją swoistych
przeciwciał a ryzykiem zachorowania na ospę
wietrzną mimo szczepienia – ocenę oparto na modelowaniu
statystycznym, ponieważ jak dotąd nie
ustalono zastępczego wskaźnika potwierdzającego
ochronę przed zachorowaniem. Wykazano stałą
zależność pomiędzy stężeniem swoistych przeciwciał a ryzykiem zachorowania mimo szczepienia,
chociaż dla żadnej wartości nie stwierdzono bezwzględnej
korelacji z ochroną przed zachorowaniem.
Na podstawie testu immunoenzymatycznego z glikoproteiną (gpELISA) ustalono, że dla
szczepionki zawierającej szczep OKA/Merck
stężenie swoistych przeciwciał po szczepieniu
wynoszące ≥5 jednostek gpELISA/ml odpowiada w przybliżeniu stężeniu ochronnemu. W odniesieniu
do powszechnie dostępnego testu ELISA z całymi komórkami jako próg miana przeciwciał
do obliczania częstości odpowiedzi na szczepienie
przyjęto wartość ≥50 mIU/ml (dane niepublikowane).143 Swoistą odpowiedź immunologiczną
związaną z produkcją przeciwciał przeciwko VZV
mierzono też testami immunofluorescencyjnymi
(immunofluorescence assay – IFA). Rozcieńczenie
surowicy wynoszące ≥1:4 uznawano za wynik
dodatni. Miano przeciwciał w IFA wykazywało
związek z mianem przeciwciał neutralizujących,
stwierdzono również, że miano >1:4 w momencie
ekspozycji koreluje z odpornością na ospę wietrzną
po szczepieniu i naturalnym zakażeniu.144
Immunogenność szczepionek przeciwko ospie
wietrznej oceniono u dzieci, młodzieży oraz osób z grup dużego ryzyka w wielu badaniach klinicznych, w których stosowano wiele różnych schematów
szczepienia i metod podawania szczepionki
oraz wykorzystano testy serologiczne o różnym poziomie
czułości. Po szczepieniu podstawowym seroujemnych
zdrowych dzieci w 2. roku życia pojedynczą
dawką monowalentnej szczepionki przeciwko
ospie wietrznej lub MMRV przeciwciała przeciwko
VZV wytworzyło 85–100% z nich.140,145-150 Odsetki
odpowiedzi były podobne, niezależnie od tego,
czy podczas jednej wizyty podawano pojedynczą
dawkę szczepionki monowalentnej przeciwko ospie
wietrznej oraz pojedynczą dawką szczepionki
MMR, czy obie szczepionki podano z zachowaniem
6-tygodniowego odstępu, czy też podano pojedynczą
dawkę szczepionki MMRV.140,145,148,149,151-153
Ponadto nie wykazano, aby odpowiedź immunologiczna
zależała od drogi podania szczepionki
(podskórnie lub domięśniowo).154,155 W odniesieniu
do poszczególnych preparatów różnych producentów,
badanie porównujące podanie pojedynczej
dawki szczepionki Varivax z pojedynczą dawką
szczepionki Varilrix wykazało nieco większy odsetek
serokonwersji w grupie szczepionej szczepionką
Varivax.156 W przeprowadzonym niedawno
badaniu porównującym szczepionki 4-składnikowe
(podawane równocześnie z innymi szczepionkami)
wykazano, że immunogenność preparatu
Piorix Tetra nie była mniejsza od immunogenności
preparatu Pro-Quad w zakresie odpowiedzi
na składniki przeciwko odrze, śwince i różyczce,
czego już nie stwierdzono w odniesieniu do składnika
przeciwko ospie wietrznej.157
Porównanie odpowiedzi immunologicznej
po podaniu 1 lub 2 dawek szczepionki wykazało,
że w tym drugim przypadku dochodzi do wytworzenia
istotnie większego poziomu przeciwciał
(ok. 10–20-krotnie) oraz uzyskuje się większy
wskaźnik serokonwersji. Ten wzmacniający efekt
uzyskano niezależnie od odstępu między podaniem
pierwszej i drugiej dawki szczepionki. Stężenie
swoistych przeciwciał i odsetki odpowiedzi
były podobne niezależnie od tego, czy drugą dawkę
podano 6–12 tygodni lub 3–6 lat po podaniu pierwszej
dawki.148,152,158-160
Dane porównujące odpowiedź immunologiczną u dzieci i dorosłych/młodzieży wskazują, że w tej
drugiej grupie immunogenność szczepionki jest
mniejsza. We wczesnych badaniach klinicznych, w których stosowano monowalentną szczepionkę
zawierającą szczep OKA/Merck, odsetki serokonwersji
przekroczyły 95% po podaniu 1 dawki
dzieciom do 12. roku życia, natomiast w grupie nastolatków w wieku 13–17 lat odsetek ten wyniósł
jedynie 79%.146 Ponieważ przyjęto bardzo niski
punkt odcięcia w oznaczeniach serologicznych,
jest bardzo prawdopodobne, że wyniki dotyczące
seroprotekcji są zawyżone. Natomiast w innych
badaniach odnotowano, że odpowiedź związana z produkcją przeciwciał przeciwko VZV u seroujemnych
dorosłych była słabsza niż u dzieci oraz
że podanie drugiej dawki szczepionki znacznie
zwiększało odsetki odpowiedzi.161,162
W erze powszechnej ekspozycji zewnętrznej
na VZV, w Stanach Zjednoczonych wykazano,
że po podaniu 2 dawek szczepionki przeciwciała
utrzymują się nawet do 9 lat.134 Zwiększenie
stężenia przeciwciał obserwowano w pierwszych
latach po szczepieniu, szczególnie u osób, które
otrzymały jedną dawkę szczepionki, co wskazuje
na nasilenie produkcji przeciwciał po kontakcie z krążącym dzikim szczepem VZV. Stężenia
przeciwciał u osób, które otrzymały 2 dawki szczepionki w odstępie 3 miesięcy, były na ogół większe w pierwszych 3 latach po szczepieniu niż u osób
zaszczepionych 1 dawką. Do końca 9-letniego okresu
obserwacji nie wykazano jednak statystycznie
istotnych różnic w zakresie poziomu przeciwciał
pomiędzy grupami zaszczepionymi 1 lub 2 dawkami.
Grupa robocza ds. szczepionek przeciwko
ospie wietrznej i półpaścowi powołana przez
WHO – Strategic Advisory Group of Experts on
Immunisation (SAGE) – opublikowała w 2014 roku
przegląd systematyczny danych naukowych
dotyczących skuteczności szczepionek przeciwko
ospie wietrznej i utrzymywania się ochrony poszczepiennej.163
Przeprowadzono też 2 badania kliniczne, w których porównano immunogenność szczepionek
monowalentnych zawierających OKA/Merck i OKA/RIT oraz szczepionek 4-walentnych, wykazując
mniejsze stężenie swoistych przeciwciał
po szczepieniu preparatem zawierającym OKA/RIT.156,157
Wnioski
Wyniki badań klinicznych z grupą kontrolną dotyczących skuteczności i immunogenności potwierdzają, że zarówno monowalentne, jak i skojarzone szczepionki przeciwko ospie wietrznej są wysoce immunogenne i skuteczne w zapobieganiu zachorowaniom na ospę wietrzną. Skuteczność ta jest większa w odniesieniu do ospy o ciężkim przebiegu niż w zachorowaniach o łagodniejszym przebiegu.
Szczepienie 2 dawkami szczepionki zwiększa odsetki serokonwersji i skuteczność szczepienia, w porównaniu z podaniem 1 dawki.
Podanie drugiej dawki szczepionki 6–12 tygodni po pierwszej dawce wywołuje podobną odpowiedź związaną z produkcją swoistych przeciwciał jak podanie drugiej dawki po 3–6 latach.
Wykazano stałą zależność pomiędzy stężeniem swoistych przeciwciał a ryzykiem zachorowania mimo szczepienia, chociaż nie określono, jaka wartość jest dowodem na ochronę przed zachorowaniem.
Wiele zagadnień wymaga dodatkowych badań ze względu na brak danych lub brak potwierdzonych informacji. Obejmują one: czas utrzymywania się odpowiedzi immunologicznej, ryzyko powikłań w razie zachorowania wiele lat po szczepieniu (które może też zależeć od liczby dawek szczepionki), konieczność ustalenia optymalnego czasu podania drugiej dawki oraz wpływ szczepień przeciwko ospie wietrznej po >14 latach (np. stężenie przeciwciał matczynych u noworodków urodzonych przez zaszczepione matki).
Bezpieczeństwo
Szczepionki przeciwko ospie wietrznej zawierają
żywe, atenuowane wirusy i są ogólnie przeciwwskazane u osób z niedoborem odporności
ze względu na ryzyko wystąpienia ciężkiego uogólnionego
zakażenia VZV. Szczegóły przedstawiono w artykule Rubina z 2014 roku.164
Dostępna jest obszerna baza danych dotyczących
bezpieczeństwa szczepionek przeciwko ospie
wietrznej i MMRV zebranych w trakcie badań klinicznych
oraz po wprowadzeniu tych szczepionek
do obrotu. Na całym świecie rozprowadzono już
miliony dawek tych szczepionek.
W badaniach klinicznych u dzieci w wieku
≥12 miesięcy bezpieczeństwo monowalentnych i skojarzonych szczepionek przeciwko ospie wietrznej
monitorowano przez 42 dni po każdym szczepieniu.
Szczepionki były na ogół dobrze tolerowane,
zarówno po podaniu 1, jak i 2 dawek. Do najczęściej
obserwowanych działań niepożądanych
należały reakcje w miejscu wstrzyknięcia,
takie jak ból, zaczerwienienie i osutka podobna
do osutki ospowej. Objawy te zwykle miały przejściowy
charakter i łagodny przebieg. Najczęściej
obserwowaną reakcją ogólnoustrojową po podaniu
szczepionki była gorączka.
Po podaniu monowalentnych szczepionek nie
odnotowano ciężkich zdarzeń niepożądanych, natomiast
po szczepionkach MMRV było ich mało.
Ciężkie zdarzenia niepożądane po MMRV
obejmowały drgawki gorączkowe, reakcję alergiczną w postaci pokrzywki, gorączkę, kaszel i zapalenie
oskrzelików.153 We wszystkich przypadkach
objawy całkowicie ustąpiły, nie pozostawiając
żadnych następstw.
Częstość zdarzeń niepożądanych po podaniu
MMRV nie różniła się istotnie od częstości obserwowanej
po jednoczesnym podaniu MMR i szczepionki
przeciwko ospie wietrznej. Zgodnie z oczekiwaniami,
reakcje w miejscu wstrzyknięcia były
statystycznie istotnie rzadsze u osób szczepionych
MMRV niż w przypadku jednoczesnego podawania
szczepionki MMR i szczepionki przeciwko
ospie wietrznej.
Obserwacje dotyczące szczepionek przeciwko ospie
wietrznej i MMRV zebrane po wprowadzeniu szczepionek
do obrotu na ogół potwierdzały ustalony w badaniach
klinicznych profil bezpieczeństwa. We wszystkich
grupach wiekowych odnotowano niewiele rzadkich,
ciężkich zdarzeń niepożądanych.165 Chaves i wsp.166 dokonali przeglądu danych z amerykańskiego
Vaccine Adverse Event Reporting System (system
biernego zgłaszania podejrzenia niepożądanych
odczynów poszczepiennych – przyp. red.), pochodzących z lat 1995–2005 (kiedy stosowano szczepionkę
zawierająca szczep Oka/Merck), wykazując, że ciężkie
zdarzenia niepożądane wystąpiły z częstością
2,6 na 100 000 sprzedanych dawek. U dzieci, którym
podano szczepionkę przeciwko ospie wietrznej w skojarzeniu z innymi szczepionkami, w porównaniu z dziećmi, którym podano tylko szczepionkę
przeciwko ospie wietrznej, większy odsetek działań
niepożądanych sklasyfikowano jako ciężkie.166 Najczęstszymi
ciężkimi zdarzeniami niepożądanymi,
które najprawdopodobniej miały związek z podaniem
szczepionki przeciwko ospie wietrznej, było ciężkie,
uogólnione zakażenie VZV, gorączka, drgawki i półpasiec.
Wykazano też, że zawarte w szczepionkach
szczepy wirusa mogą powodować u osób z niedoborem
odporności ciężkie lub nawet prowadzące
do zgonu zachorowania na ospę wietrzną (Maves i wsp., 2013). Ryzyko przeniesienia VZV zawartego w szczepionce ze zdrowej osoby na osobę nieuodpornioną
jest jednak bardzo małe. Po sprzedaniu
ponad 55 milionów dawek preparatu Varivax przeniesienie
wirusa z osoby z prawidłowym stanem
układu odpornościowego udowodniono na podstawie
badania PCR tylko w 5 przypadkach, co
doprowadziło do 6 wtórnych zakażeń o łagodnym
przebiegu.167
W odniesieniu do zgłoszonych przypadków półpaśca,
wyniki badań laboratoryjnych wykazały,
że mogą one mieć związek ze szczepieniem lub zakażeniem
dzikim szczepem VZV,168,169 wskazując
na możliwość reaktywacji szczepu szczepionkowego
VZV i zachorowania na ospę mimo szczepienia. U niektórych chorych półpasiec przebiegał z zapaleniem
opon mózgowo-rdzeniowych i zapaleniem
mózgu, ale tylko w jednym przypadku łagodną
postać zapalenia mózgu wywołał zawarty w szczepionce
szczep OKA, co potwierdzono w badaniu
PCR.141,145 Dane pochodzące z obserwacji szczepionych
osób sugerują rzadsze występowanie półpaśca w tej populacji.170-172
Poza neurologicznymi powikłaniami związanymi z półpaścem odnotowano też pojedyncze
przypadki zapalenia mózgu, zapalenia opon mózgowo-rdzeniowych
oraz ataksji móżdżkowej, które
mogą też być następstwem zakażenia dzikim
VZV. W żadnej z próbek poddanych badaniu PCR
nie wykazano obecności zawartego w szczepionce
szczepu OKA.165
U osób szczepionych MMRV, w porównaniu z osobami zaszczepionymi MMR i szczepionką
przeciwko ospie w osobnych wstrzyknięciach, istotnie
częściej obserwowano gorączkę (przejściową,
ustępującą bez trwałych następstw) oraz osutkę
odropodobną.153 Jednak najistotniejszym sygnałem
dotyczącym bezpieczeństwa wychwyconym w trakcie rozpowszechnionego stosowania MMRV w ramach rutynowych szczepień było zwiększone
ryzyko wystąpienia drgawek gorączkowych.
Analizy badań porejestracyjnych wykazały,
że u dzieci, które jako pierwszą dawkę szczepienia
przeciwko odrze otrzymały MMRV, drgawki gorączkowe
występowały częściej w ciągu 5–12 dni
po szczepieniu, w liczbie 1 dodatkowego epizodu
na każde 2600–2700 szczepień, niż u dzieci, które
otrzymały MMR i szczepionkę przeciwko ospie
wietrznej w osobnych wstrzyknięciach.173,174,175
Wykazano, że u dzieci w wieku 12–23 miesięcy ryzyko
wystąpienia drgawek gorączkowych 7–10 dni
po podaniu pierwszej dawki MMRV (jako pierwsze
szczepienie przeciwko odrze – przyp. red.) było
2-krotnie większe. Oznaczało to, że na każdych
2300 szczepień MMRV doszło do jednego dodatkowego
epizodu drgawek gorączkowych (p. www.mp.pl/szczepienia/przeglad/odraswinkarozyczka.html – przyp. red.).174
Podobne obserwacje, pochodzące z niemieckiego
badania kohortowego, opublikował w 2014
roku Schink (p. Med. Prakt. Szczepienia 2/2014, s. 61 oraz www.mp.pl/szczepienia/przeglad/odraswinkarozyczka.html – przyp. red.).175 Opisane
powyżej zwiększenie ryzyka jest podobne dla
preparatu Proquad173 i Priorix-Tetra,176 sugerując,
że jest to efekt klasy w odniesieniu do szczepionek
4-składnikowych MMRV. Podanie drugiej dawki
szczepionki nie zwiększyło już ryzyka drgawek. W wyniku tych obserwacji w Stanach Zjednoczonych,
Włoszech, Grecji i Niemczech zmieniono
krajowe zalecenia dotyczące szczepienia MMRV. W Niemczech obecnie zaleca się, aby pierwsze
szczepienie przeciwko odrze w wieku zalecanym w programie szczepień przeprowadzić za pomocą
oddzielnych szczepionek (MMR oraz przeciwko
ospie).177,178 Klein i wsp. (2012)179 wykorzystali
dane z Vaccine Safety Datalink do oceny ryzyka
wystąpienia drgawek gorączkowych u dzieci w wieku 4–6 lat po podaniu szczepionek MMR+V i MMRV. Autorzy badania nie wykazali zwiększonego
ryzyka w okresie 6 tygodni po szczepieniu
(p. Med. Prakt. Szczepienia 3/2012, s. 64 oraz
www.mp.pl/szczepienia/przeglad/odraswinkarozyczka.html – przyp. red.).
Wnioski
Najczęstszymi zdarzeniami niepożądanymi po szczepieniu przeciwko ospie wietrznej są reakcje miejscowe, takie jak ból i rumień.
Monowalentne i skojarzone szczepionki przeciwko ospie wietrznej są zwykle dobrze tolerowane, z wyjątkiem zwiększonego ryzyka drgawek gorączkowych, które wynosi 1 epizod na 2300 dzieci zaszczepionych pierwszą dawką szczepionki MMRV w wieku 12–23 miesięcy.
Badania porejestracyjne oceniające skuteczność rzeczywistą szczepionek przeciwko ospie wietrznej
W tej części przedstawiono informacje dotyczące zachorowań na ospę wietrzną u zaszczepionych osób oraz ognisk epidemicznych ospy w szczepionych populacjach. Wyniki badań nad skutecznością rzeczywistą (efektywnością) szczepionki przeprowadzonych w krajach realizujących powszechne szczepienia przeciwko ospie wietrznej opisano w punkcie „Wpływ szczepienia przeciwko ospie wietrznej na zdrowie publiczne”.
Zachorowania u osób zaszczepionych
Zachorowanie mimo szczepienia oznacza zakażenie
dzikim szczepem VZV osoby zaszczepionej, do
którego doszło >42 dni po szczepieniu.
Ospa wietrzna u zaszczepionych osób zwykle
przebiega łagodnie, a liczba pęcherzyków na skórze
nie przekracza 50, w porównaniu z 200–400
zmianami skórnymi u osób, które nie miały wcześniej
kontaktu z VZV.180-182
W kilku badaniach obserwacyjnych oceniono
zachorowalność na ospę u szczepionych osób, wykazując,
że wyniki różnią się istotnie w poszczególnych
badaniach i latach obserwacji.183-189 Może
to wynikać z różnic pomiędzy poszczególnymi badaniami (np. przeprowadzenie badania w kraju
realizującym powszechne szczepienie przeciwko
ospie wietrznej, odsetek zaszczepionej populacji,
rodzaj lub dawka stosowanej szczepionki, szczepiona
populacja, populacja badana [wiek] lub czas
od szczepienia). W przeglądzie badań przeprowadzonych
po wprowadzeniu szczepionek do obrotu,
Seward i wsp. ocenili, że skuteczność rzeczywista 1 dawki szczepionki zawierającej szczep OKA/Merck w zapobieganiu wszystkim przypadkom
ospy wietrznej u dzieci wynosi 85% (mediana,
zakres 44–100%).190 W związku z tym średnio
około 15% szczepionych osób może zachorować
po ekspozycji na VZV. Wyniki badań opartych
na danych z nadzoru epidemiologicznego i badań
kliniczno-kontrolnych przeprowadzonych w Stanach
Zjednoczonych sugerowały, że skuteczność
rzeczywista 1 dawki szczepionki przeciwko ospie
wietrznej mieści się w zakresie 71–87%.191-193
Przyczyną zachorowań mimo szczepienia jest
pierwotna (brak serokonwersji lub brak zwiększenia
stężenia swoistych przeciwciał pomimo
serokonwersji) lub wtórna (zanikanie odporności)
nieskuteczność szczepienia.
W badaniu amerykańskim z 10-letnim okresem
obserwacji wykazano, że skumulowana częstość
zachorowań na ospę wietrzną >42 dni po szczepieniu u dzieci, które otrzymały 2 dawki szczepionki,
była 3,3-krotnie mniejsza niż u dzieci, które
zaszczepiono 1 dawką (2,2 vs 7,3%, p <0,001).134
Ponadto w badaniu prowadzonym w Niemczech194
wykazano, że ryzyko zachorowania mimo szczepienia
było większe u osób zaszczepionych 1 dawką
Varilrix (RR: 2,8 [95% CI: 1,0–7,8], p = 0,05) lub
Priorix-Tetra (RR: 2,4 [95%: CI 0,7–8,3], p = 0,18)
niż u osób zaszczepionych 1 dawką Varivax, ale
mniejsze w przypadku szczepienia 2 dawkami
Priorix-Tetra (RR: 0,5 [95% CI: 0,1–2,7], p = 0,41).
Nie odnotowano statystycznie istotnych różnic pomiędzy
ryzykiem zachorowania u osób szczepionych
MMR i szczepionką przeciwko ospie w trakcie
tej samej wizyty lub w odstępie 6 tygodni.140
Młodszy wiek w chwili szczepienia (≤14–18 miesięcy)
może być czynnikiem ryzyka nieskuteczności
szczepionki,195 ale dane naukowe nie są w tej
kwestii jednoznaczne, a w kilku publikacjach nie
wykazano związku pomiędzy zachorowaniem
mimo szczepienia a wiekiem szczepionych dzieci.181,194,196-202
Innym czynnikiem ryzyka nieskuteczności
szczepionki może być czas od przeprowadzenia
szczepienia. W większości badań wykazano jednak,
że zapadalność na ospę o łagodnym przebiegu
nie zwiększała się wraz z upływem czasu od szczepienia
(<10 lat) u dzieci lub dorosłych narażonych
na kontakt z VZV.140,181,182,198,199,202-204 Jednak
wyniki kilku badań200,202,205-207 wskazują, że statystycznie
istotnie większe ryzyko zachorowania
dotyczy dzieci szczepionych ponad 5 lat wcześniej
niż dzieci, u których od szczepienia upłynęło mniej
czasu. Dane dotyczące ciężkości przebiegu ospy
wraz z upływem czasu od szczepieniu są sprzeczne.134,207,208
W innym badaniu, opublikowanym w 2013
roku przez Baxtera i wsp.,172 wykazano, że na zakończenie
14-letniego okresu obserwacji (dzieci
szczepionych głównie 1 dawką, a przez ostatnie 3 lata 2 dawkami) skuteczność rzeczywista szczepionki
przeciwko ospie wietrznej zawierającej
szczep OKA/Merck wyniosła 90%, a żadne dane
nie wskazywały na jej zmniejszanie się z upływem
czasu (p. Med. Prakt. Szczepienia 3/2013, s. 57 oraz www.mp.pl/szczepienia/przeglad/ospawietrznapolpasiec.html – przyp. red.). Większość
zachorowań na ospę wietrzną u osób szczepionych
miało łagodny przebieg i wystąpiło wkrótce
po szczepieniu. Badanie nie wyjaśnia jednak
zmian w zakresie epidemiologii oraz ryzyka ekspozycji
po szczepieniu 2 dawkami, wprowadzonym
dopiero 3 lata przed przeprowadzeniem badania.
Brakuje jednoznacznych danych dotyczących różnych
czynników ryzyka nieskuteczności szczepienia,
poza szczepieniem przeciwko ospie wietrznej w okresie
28 dni po podaniu MMR. Mimo to opublikowany w 2013 roku przez Bonanniego i wsp. przegląd badań
oceniających przyczyny pierwotnej i wtórnej nieskuteczności
szczepienia przeciwko ospie wietrznej209
wykazał, że większość przypadków zachorowania
pomimo szczepienia jest wynikiem nieskuteczności
pierwotnej (p. Med. Prakt. Szczepienia 4/2013, s. 60 oraz www.mp.pl/szczepienia/przeglad/ospawietrznapolpasiec.html – przyp. red.). W 2013 roku Redondo-Granado210 opublikował wyniki małego
badania, w którym ocenił zachorowania na ospę w ciągu 10 lat u dzieci szczepionych 1 dawką. Autor
wykazał, że połowa zachorowań wystąpiła w ciągu
pierwszych 2 lat po szczepieniu. Nie potwierdził też
jednoznacznej tendencji dotyczącej zależności pomiędzy
zachorowaniami na ospę a czasem od szczepienia,
wskazując na ograniczone dane dotyczące wtórnej
nieskuteczności szczepionki.
Wnioski
Ospa wietrzna u wcześniej szczepionych osób zwykle ma łagodny przebieg.
Brakuje jednoznacznych, wiarygodnych danych dotyczących różnych czynników ryzyka nieskuteczności szczepienia, jednak efektywność szczepienia jedną dawką wynosząca 80% wskazuje na możliwość pierwotnej nieskuteczności szczepienia.
W niedawno przeprowadzonych badaniach uzyskano niespójne/ograniczone dane na temat wtórnej nieskuteczności szczepienia przeciwko ospie wietrznej.
Ogniska epidemiczne ospy wietrznej w szczepionych populacjach
W nieszczepionych populacjach epidemie ospy
wietrznej występują co roku. Ospa wietrzna jest
wysoce zakaźną chorobą i dotyka 60–100% nieuodpornionych
osób kontaktujących się z chorymi.194
Charakterystyka epidemii w szczepionych populacjach
daje okazję do analizy skuteczności szczepienia,
czynników ryzyka występowania ospy mimo
szczepienia oraz poziomu wyszczepialności, choć
różne odsetki szczepionych osób w różnych krajach
utrudniają wyciągnięcie odpowiednich wniosków
dotyczących kontroli ognisk epidemicznych ospy
wietrznej za pomocą szczepienia.
Analizie poddano większość ognisk epidemicznych w szczepionych populacjach, opisanych dotychczas w Stanach Zjednoczonych,199,200,205,211-213
Niemczech,194 Hiszpanii,202 Izraelu,214 i Urugwaju,215 uzyskując przydatne informacje, pozwalające
na dokładniejsze zapoznanie się z problemem występowania
ospy wietrznej w szczepionych populacjach.
Epidemie są dobrą okazją do oceny efektów
szczepień na obszarach, gdzie są one najbardziej
przydatne i gdzie ryzyko zakażenia jest duże.
Poziom wyszczepialności w populacjach wymienionych
krajów jest bardzo różny, od niewielkiego
(Izrael) do bardzo dużego odsetka szczepionych
osób (Urugwaj). W jednym z krajów (Niemcy), w którym stosuje się różne szczepionki, można
określić skuteczność rzeczywistą każdego dostępnego
preparatu, a skuteczność rzeczywista 1 dawki Varilrix i Priorix Tetra była mniejsza niż
skuteczność 1 dawki Varivax.194
Trendy i charakterystykę ognisk epidemicznych
ospy wietrznej na obszarach z aktywnym
systemem nadzoru analizowali w Stanach Zjednoczonych
Civen i wsp. oraz Kattan i wsp. Civen i wsp.212 wykazali, że w ciągu 10 lat (1995–2005)
ogniska epidemiczne w populacji szczepionej 1 dawką szczepionki uległy statystycznie istotnemu
ograniczeniu w odniesieniu do ich liczby
(z 236 do 46, p <0,001), zasięgu (z 15 na 9 zachorowań
[mediana] przypadających na 1 ognisko,
p <0,001) oraz czasu trwania (z 44,5 do 30 dni,
p <0,001). Mediana wieku chorych na ospę wietrzną
nabytą w ognisku epidemicznym zwiększyła
się z 6 do 9 lat (p <0,001). Zmiana schematu
szczepienia na 2-dawkowy miała dalszy wpływ
na charakterystykę ognisk epidemicznych ospy
wietrznej. Kattan i wsp.216 wykazali, że w latach
2005–2008 liczba i zasięg szkolnych epidemii
ospy wietrznej w obszarach objętych aktywnym
systemem nadzoru dramatycznie się zmniejszyły, z 42 epidemii w roku szkolnym 2005/2006 (śr.
liczba zachorowań 14, zakres 5–62) do jedynie 2 epidemii w roku szkolnym 2008/2009 (śr. liczba
zachorowań 5, zakres 3–6).
Wnioski
Zaobserwowano, że szczepienia przeciwko ospie zmniejszają liczbę, zasięg i czas utrzymywania się ognisk epidemicznych ospy wietrznej, a efekt ten jest wyraźniejszy po zastosowaniu 2-dawkowego schematu szczepienia.
Realizacja szczepień zgodnie z 1-dawkowym schematem wiązała się ze zwiększeniem mediany wieku chorych w trakcie epidemii (z 6 do 9 lat). Brakuje danych dotyczących 2-dawkowych schematów szczepienia.
Zalecenia dotyczące szczepienia przeciwko ospie wietrznej w UE/EOG
WHO popiera rutynowe szczepienie przeciwko
ospie wietrznej w krajach, gdzie choroba stanowi
stosunkowo duże zagrożenie dla zdrowia publicznego i jest problemem społeczno-ekonomicznym, a także w krajach, które mają odpowiednie środki
finansowe do wprowadzenia szczepienia i gdzie
możliwe jest zaszczepienie znacznego (≥80%) odsetka
osób w populacji i utrzymania takiego poziomu.217 Ta ostatnia kwestia jest szczególnie ważna,
ponieważ objęcie szczepieniami stosunkowo
niewielkiego odsetka dzieci mogłoby teoretycznie
zmienić epidemiologię choroby, zwiększając liczbę
zachorowań o ciężkim przebiegu u starszych dzieci i dorosłych, u których przebieg ospy wietrznej jest
cięższy. WHO popiera też zalecenia szczepienia
we wszystkich krajach wszystkich nastolatków i dorosłych, którzy nie chorowali na ospę
wietrzną, zwłaszcza ze zwiększonym ryzykiem
zakażenia lub jego dalszej transmisji. Nie wiąże
się to z ryzykiem zmiany epidemiologii choroby,
ponieważ ekspozycja na VZV w okresie dzieciństwa
nie zmienia się.
W krajach UE dostępne są szczepionki zarejestrowane
centralnie (np. ProQuad218) i zarejestrowane w poszczególnych krajach (Priorix Tetra,
Varilrix, Varivax oraz odpowiednie inne nazwy
handlowe).219
Szczepionki monowalentne są dostępne w 28 krajach, a szczepionki skojarzone (MMRV) w 16 (Austria, Belgia, Cypr, Czechy, Estonia, Grecja, Niemcy,
Węgry, Włochy, Łotwa, Luksemburg, Malta, Holandia,
Polska, Słowacja, Słowenia [uaktualniono
na podstawie informacji publicznej]).220
W październiku 2012 roku w 22 spośród 29 krajów
UE/EOG obowiązywały różne zalecenia dotyczące
szczepień przeciwko ospie wietrznej.220 W 7 krajach ogólnokrajowe programy szczepień
nie zawierały szczegółowych zaleceń dotyczących
szczepień przeciwko ospie wietrznej (Bułgaria,
Czechy, Węgry, Portugalia, Rumunia, Słowacja,
Szwecja).
W 6 krajach (Austria, Cypr, Niemcy, Grecja,
Łotwa, Luksemburg) zalecenia powszechnych
szczepień dzieci przeciwko ospie wietrznej mają
charakter ogólnokrajowy, a w 2 krajach (Hiszpania,
Włochy) dotyczą tylko niektórych regionów
(p. ryc. 1. przedstawiająca wyniki badania
ankietowego VENICE, uaktualnione na podstawie
informacji własnych). W tabeli 1. podano rok
wprowadzenia zaleceń, liczbę dawek oraz zalecany w danym kraju wiek szczepienia przeciwko ospie
wietrznej. W Austrii i na Cyprze zaleca się szczepienie,
ale nie jest ono finansowane przez publiczny
system opieki zdrowotnej. Z kolei w Czechach i Finlandii zaleca się powszechne szczepienie przeciwko
ospie, jednak nie zostało ono uwzględnione w krajowych programach szczepień ochronnych.
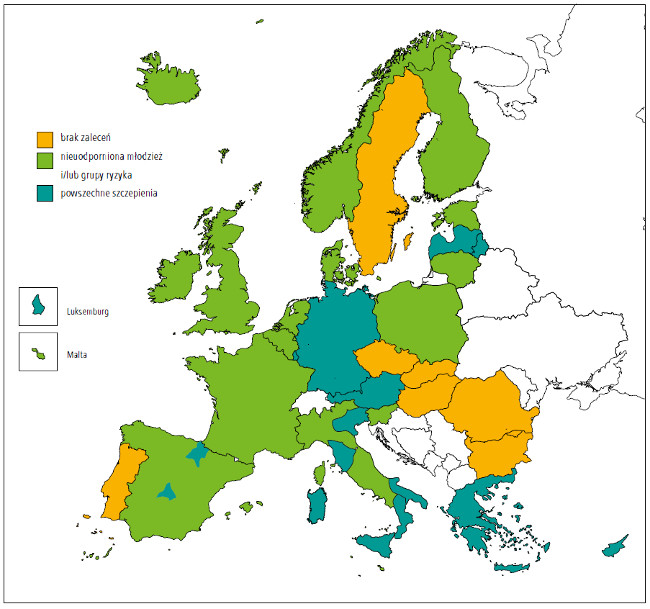
Ryc. 1. Zalecenia dotyczące szczepień przeciwko ospie wietrznej w krajach UE/EOG w 2012 roku
| Tabela 1. Rok wprowadzenia szczepienia, liczba dawek oraz zalecany wiek szczepienia przeciwko ospie wietrznej w krajach UE i EOG realizujących programy powszechnych szczepień dzieci (stan na 2014 r.) | |||
|---|---|---|---|
| Rok wprowadzenia | Pierwsza dawka | Druga dawka | |
| Niemcy | 20041 | 11–14 miesięcy | 15–23 miesięcy |
| Łotwa | 2008 | 12–15 miesięcy | – |
| Grecja | 20062 | 12–15 miesięcy | 4–6 lat |
| Cypr | 2010 | 13–18 miesięcy | 4–6 lat |
| Luksemburg | 2009 | 12 miesięcy | 15–23 miesięcy |
| Austria3 | – | – | – |
| Włochy | Sycylia | 2003 | 2 lata | – |
| Veneto | 2005 | 15 miesięcy | 3 lata |
| Puglia | 2006 | 13 miesięcy | 5–6 lat |
| Toskania | 2008 | 13–15 miesięcy | 5–6 lat |
| Basilicata | 2010 | 13 miesięcy | 6 lat |
| Kalabria | 2010 | 13–15 miesięcy | 5–6 lat |
| Sardynia | 2011 | 13 miesięcy | 6 lat |
| Friuli-Wenecja-Giulia | 2013 | 13 miesięcy | 6 lat |
| Hiszpania | |||
| Madryt4 | 2006 | 15 miesięcy | – |
| Navarra | 2007 | 15 miesięcy | 3 lata |
| Ceuta | 2009 | 18 miesięcy | 24 miesiące |
| Melilla | 2009 | 15 miesięcy | 24 miesiące |
| 1 Powszechne szczepienie dzieci do 2. rż. przeciwko ospie wietrznej jedną dawką zalecono w Niemczech w 2004 r., a szczepienie dwoma dawkami w 2009 r. 2 Powszechne szczepienie dzieci do 2. rż. przeciwko ospie wietrznej jedną dawką zalecono w Grecji w 2006 r., a szczepienie dwoma dawkami w 2009 r. (informacja publiczna). 3 Informacje dla Austrii są niedostępne. 4 Program zakończono w listopadzie 2013 r. | |||
W 16 krajach ogólnokrajowe zalecenia wymieniają
szczepienie przeciwko ospie wietrznej wyłącznie u nieuodpornionej młodzieży i/lub w określonych
grupach ryzyka (w 2 krajach zalecenia te
mają zasięg regionalny).
W odniesieniu do grup ryzyka zawodowego w 13 krajach wprowadzono zalecenia dotyczące
szczepienia przeciwko ospie wietrznej nieuodpornionych
pracowników placówek opieki zdrowotnej
(Austria, Niemcy, Hiszpania, Francja, Irlandia,
Holandia, Luksemburg, Wielka Brytania,
Słowenia, Litwa, Malta, Norwegia, Finlandia), w 2
krajach zalecenia dotyczą nauczycieli (Austria,
Francja), a w 4 personelu żłobków i przedszkoli
(Austria, Francja, Finlandia, Niemcy).220
Wnioski
Zalecenia dotyczące szczepień przeciwko ospie wietrznej w krajach EU/EOG znacznie się różnią: tylko w 6 krajach zalecenia powszechnego szczepienia dzieci maja zasięg ogólnokrajowy, natomiast w 2 krajach obejmują one tylko wybrane regiony.
W 16 krajach ogólnokrajowe zalecenia wymieniają szczepienie przeciwko ospie wietrznej wyłącznie u nieuodpornionych nastolatków i/lub w określonych grupach ryzyka.

















