Tłumaczył dr n. med. Dariusz Stencel
Komentarze: dr hab. n. med. Anna Lutyńska, prof. nadzw., Narodowy Instytut Zdrowia Publicznego–Państwowy Zakład Higieny w Warszawie, członek grupy EUpert, dr n. med. Iwona Paradowska-Stankiewicz, Konsultant krajowy w dziedzinie epidemiologii, Zakład Epidemiologii, Narodowy Instytut Zdrowia Publicznego–Państwowy Zakład Higieny w Warszawie, dr hab. n. med. Leszek Szenborn, prof. nadzw., Klinika Pediatrii i Chorób Infekcyjnych Uniwersytetu Medycznego we Wrocławiu
Skróty: DTPa – skojarzona szczepionka przeciwko błonicy, tężcowi i krztuścowi (bezkomórkowa), dTpa – skojarzona szczepionka zawierająca toksoid tężcowy i zmniejszone dawki toksoidu błoniczego i bezkomórkowych antygenów pałeczki krztuśca, PCR – łańcuchowa reakcja polimerazy, PRN – pertaktyna
Reprinted from Current Opinion in Pediatrics, Vol. 26 (5), Andrea Jakinovich, Sunil K. Sood, Pertussis: still a cause of death, seven decades into vaccination: 597– 604.
Copyright © 2014, with permission from Wolters Kluwer Health/Lippincott Williams & Wilkins.
Konflikt interesów: Autorzy nie zadeklarowali konfliktu interesów
Cel pracy
Analiza ponownego zwiększenia zachorowalności na krztusiec, obejmująca m.in. najnowsze trendy epidemiologiczne oraz przyczyny tego zjawiska, a także przedstawienie aktualnych schematów szczepień i obowiązujących zaleceń.
Najnowsze doniesienia
W Stanach Zjednoczonych, podobnie jak na całym świecie, od kilku dekad obserwuje się ponowne zwiększenie zachorowalności na krztusiec. Zachorowaniom na krztusiec można zapobiegać, ale mimo to choroba ta prowadzi do hospitalizacji i zgonów, szczególnie w okresie niemowlęcym. Prawdopodobne przyczyny zwiększenia zapadalności to m.in. sprawniejszy nadzór epidemiologiczny nad chorobą i zgłaszanie zachorowań do systemu nadzoru, lepsze metody diagnostyki krztuśca, podatność niemowląt na zachorowanie w połączeniu z kontaktem z zakażonymi opiekunami, zanikanie odporności pomimo przeprowadzenia pełnego cyklu szczepień, mniejsza długookresowa skuteczność szczepionek bezkomórkowych w porównaniu ze szczepionkami całokomórkowymi, krążenie w populacji zmutowanych szczepów pałeczki krztuśca oraz brak zgody rodziców na szczepienie dzieci. Zjawiska te należy uwzględnić przy aktualizacji zaleceń dotyczących szczepień, ponieważ szczepienia są obecnie jedynym dostępnym sposobem powstrzymania tego zagrożenia dla zdrowia publicznego.
Podsumowanie
Nawrót krztuśca stanowi złożony problem, ale największe znaczenie ma prowadzenie szczepień ochronnych we wszystkich grupach wiekowych.
Wprowadzenie
Krztusiec jest chorobą zakaźną, której można zapobiegać poprzez szczepienia ochronne, a mimo to od kilku dekad obserwuje się zwiększenie zachorowalności na tę chorobę. Krztusiec może wystąpić w każdym wieku, a wywołują go gram-ujemne pałeczki Bordetella pertussis. Największe ryzyko ciężkich zachorowań i zgonu obserwuje się u niemowląt <3. miesiąca życia. Obecnie na świecie z powodu krztuśca umiera rocznie 195 000 osób, a w Stanach Zjednoczonych jest on przyczyną zgonu kilkudziesięciu niemowląt w ciągu roku.1 Obecnie wiadomo, że rezerwuarem bakterii są zakażeni dorośli, którzy odgrywają główną rolę w transmisji tej choroby na dzieci.2 Najnowsze informacje o krztuścu najczęściej dotyczą nawrotu krztuśca, wskazując na stałe zwiększanie się liczby zachorowań, ze szczytami epidemii co 3–5 lat.3,4* Dodatkowo, lepiej poznano też mutacje występujące w genomie pałeczki krztuśca, co ułatwia zrozumienie przyczyn ponownego zwiększenia zachorowalności. Niedawno zaktualizowane zalecenia dotyczące szczepień są kluczowym narzędziem w osiągnięciu celu, jakim jest ograniczenie zwiększającej się zapadalności.
Główne tezy
- Na wyraźne zwiększenie się zachorowalności na krztusiec składają się różne przyczyny. Obejmują one lepsze rozpoznawanie choroby, przenoszenie zakażenia na niemowlęta od niekompletnie zaszczepionych opiekunów, szybsze zanikanie odporności po podaniu szczepionek bezkomórkowych, w porównaniu z wcześniej stosowanymi szczepionkami całokomórkowymi, oraz odmowę szczepienia.
- W wyniku mutacji genetycznych wśród krążących w populacji pałeczek krztuśca pojawiła się większa liczba szczepów wykazujących brak ekspresji jednego lub więcej antygenów wchodzących w skład stosowanych obecnie szczepionek, co prawdopodobnie prowadzi do zmniejszenia ich skuteczności.
- Najważniejszym sposobem zatrzymania obserwowanego nawrotu krztuśca jest przestrzeganie aktualnych zaleceń dotyczących szczepień ochronnych. Szczególne znaczenie ma ochrona niemowląt podatnych na zachorowanie poprzez strategię kokonową oraz szczepienie ciężarnych w trzecim trymestrze ciąży.
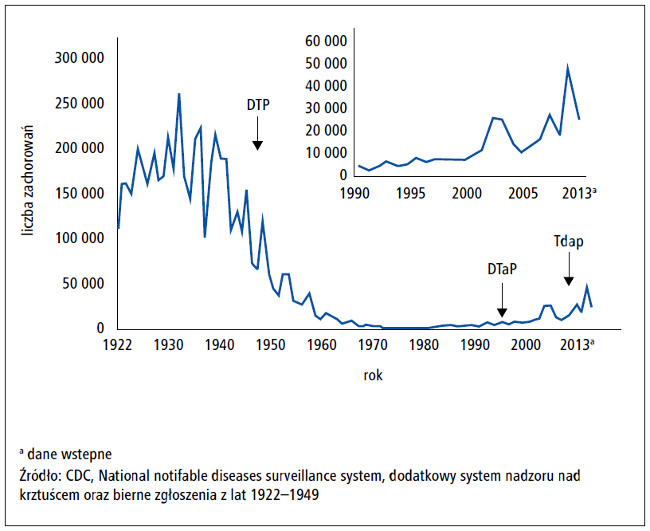
Ryc. 1. Zachorowania na krztusiec w latach 1922–2013 odnotowane w National Notifable Diseases
Surveillance System (NNDSS). Na rycinie przedstawiono liczbę zachorowań zgłoszonych do Centers for
Disease Control and Prevention od 1922 do 2013 roku. Po wprowadzeniu szczepionek przeciwko krztuścowi w latach 40. XX w., kiedy roczna liczba zachorowań często przekraczała 100 000, zapadalność wyraźnie
się zmniejszyła do wartości <10 000 w 1965 roku. Od 1980 roku liczba zachorowań zaczęła się stopniowo
zwiększać, aż do 24 000 przypadków w 2013 roku (przedruk z Centers for Disease Control and Prevention).
Zachorowalność na krztusiec
Po wprowadzeniu w latach 40. ubiegłego wieku szczepionki całokomórkowej przeciwko krztuścowi odnotowano wyraźne zmniejszenie liczby zachorowań do <10 000 przypadków w połowie lat 60. W następnych latach wartości te utrzymywały się na względnie stałym poziomie, natomiast najmniejszą liczbę zachorowań, 1010 przypadków, odnotowano w 1976 roku (ryc. 1.).5**,6 W latach 80. XX wieku zapadalność na krztusiec w Stanach Zjednoczonych zaczęła się zwiększać (ryc. 1.). Zgodnie z 2013 Provisional Pertussis Surveillance Report, przygotowanym przez Centers for Disease Control and Prevention, w 2012 i 2013 roku w całych Stanach Zjednoczonych zarejestrowano odpowiednio 48 277 i 24 231 nowych zachorowań na krztusiec (tab. 1. i 2.).7 Zwrócenie szczególnej uwagi na zagrożenie krztuścem wynikało przede wszystkim z epidemii krztuśca w Kalifornii w 2010 roku, największej, jaką odnotowano w tym stanie w ciągu 60 lat. W trakcie tej epidemii zachorowało ponad 9000 osób, a 10 niemowląt zmarło.8 Największą zapadalność stwierdzono w grupach wiekowych <1. roku życia oraz 7–10 lat.3,9 Obserwacje te odnoszą się także do całych Stanów Zjednoczonych (ryc. 2.). Do czerwca 2014 roku całkowita liczba zachorowań zgłoszonych do California Department of Public Health przekroczyła liczbę przypadków wykrytych w 2013 roku, co wskazuje na możliwość wystąpienia kolejnej epidemii.10
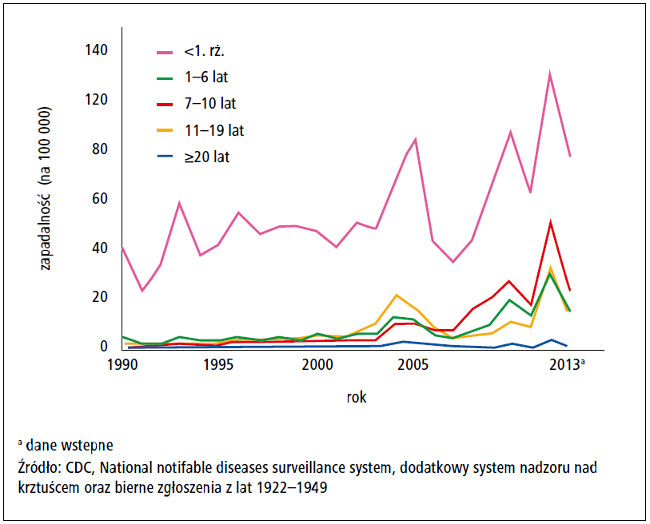
Ryc. 2. Zapadalność na krztusiec zarejestrowana w poszczególnych grupach wiekowych w latach
1990–2013. Na rycinie przedstawiono zapadalność (na 100 000 osób) w Stanach Zjednoczonych w poszczególnych grupach wiekowych od 1990 do 2013 roku. Największe wskaźniki zachorowalności
utrzymują się u dzieci do 1. roku życia, u których ryzyko ciężkiego przebiegu choroby i zgonu jest
największe. Znaczący odsetek zachorowań na krztusiec obserwuje się u dzieci w wieku 7–10 lat. (Druga
linia od góry [po 2005 roku]. Najwyższa linia odpowiada grupie wiekowej <1. rż.). Przedruk z Centers for
Disease Control and Prevention.
| Tabela 1. Zachorowania na krztusiec odnotowane w 2013 roku w zależności od wieku | |||
|---|---|---|---|
| Wiek | Liczba chorych | % | Zapadalność (na 100 000 osób w danej grupie wiekowej) |
| <6 miesięcy | 2721 | 11,2 | |
| 6–11 miesięcy | 777 | 3,2 | |
| 1–6 lat | 4574 | 18,9 | |
| 7–10 lat | 4274 | 17,6 | |
| 11–19 lat | 6703 | 27,7 | |
| ≥20 lat | 5086 | 21,0 | |
| nieznany | 96 | 0,4 | |
| ogółem | 24 231 | (00,0 | |
| a Zapadalność we wszystkich grupach wiekowych (24 135 chorych, u których odnotowano
wiek). Przedrukowano z 7. pozycji piśmiennictwa. | |||
| Tabela 2. Zgony z powodu krztuśca odnotowane w 2013 roku | |
|---|---|
| Wiek | Zgonya,b |
| niemowlęta w wieku <3 miesięcy | 9 |
| niemowlęta w wieku 3–11 miesięcy | 0 |
| dzieci w wieku 1–4 lat | 0 |
| dorośli w wieku ≥55 lat | 0 |
| ogółem | 9 |
| a Zgony odnotowane przez National Notifiable Diseases Surveillance System i przekazane
do Centrum Kontroli i Zapobiegania Chorobom. b Pięć z dziewięciu zgonów dotyczyło dziewczynek. Przedrukowano z 7. pozycji piśmiennictwa. | |
Przyczyny nawrotu krztuśca
Dramatyczne wręcz zwiększenie zapadalności na krztusiec tłumaczy się różnymi przyczynami, wśród których wymienia się poprawę zgłaszalności nowych zachorowań w związku z większą świadomością znaczenia problemu, zastosowanie w diagnostyce metody łańcuchowej reakcji polimerazy (PCR), mniejszą skuteczność szczepionki bezkomórkowej, w porównaniu z wcześniej stosowanymi szczepionkami całokomórkowymi, zanikanie odporności po podaniu szczepionek bezkomórkowych, zmiany w genomie drobnoustroju, tworzenie się grup osób, które odmawiają szczepień, podatność niemowląt na zachorowanie, a także brak szczepień w ramach strategii kokonowej.3 Tak więc, zgodnie z oczekiwaniami, problem okazał się bardzo złożony.
Poprawa systemu nadzoru i raportowania nowych zachorowań
Począwszy od lat 80. ubiegłego wieku, liczba nowych zachorowań na krztusiec znacząco się zwiększyła. W tamtym okresie uwagę skupiano na bezpieczeństwie szczepionek z całokomórkowym komponentem krztuścowym (DTPw) w związku z ich częstymi działaniami niepożądanymi. Sposobem na przełamanie zmniejszającej się akceptacji szczepionek całokomórkowych było opracowanie szczepionek bezkomórkowych (DTPa). Od czasu wprowadzenia DTPa przeprowadzono kilka badań klinicznych, w których porównano oba rodzaje szczepionek. Był to kolejny czynnik, który zwiększył świadomość zagrożenia krztuścem i wpłynął na poprawę zgłaszalności zachorowań.3
Zastosowanie metody PCR w diagnostyce krztuśca
„Złotym” standardem w diagnostyce krztuśca była hodowla bakterii z materiału pobranego z części nosowej gardła, jednak z uwagi na specjalne wymagania pałeczek krztuśca, metoda ta wymaga zastosowania specjalnych podłoży (takich jak podłoże Bordet-Gengou). Cała procedura trwała 2 tygodnie, przy czym jej czułość była niewielka. Hodowlę bakterii zastąpiono badaniem PCR, które stało się metodą z wyboru w diagnostyce krztuśca. Jej główne zalety to wygoda, szybkie uzyskiwanie wyników oraz większa czułość. W ostatnich latach metoda PCR stała się jeszcze bardziej dostępna, poprawiając zgłaszalność nowych zachorowań.11
Podatność niemowląt na zachorowanie
Jak już wspomniano, niemowlęta są szczególnie podatne na zachorowanie na krztusiec. Wiąże się to z alarmującą liczbą hospitalizacji i zgonów z powodu choroby, której od dawna można zapobiegać poprzez szczepienia. Większość zgonów z powodu krztuśca odnotowano właśnie w tej grupie wiekowej (tab. 1. i 2.).7 Podatność niemowląt na zachorowanie wynika z braku odporności, ponieważ szczepienia przeciwko krztuścowi rozpoczyna się w 2. miesiącu życia. Niestety, koncepcja strategii kokonowej, polegającej na szczepieniu osób mających bliski kontakt z niemowlętami w celu ochrony przed zachorowaniem zarówno ich samych, jak i niemowląt, nie spotkała się z dużym zrozumieniem. W populacji >19. roku życia (w tym osób >65. rż.), w której możliwe było określenie odsetka zaszczepionych przeciwko tężcowi, błonicy i krztuścowi (szczepionką dTpa [ze zmniejszoną dawką toksoidu błoniczego i bezkomórkowych antygenów pałeczki krztuśca – przyp. red.]), wykazano, że szczepieniu poddało się jedynie 14,2% osób (dane CDC z 2012 r. – przyp. red.).12 Wskazuje to, że szczepienie nie jest optymalnym sposobem ochrony, choć nieznany jest też zakres kontaktu tych osób z niemowlętami. Przyczyną dużego ryzyka ciężkich zachorowań i umieralności jest także opóźnione rozpoznanie, wynikające z nietypowego obrazu klinicznego choroby, w którym kaszel nie jest wcale głównym objawem (zaobserwowano, że wystąpienie w przebiegu krztuśca świszczącego oddechu może opóźnić ustalenie prawidłowego rozpoznania, p. Med. Prakt. Szczepienia 2/2014, s. 64 – przyp. red.). W ostatnim czasie National Notifiable Diseases Surveillance System uaktualnił definicję krztuśca.13 Definicja opracowana w styczniu 2014 roku obejmuje określone kryteria kliniczne rozpoznania krztuśca u niemowląt <1. roku życia:
„W przypadku braku bardziej prawdopodobnego
rozpoznania, choroba objawiająca się kaszlem
utrzymującym się co najmniej 2 tygodnie, z obecnością
co najmniej 1 dodatkowego objawu, spośród
takich jak:
1) napady kaszlu lub
2) świst wdechowy („pianie”) lub
3) wymioty po napadzie kaszlu lub
4) bezdech (niezależnie od obecności sinicy) – tylko u dzieci w 1. roku życia.”
Przytoczona definicja kliniczna powinna ułatwić ustalenie prawidłowego rozpoznania w przypadku słabo wyrażonych objawów podmiotowych i przedmiotowych, a także zwrócić uwagę na problem krztuśca u niemowląt.
Zanikanie odporności
Starsze dzieci, młodzież oraz dorośli stanowią znaczny rezerwuar pałeczki krztuśca. U wielu z nich choroba przebiega z łagodnym lub umiarkowanym kaszlem, co wiąże się z opóźnieniem rozpoznania.2 Wykazano, że pomimo pełnego cyklu szczepień do ukończenia 5. roku życia, odporność na krztusiec zmniejsza się wraz z upływem czasu, najczęściej w ciągu 7–20 lat. Obecnie uważa się, że związane z wiekiem zmniejszenie odporności po podaniu szczepionki bezkomórkowej jest jednym z głównych czynników obserwowanego nawrotu krztuśca. Częściowo wynika to z braku pobudzenia limfocytów T pomocniczych typu 1 (Th1), będących komórkami pamięci immunologicznej.4* W trakcie epidemii krztuśca w Kalifornii w 2010 roku najwięcej zachorowań odnotowano u dzieci w wieku 7–10 lat, z których większość otrzymała 5 dawek szczepionki DTPa.5** W tym roku z kolei wykazano, że druga co do wielkości zapadalność na krztusiec w całych Stanach Zjednoczonych dotyczy właśnie tej grupy wiekowej.9 U dzieci >10. roku życia również stwierdzono zwiększenie zachorowalności wraz z wiekiem. Podobne obserwacje poczyniono w trakcie epidemii krztuśca w stanie Washington w 2012 roku, kiedy w grupie wiekowej 10–14 lat odnotowano znaczny wskaźnik zachorowalności.5** Zapadalność na krztusiec wykazuje wyraźny związek z czasem, jaki upłynął od podania piątej dawki szczepionki DTPa (p. Med. Prakt. Szczepienia 1/2013, s. 63–68 oraz 4/2012, s. 59–61 – przyp. red.).9 Obserwacje te podkreślają znaczenie podania dawki przypominającej szczepionki dTpa, która od 2005 roku jest zalecana dla dzieci w wieku 10–11 lat (zgodnie z amerykańskim programem szczepień – przyp. red.). U osób szczepionych tylko szczepionką bezkomórkową z każdym rokiem upływającym od podania piątej dawki DTPa zwiększa się ryzyko zachorowania na krztusiec. Obserwacje te sugerują, że do czasu podania dawki przypominającej w okresie dojrzewania, a więc 6–7 lat po ostatniej dawce szczepionki DTPa, odporność poszczepienna znacznie się zmniejsza, tym samym zwiększając w tej grupie wiekowej podatność na zachorowanie.14
Skuteczność szczepionek przeciwko krztuścowi
Dowiedziono, że skuteczność szczepionek bezkomórkowych jest mniejsza niż skuteczność szczepionek całokomórkowych (p. Med. Prakt. Szczepienia 1/2013, s. 18–20 – przyp. red.). Wyniki badań klinicznych, w których stosowano szczepionki bezkomórkowe zawierające 1–5 składników (toksyna krztuśca, hemaglutynina włókienkowa, pertaktyna [PRN] oraz 2 aglutynogeny fimbrii [FIM]), wskazują na zależność skuteczności szczepionki od liczby antygenów szczepionkowych.15 Dostępne obecnie w Stanach Zjednoczonych szczepionki bezkomórkowe zawierają 3 lub 4 antygeny (toksyna krztuśca, hemaglutynina włókienkowa, PRN z FIM typu 2 i 3 lub bez niego), jednak składniki immunomodulujące wchodzące w skład szczepionek całokomórkowych wydłużają czas utrzymywania się ochrony. W okresie przejściowym szczepienia realizowano oboma typami szczepionek, zatem niektóre populacje dzieci są zaszczepione według schematu mieszanego. W Australii i w amerykańskim stanie Oregon osoby, którym podano chociaż jedną dawkę szczepionki całokomórkowej, rzadziej chorowały po ekspozycji na krztusiec niż osoby szczepione DTPa (p.Szczepienie niemowląt przeciwko krztuścowi: większe bezpieczeństwo za cenę krótszej ochrony? – przyp. red.).16*,17 Ponowne wprowadzenie zmodyfikowanych szczepionek DTPw wiązałoby się jednak z problem, w jaki sposób zmniejszyć ich reaktywność bez zmniejszenia liczby odpowiednich antygenów.
Odmowa szczepień
Chociaż w ciągu ostatnich kilku lat program szczepień przeciwko krztuścowi w okresie wczesnego dzieciństwa zrealizowano u ponad 90% dzieci, a odsetek zaszczepionych pozostaje na stabilnym poziomie, nadal istotny problem stanowi odmowa szczepień. Dzieci nieszczepione z powodu odmowy rodziców, w porównaniu z dziećmi zaszczepionymi, były narażone na 23-krotnie większe ryzyko zakażenia pałeczką krztuśca.18 Mimo znacznego odsetka zaszczepionych dzieci, odporność zbiorowiskowa nie zmniejszyła ryzyka zachorowania na krztusiec wśród dzieci, których rodzice odmówili szczepień. Wśród osób w wieku szkolnym nieszczepionych z przyczyn religijnych odsetek zachorowań po kontakcie z krztuścem jest bardzo duży (57,1% u dzieci w wieku przedszkolnym).19 Odmowa szczepień stanowi jeden z najpoważniejszych problemów, z jakim pediatrzy spotykają się w codziennej praktyce. Powinni oni z całą mocą podkreślać znaczenie szczepień we wszystkich grupach wiekowych, dlatego muszą być świadomi problemów związanych z krztuścem i ryzyka zgonu z powodu tej choroby.
Zmiany w genomie Bordetella pertussis
Opracowanie szczepionek bezkomórkowych w związku z działaniami niepożądanymi obserwowanymi po szczepionkach całokomórkowych zwróciło uwagę na główne antygeny i czynniki wirulentne pałeczki krztuśca, mające związek z uodpornieniem. Czynniki te badano w ramach analizy różnic pomiędzy szczepami izolowanymi w przeszłości i obecnie. Uważa się, że jedną z przyczyn wybuchu ogniska epidemicznego w Australii w latach 1997–2012 była ewolucja drobnoustroju związana z „adaptacją do szczepionki”.20 W tym okresie odsetek szczepów niewykazujących ekspresji PRN zwiększył się z 5% w 2008 roku do 78% w 2012 roku. Nie jest jednak jasne, czy szczepy te były odporne na odpowiedź immunologiczną organizmu. Schmidtke i wsp.21 badali szczepy pałeczki krztuśca wyhodowane w Stanach Zjednoczonych w różnych okresach, począwszy od 1935 roku: przed wprowadzeniem szczepień, we wczesnym i późnym okresie stosowania szczepionek całokomórkowych, w okresie wprowadzania jako czwartej i piątej dawki w cyklu szczepień u dzieci szczepionek bezkomórkowych, we wczesnym, środkowym i późnym okresie stosowania szczepionek bezkomórkowych oraz we wczesnym okresie realizacji szczepień przypominających preparatami dTpa.21 Największe zróżnicowanie obserwowano wśród szczepów wyizolowanych w późnym okresie stosowania szczepionek całokomórkowych, kiedy odsetek szczepionych osób się zmniejszał. W latach 90. ubiegłego wieku, kiedy wyszczepialność się zwiększyła, wskaźnik różnorodności szczepów bakteryjnych zmniejszył się do 66%. Korelacja pomiędzy zróżnicowaniem szczepów pałeczki krztuśca a odsetkiem szczepionych osób potwierdza sugestie, że odpowiedź immunologiczna wywołana w organizmie człowieka szczepieniem prowadzi do wybiórczych mutacji bakterii, których celem jest przeciwstawianie się działaniu szczepionek. Przypomina to obserwowane na całym świecie tendencje do pojawiania się wiele lat po wprowadzeniu szczepień szczepów bakterii wykazujących ekspresję antygenów odmiennych od składu szczepionki, choć nie koreluje to czasowo z nawrotem krztuśca.21 W okresie stosowania szczepionek DTPa w Stanach Zjednoczonych odnotowano jednak zwiększenie odsetka szczepów pałeczki krztuśca z obecnością allelu fim3B, przy czym ich obecność wykazywała istotny związek ze zwiększeniem zachorowalności, obserwowanym od lat 80. ubiegłego wieku.21
Wchodzące w skład szczepionek bezkomórkowych białko PRN ułatwia przyleganie bakterii do komórek nabłonka tchawicy. Wykazano wyraźny związek między obecnością przeciwciał przeciwko PRN a naturalną odpornością. Stwierdzono, że obecność przeciwciał przeciwko PRN wykazuje korelację z odpornością na zachorowanie w 70% przypadków, dlatego wydaje się prawdopodobne, że rozpowszechnienie zmutowanych szczepów pozbawionych PRN może ograniczać skuteczność szczepień.22,23 W innym badaniu również wykazano brak ekspresji PRN w 306 spośród 1300 szczepów Bordetella pertussis zebranych przez CDC w 46 stanach, w czterech okresach obejmujących lata 1935–2012. Pierwszy szczep wyizolowano w 1994 roku, a dopiero od 2010 roku zaczęły się one rozpowszechniać.24* Ponad połowa szczepów wyizolowanych w 2012 roku wykazywała brak ekspresji PRN. Duży odsetek szczepów pozbawionych PRN wykazano także we Francji i Finlandii. Sugerowano związek pojawienia się tych odmian z adaptacją bakterii do presji selekcyjnej szczepionki, jednak nie wszyscy się zgadzają, że przyczyną występowania szczepów pozbawionych PRN było wprowadzenie szczepionek bezkomórkowych. Mutacje PRN różnią się w poszczególnych krajach, co sugeruje, że zdarzenia te występują niezależnie od siebie i nie są efektem rozprzestrzeniania się jednego szczepu. Pełne zrozumienie patogenezy i wirulencji nowych odmian genetycznych pałeczki krztuśca oraz ich wpływu na opracowanie nowych szczepionek wymaga przeprowadzenia dalszych badań.
Aktualne schematy szczepień
Obecnie najskuteczniejszą dostępną strategią zahamowania zwiększającej się zapadalności na krztusiec jest szczepienie wszystkich grup wiekowych. Konieczne jest, aby wszyscy lekarze, nie tylko pediatrzy, znali aktualne zalecenia, ponieważ dotyczą one ciężarnych, niemowląt, dzieci, młodzieży i dorosłych. Szczególną uwagę poświęca się szczepieniom w okresie okołoporodowym oraz osób z bliskiego kontaktu noworodków w celu ich ochrony przed chorobą, która może się zakończyć śmiercią. W tabeli 3. przedstawiono aktualne zalecenia dotyczące szczepień przeciwko krztuścowi we wszystkich grupach wiekowych oraz w grupach szczególnego ryzyka (W Polsce zalecenia dotyczące dTpa wydała Polska Grupa Ekspertów ds. Szczepień przeciwko krztuścowi. Szczepienie dTpa uwzględniono również w Programie Szczepień Ochronnych – przyp. red.).25 Należy podkreślić, że dla przeprowadzenia odpowiedniej immunoprofilaktyki czynnej wśród dorosłych szczepionkę dTpa można bezpiecznie podawać niezależnie od czasu jaki upłynął od podania ostatniej dawki szczepionki przeciwko tężcowi i błonicy (Td). Jedynym niekorzystnym następstwem może być nieznacznie częstsze występowanie reakcji miejscowych w przypadku szczepień w krótszych odstępach czasu.
| Tabela 3. Chronologiczne zestawienie aktualnych zaleceń dotyczących szczepień przeciwko krztuścowi w poszczególnych grupach (Centers for Disease Control and Prevention) | |||
|---|---|---|---|
| Wiek/Populacja | Zalecenia | ||
| od urodzenia do 6 lat | zaleca się rutynowe szczepienie DTPa w 2., 4. i 6. mż., pomiędzy 15. a 18. mż. oraz pomiędzy 4. a 6. rż. | ||
| 7–10 lat | zaleca się podanie szczepionki dTpa dzieciom w wieku 7–10 lat, które nie otrzymały pełnego cyklu szczepień przeciwko krztuścowi (p. Uwaga 1.): – pojedyncza dawka dTpa dla osób, które nie otrzymały pełnego cyklu szczepień przeciwko krztuścowi (p. Uwaga 1.) lub – w przypadku konieczności podania dodatkowych dawek szczepionki zawierającej toksoid tężca i błonicy, dzieci w wieku 7–10 lat należy szczepić zgodnie ze schematem szczepień wychwytujących, a jako pierwszą dawkę najlepiej podać szczepionkę dTpa | ||
| zaktualizowano w styczniu 2011 r. | |||
| 11–18 lat | zaleca się rutynowe szczepienie pojedynczą dawką dTpa, najlepiej w wieku 11–12 lat | ||
| jeżeli nastolatek nie otrzymał pełnego cyklu szczepień przeciwko krztuścowi (p. Uwaga 1.) w okresie dzieciństwa, w celu określenia wskazań do szczepienia należy sprawdzić zalecenia ACIP oraz schemat szczepień wychwytujących | |||
| jeżeli nastolatek (13–18 lat) nie otrzymał szczepienia dTpa w wieku 11–12 lat, należy podać szczepionkę na następnej wyznaczonej wizycie lub wcześniej, jeśli nastolatek ma bliski kontakt z niemowlętami | |||
| ≥19 lat | Każdy dorosły w wieku ≥19 lat, który nie otrzymał szczepionki dTpa, powinien zostać zaszczepiony najszybciej jak to możliwe w celu ochrony siebie i niemowląt. Dawka przypominająca szczepionki dTpa może zastąpić jedną z podawanych co 10 lat dawek przypominających Td. dTpa można podać niezależnie od czasu, jaki minął od poprzedniej dawki Td. Krótsze odstępy czasowe pomiędzy dTpa a ostatnią dawką Td mogą zwiększyć ryzyko wystąpienia łagodnych reakcji miejscowych, ale mogą być wskazane u osób narażonych na większe ryzyko zachorowania na krztusiec, np. w trakcie epidemii lub u osób mających bliski kontakt z niemowlętami. Jeśli to możliwe, u osób ≥65. rż. należy zastosować szczepionkę Boostrix (GlaxoSmithKline, Philadelfia, PA, USA), jednak osobom z tej grupy wiekowej można podawać również inne szczepionki. Pracownicy ochrony zdrowia powinni wykorzystać każdą okazję do szczepienia dTpa osób >65. rż. W związku z tym w tej grupie należy zastosować aktualnie dostępną postać szczepionki dTpa. | ||
| zaktualizowano w czerwcu 2012 r. | |||
| kobiety ciężarne | Kobiety w ciąży powinny otrzymać dawkę dTpa podczas każdej ciąży, najlepiej pomiędzy 27. a 36. tc. Szczepienie dTpa w ciąży umożliwia przekazanie przeciwciał przeciwko krztuścowi od matki do noworodka, zapewniając ochronę przeciwko krztuścowi we wczesnym okresie życia, zanim dziecko zostanie zaszczepione DTPa. dTpa chroni także matkę w czasie porodu, zmniejszając prawdopodobieństwo przeniesienia krztuśca na noworodka. Ważne jest, aby wszyscy członkowie rodziny i opiekunowie niemowląt mieli aktualne szczepienia przeciwko krztuścowi (DTPa lub dTpa w zależności od wieku) przed bliskim kontaktem z noworodkiem. U matek, które nigdy wcześniej nie otrzymały szczepionki dTpa, lub u kobiet, których status szczepień jest nieznany, zaleca się podanie szczepionki dTpa bezpośrednio po porodzie, przed wypisaniem ze szpitala lub oddziału porodowego. | ||
| zaktualizowano w sierpniu 2013 r. | |||
| pracownicy placówek opieki zdrowotnej (p. Uwaga 2.) | Zaleca się podanie pojedynczej dawki dTpa pracownikom placówek opieki zdrowotnej, którzy wcześniej nie otrzymali dTpa jako dorośli, a mają bezpośredni kontakt z pacjentami. Szczepienie dTpa może ochronić pracowników placówek opieki zdrowotnej przed krztuścem i pomóc zapobiec jego przenoszeniu na chorych. W pierwszej kolejności należy zaszczepić osoby mające bezpośredni kontakt z dziećmi do 12. mż. dTpa można podać niezależnie od czasu, jaki minął od podania poprzedniej dawki Td. Krótsze odstępy pomiędzy dTpa a ostatnią dawką Td mogą zwiększyć ryzyko wystąpienia łagodnych reakcji miejscowych. | ||
| Uwaga 1.: Pełny cykl szczepień obejmuje 5 dawek DTPa lub 4 dawki DTPa, jeżeli czwartą dawkę podano w wieku ≥4 lat. Uwaga 2.: Pracownicy placówek opieki zdrowotnej obejmują lekarzy, innych pracowników podstawowej opieki zdrowotnej, pielęgniarki, personel pomocniczy, fizjoterapeutów, techników radiologicznych, studentów (medycyny, pielęgniarstwa, farmacji), dentystów, pracowników socjalnych, kapelanów, wolontariuszy, dietetyków i pracowników administracji, choć lista ta nie ogranicza się do wymienionych osób. ACIP – Advisory Committee on Immunization Practices, dTpa – skojarzona szczepionka zawierająca toksoid tężcowy i zmniejszone dawki toksoidu błoniczego i bezkomórkowych antygenów pałeczki krztuśca | |||
Szczególnie ważne jest, aby pediatrzy znali aktualne zalecenia American College of Obstetricians and Gynecologists z 2013 roku, stanowiące uzupełnienie zaleceń Advisory Committee on Immunization Practices (ACIP) z 2012 roku dotyczących zastosowania szczepionki dTpa. Sprawi to, że zarówno położnicy, jak i pediatrzy będą zachęcali ciężarne do szczepienia w czasie każdej ciąży. Immunizacja matki poprawia ochronę jej samej i dziecka. Hardy-Fairbanks i wsp.26** badali odpowiedź immunologiczną u kobiet szczepionych dTpa w czasie ciąży. W grupie zaszczepionej stężenia przeciwciał przeciwko B. pertussis u matki i we krwi pępowinowej w czasie porodu były większe, na poziomie ochronnym, niż w grupie nieszczepionej.26** W okresie pomiędzy porodem a podaniem pierwszej dawki szczepionki DTPa stężenia przeciwciał u dzieci zaszczepionych matek utrzymywały się na wyższym poziomie niż u dzieci kobiet nieszczepionych. Po zakończeniu pierwotnej serii szczepień stężenia przeciwciał w grupie dTpa były mniejsze (z wyjątkiem przeciwciał przeciwko FIM 2 i 3), prawdopodobnie w związku z niewielkim osłabieniem odpowiedzi poszczepiennej związanej z obecnością przeciwciał matczynych. Stężenia przeciwciał przed i po podaniu dawki uzupełniającej nie różniły się jednak istotnie pomiędzy grupami, wskazując na brak znaczenia klinicznego początkowych różnic, obserwowanych po szczepieniu pierwotnym. Ochronną rolę przeciwciał pochodzących od matki obserwowano w badaniach, w których wykazano mniejsze stężenia przeciwciał u dzieci zakażonych pałeczką krztuśca, szczególnie >3. miesiąca życia, oraz na podstawie skuteczności szczepień u niemowląt.27,28 Poza tym ACIP zaakceptował badanie porównujące metodą modelowania szczepienia w czasie ciąży ze szczepieniem wykonanym bezpośrednio po porodzie.29 Podanie szczepionki dTpa w czasie ciąży może zapobiec większej liczbie zachorowań, hospitalizacji i zgonów z powodu krztuśca niż szczepienie po porodzie. Szczepienie dTpa podczas każdej ciąży jest dobrze tolerowane. W badaniu z randomizacją i placebo, którym objęto kobiety szczepione dTpa w czasie ciąży lub po porodzie oraz kobiety niebędące w ciąży, wykazano, że ryzyko wystąpienia działań niepożądanych miejscowych lub ogólnych w grupie kobiet szczepionych w czasie ciąży (lub u ich dzieci) nie przekraczało ryzyka w pozostałych dwóch grupach.30
W celu przekazania jak najwyższych mian przeciwciał przez łożysko do płodu szczepienie dTpa zalecane jest między 27. a 36. tygodniem ciąży. Kobiety mieszkające w obszarach epidemicznych powinny być szczepione nawet wcześniej, natomiast nie zaleca się podawania dodatkowej dawki w trakcie tej samej ciąży. Ponadto, jeśli w czasie ciąży wskazane jest podanie dawki przypominającej szczepionki Td lub z powodu zranienia konieczne jest szczepienie preparatem zwierającym toksoid tężcowy, należy podać szczepionkę dTpa.31 W opinii autorów najskuteczniejszym sposobem zapobiegania hospitalizacjom i zgonom niemowląt z powodu krztuśca jest szczepienie w trzecim trymestrze każdej ciąży (p. Czy szczepienie ciężarnych przeciwko krztuścowi jest skuteczne w zapobieganiu krztuścowi u niemowląt? – przyp. red.).
Strategie szczepień ochronnych w przyszłości
Dotychczas analizowano kilka innych, nowych możliwości szczepień ochronnych przeciwko krztuścowi.32*,33 Obejmują one szczepienie preparatami zawierającymi jedynie bezkomórkowe komponenty krztuśca (z częstszym podawaniem dawek przypominających, bez konieczności niepotrzebnego podawania toksoidu błoniczego i tężcowego), modyfikacje lub dodanie antygenów do aktualnie stosowanych szczepionek w celu dopasowania do krążących obecnie szczepów pałeczki krztuśca i poszerzenia zakresu oddziaływania szczepionki, modyfikację adiuwantów w aktualnie stosowanych szczepionkach w celu zmiany i wzmocnienia odpowiedzi immunologicznej, a tym samym lepszej ochrony, oraz zmiany sposobu dystrybucji antygenów szczepionkowym w celu poprawy odpowiedzi immunologicznej w obrębie błony śluzowej, z uwagi na wrota zakażenia, którymi w przypadku krztuśca jest błona śluzowa układu oddechowego.
Podsumowanie
Siedemdziesiąt lat po wprowadzeniu skutecznych szczepień ochronnych krztusiec znów atakuje, prowadząc nawet do zgonów. Istotne znaczenie ma ciągły nadzór i monitorowanie krążących szczepów, ponieważ pałeczka krztuśca wykazuje zdolności adaptacyjne. Schematy szczepień są regularnie aktualizowane, a mimo to stopień ich przestrzegania jest daleki od optymalnego. Duże znaczenie mają badania nad nowymi szczepionkami. Wydaje się, że najważniejszym sposobem postępowania jest obecnie promowanie szczepień według obowiązujących schematów.
Piśmiennictwo:
Artykuły o istotnym znaczeniu, opublikowane w ciągu roku poprzedzającego niniejszą publikację, oznaczono jako:* szczególnie interesujące,
** wyjątkowo interesujące.
1. CDC. Pertussis fast facts. www.cdc.gov/pertussis/fast-facts.html. Updated February 2014 [Accessed 24 July 2014]
2. Mattoo S., Cherry J.D.: Molecular pathogenesis, epidemiology, and clinical manifestations of respiratory infections due to Bordetella pertussis and other Bordetella subspecies. Clin. Microbiol. Rev., 2005; 18: 326–382
3. Cherry J.D.: Epidemic pertussis in 2012 – the resurgence of a vaccinepreventable disease. N. Engl. J. Med., 2012; 367: 785–787
4. Plotkin S.A.: The pertussis problem. Clin. Infect. Dis., 2014; 58: 830–833
* W artykule opisano częstość występowania krztuśca u zaszczepionych dzieci i młodzieży oraz możliwość wprowadzenia nowych strategii szczepień w celu zapobiegania zwiększonej zachorowalności.
5. Clark T.A.: Changing pertussis epidemiology: everything old is new again. J. Infect. Dis., 2014; 209: 978–981
** W artykule opisano aspekty związane z nawrotem krztuśca, kładąc szczególny nacisk na zmianę sytuacji epidemiologicznej na przestrzeni lat, częstsze zgłaszanie zachorowań w starszych grupach wiekowych oraz zanikanie wraz z upływem czasu odporności poszczepiennej w połączeniu ze zmianami w genomie pałeczki krztuśca.
6. CDC. Pertussis cases by year (1922–2013). www.cdc.gov/pertussis/surv-reporting/ cases-by-year.html. Updated January 2014 (Accessed 24 July 2014)
7. CDC. 2013 Provisional pertussis surveillance report. www.cdc.gov/pertussis/ downloads/pertussis-surveillance-report.pdf. March 2014 (Accessed 24 July 2014)
8. California Department of Public Health. Pertussis summary reports, 2010. www. cdph.ca.gov/programs/immunize/Pages/PertussisSummaryReports.aspx. (Accessed 24 July 2014)
9. Misegades L.K., Winter K., Harriman K., et al.: Association of childhood pertussis with receipt of 5 doses of pertussis vaccine by time since last vaccine dose, California, 2010. JAMA, 2012; 308: 2126–2132
10. California Department of Public Health. California whooping cough epidemic continues. www.cdph.ca.gov/Pages/NR14-060.aspx. June 2014 (Accessed 24 July 2014)
11. Snyder J., Fisher D.: Pertussis in childhood. Pediatr. Rev., 2012; 33: 412–420
12. CDC. Noninfluenza vaccination coverage among adults – United States, 2012. MMWR, 2014; 63: 95–102
13. CDC. National Notifiable Diseases Surveillance System. Pertussis case definition. www.cdc.gov January 2014 (Accessed 24 July 2014)
14. Tartof S.Y., Lewis M., Kenyon C., et al.: Waning immunity to pertussis following 5 doses of DTaP. Pediatrics, 2013; 131: e1047–e1052
15. Cherry J.D.: Why do pertussis vaccines fail? Pediatrics, 2012; 129: 968–970
16. Liko J., Robison S.G., Cieslak P.R.: Priming with whole-cell versus acellular pertussis vaccine. N. Engl. J. Med., 2013; 368: 581–582
* Analiza przypadków krztuśca w stanie Oregon w latach 1997–1999. Wykazano rzadsze zachorowania u osób, u których szczepienie rozpoczęto szczepionką całokomórkową, w porównaniu z osobami, u których cykl szczepienia rozpoczęto od podania preparatu bezkomórkowego.
17. Sheridan S.L., Ware R.S., Grimwood K., Lambert S.B.: Number and order of whole cell pertussis vaccines in infancy and disease protection. JAMA, 2012; 308: 454–456
18. Glanz J.M., McClure D.L., Magid D.J., et al.: Parental refusal of pertussis vaccination is associated with an increased risk of pertussis infection in children. Pediatrics, 2009; 123: 1446–1451
19. CDC. Notes from the field: Outbreak of pertussis in a school and religious community averse to health care and vaccinations – Columbia County, Florida, 2013. MMWR, 2014; 63: 655
20. Lam C., Octavia S., Ricafort L., et al.: Rapid increase in pertactin-deficient Bordetella pertussis isolates, Australia. Emerg. Infect. Dis., 2014; 20: 626–633
21. Schmidtke A.J., Boney K.O., Martin S.W., et al.: Population diversity among Bordetella pertussis isolates, United States, 1935–2009. Emerg. Infect. Dis., 2012; 18: 1248–1255
22. Storsaeter J., Hallander H.O., Gustafsson L., Olin P.: Levels of anti-pertussis antibodies related to protection after household exposure to Bordetella pertussis. Vaccine, 1998; 16: 1907–1916
23. Cherry J.D., Gornbein J., Heininger U., Stehr K.: A search for serologic correlates of immunity to Bordetella pertussis cough illnesses. Vaccine, 1998; 16: 1901–1906
24. Pawloski L.C., Queenan A.M., Cassiday P.K., et al.: Prevalence and molecular characterization of pertactin-deficient Bordetella pertussis in the United States. Clin. Vaccine Immunol., 2014; 21: 119–125
* W badaniu oceniono szczepy B. pertussis wyhodowane w Stanach Zjednoczonych w różnym czasie. Celem badania było określenie częstości występowania i rozkładu szczepów ze zmniejszoną ekspresją pertaktyny oraz różnych mutacji pałeczki krztuśca.
25. CDC. Pertussis: summary of vaccine recommendations. www.cdc.gov/vaccines/ vpd-vac/pertussis/recs-summary.htm. August 2013 [Accessed 24 July 2014]
26. Hardy-Fairbanks A.J., Pan S.J., Decker M.D., et al.: Immune responses in infants whose mothers received Tdap vaccine during pregnancy. Pediatr. Infect. Dis. J., 2013; 32: 1257–1260
** Badanie kohortowe oceniające wpływ szczepień dTpa kobiet ciężarnych na odporność matki i dziecka na krztusiec, a także zmian stężeń przeciwciał (u dziecka – przyp. red.) w odpowiedzi na szczepienie pierwotne i uzupełniające.
27. Heininger U., Riffelmann M., Bar G., et al.: The protective role of maternally derived antibodies against Bordetella pertussis in young infants. Pediatr. Infect. Dis. J., 2013; 32: 695–698
28. Amirthalingam G., Andrews N., Campbell H., et al.: Effectiveness of maternal pertussis vaccination in England: an observational study. Lancet, 2014. doi:10.1016/ S0140-6736(14)60 686–3 (Epub ahead of print)
29. CDC. Updated recommendations for use of tetanus toxoid, reduced diphtheria toxoid and acellular pertussis vaccine (Tdap) in pregnant women from the Advisory Committee on Immunization Practices, 2012. MMWR, 2013; 62: 131–135
30. Munoz F.M., Bond N.H., Maccato M., et al.: Safety and immunogenicity of tetanus diphtheria and acellular pertussis (Tdap) immunization during pregnancy in mothers and infants. JAMA, 2014; 311: 1760–1769
31. ACOG Committee Opinion No. 566: update on immunization and pregnancy: tetanus, diphtheria, and pertussis vaccination. Obstet. Gynecol., 2013; 121: 1411–1414
32. Meade B.D., Plotkin S.A., Locht C.: Possible options for new pertussis vaccines. J. Infect. Dis., 2014; 209 (suppl. 1): S24–S27
* W artykule omówiono możliwości zastosowania nowych szczepionek przeciwko krztuścowi oraz związane z tym wyzwania.
33. Cherry J.D.: Pertussis: challenges today and for the future. PLoS Pathog., 2013; 9: e1 003 418
Komentarz I
dr n. med. Iwona Paradowska-Stankiewicz
Konsultant krajowy w dziedzinie epidemiologii, Zakład Epidemiologii,
Narodowy Instytut Zdrowia Publicznego–Państwowy Zakład Higieny w Warszawie
Sytuacja epidemiologiczna krztuśca w Polsce uległa istotnym zmianom w ciągu ostatnich lat. Obserwujemy przesunięcie zachorowań z populacji najmłodszych dzieci na młodzież i dorosłych. Dane z 2012 roku wskazują na epidemiczne zwiększenie liczby zachorowań na krztusiec. Zarejestrowano 4684 przypadki krztuśca, tj. o 181% więcej niż w 2011 roku oraz o 96–136% więcej niż w latach 2007–2009. W Polsce zapadalność w 2012 roku wyniosła 12,2/100 000 mieszkańców i w porównaniu z poprzednim rokiem (4,3/100 000) była około 3-krotnie większa. Największy odsetek zachorowań, odpowiednio około 22,9% i 54,2% ogółu przypadków, stwierdzono u osób w wieku 10–14 lat i >15. roku życia. Zapadalność w tych grupach wiekowych wyniosła odpowiednio: 56,5 oraz 7,8/100 000. Co piąte zachorowanie odnotowano łącznie u dzieci w wieku 0–4 i 5–9 lat. Zapadalność w tych grupach wyniosła odpowiednio: 34,5 i 19,4/100 000.
Chciałabym zwrócić uwagę Czytelników na omówiony w artykule problem uchylania się od szczepień oraz czułość systemu nadzoru epidemiologicznego krztuśca, ale w odniesieniu do polskich danych. Według danych z nadzoru nad realizacją szczepień ochronnych, z roku na rok zwiększa się liczba osób uchylających się od szczepień. W trzech kwartałach 2014 roku wyniosła ona 10 000 (!) osób, co jest rekordową liczbą w porównaniu z poprzednimi latami. Można sądzić, że najczęściej rodzice rezygnują ze szczepień MMR i DTP. Mimo to stan zaszczepienia przeciwko krztuścowi w naszym kraju utrzymuje się na wysokim poziomie i wynosi >95%, co nadal zapewnia ochronę populacyjną.
W Polsce nadzór epidemiologiczny krztuśca ma charakter bierny. Wyniki pogłębionego badania epidemiologicznego krztuśca EpiPert, prowadzonego w latach 2009–2011 przez Zakład Epidemiologii NIZP-PZH, wskazują, że faktyczna liczba zachorowań na krztusiec może być 70 razy większa. Szczególnie widoczne było to u starszych osób, gdzie proporcja pomiędzy zgłaszalnością a realnie występującymi przypadkami krztuśca wynosiła 1:320.
Każde zgłoszone do nadzoru podejrzenie lub zachorowanie na krztusiec podlega klasyfikacji na podstawie definicji przypadku ustalonej przez Zakład Epidemiologii NIZP-PZH. W kontekście tej definicji z 2012 roku, kryteria kliniczne rozpoznania krztuśca spełnia każda osoba, u której kaszel utrzymuje się co najmniej od 2 tygodni oraz występuje co najmniej jeden z takich objawów, jak: napady kaszlu, napady bezdechu po kaszlu lub wymioty bezpośrednio po kaszlu, a także każda osoba, u której lekarz rozpoznał krztusiec, oraz każde niemowlę z napadami bezdechu. Kryteria laboratoryjne obejmują co najmniej jeden z trzech elementów: izolację B. pertussis lub wykrycie kwasu nukleinowego B. pertussis w materiale klinicznym, lub znamienne zwiększenie się miana swoistych przeciwciał przeciwko B. pertussis. Kryterium epidemiologiczne stanowi natomiast przeniesienie zakażenia z człowieka na człowieka. Opierając się na kryteriach klinicznych, laboratoryjnych i epidemiologicznych, ustalono następującą klasyfikację: przypadek możliwy (osoba spełniająca kryteria kliniczne), przypadek prawdopodobny (osoba spełniająca kryteria kliniczne i epidemiologiczne), przypadek potwierdzony (osoba spełniająca kryteria kliniczne i laboratoryjne). Przytoczona powyżej polska definicja różni się od definicji krztuśca obowiązującej w Stanach Zjednoczonych, na którą powołują się autorzy publikacji. Według amerykańskiej definicji, kwalifikacja opiera się na wyróżnieniu przypadków prawdopodobnych oraz potwierdzonych, kryteria laborato ryjne obejmują izolację lub PCR, a dominujący objaw kliniczny w przebiegu krztuśca – kaszel – obejmuje dwie kategorie: kaszel przewlekły trwający ponad 2 tygodnie i kaszel ostry, niezależnie od czasu trwania. Wymienione kategorie kaszlu są uzupełniane określonymi kryteriami klinicznymi, laboratoryjnymi i epidemiologicznymi, które pozwalają zakwalifikować dany przypadek jako prawdopodobny lub potwierdzony.
W podsumowaniu należy podkreślić, że mimo dość obszernej wiedzy na temat przyczyn zwiększania się liczby zachorowań na krztusiec na świecie, nadal jedyną i najlepszą metodą zapobiegania krztuścowi pozostaje utrzymanie szczepień, uwzględniając modyfikacje w zakresie rodzaju stosowanych szczepionek i/lub odstępów pomiędzy poszczególnymi dawkami. Następnym krokiem będzie wprowadzenie nowej szczepionki, ale na to jeszcze musimy poczekać.
Piśmiennictwo do komentarza:
1. www.pzh.gov.pl/oldpage/epimeld/index_p.htmlKomentarz II
dr hab. n. med. Anna Lutyńska, prof. nadzw.
Narodowy Instytut Zdrowia Publicznego–Państwowy Zakład Higieny w Warszawie, członek grupy EUpert
W komentowanym artykule omówiono aktualną sytuację epidemiologiczną krztuśca w Stanach Zjednoczonych, możliwe przyczyny pogorszenia się wskaźników epidemiologicznych w odniesieniu do stosowanych schematów szczepień oraz potrzeby opracowania strategii zapobiegania takiej sytuacji. W Stanach Zjednoczonych, podobnie jak w Europie, liczba zachorowań na krztusiec nieprzerwanie zwiększa się odpowiednio od połowy lat 80. i 90. XX w. Przyczyny tego zjawiska w wielu krajach wiążą się z poprawą diagnostyki i nadzoru epidemiologicznego, zanikaniem odpowiedzi poszczepiennej wraz z upływem czasu od podania ostatniej dawki szczepionki, krótszym czasem utrzymywania się odpowiedzi ochronnej po szczepieniu szczepionką bezkomórkową (aP), w porównaniu ze szczepionką całokomórkową (wP), a także adaptacją szczepów B. pertussis krążących w populacji. Ostatnio potwierdzono, że za zmniejszenie wyszczepialności dzieci w pewnych rejonach Stanów Zjednoczonych odpowiedzialne są kampanie ruchów antyszczepionkowych. Wprowadzenie szczepionek aP w miejsce wP mogło także wpłynąć na ukierunkowaną i ułatwioną adaptację szczepów B. pertussis do działania odpowiedzi immunologicznej indukowanej zaledwie kilkoma antygenami. Niewątpliwie decyzja o wycofaniu wP i wprowadzeniu aP, abstrahując od jej zasadności związanej z mniejszą reaktogennością preparatów aP, wpłynęła niekorzystnie na poziom krążenia drobnoustroju. Wiązało się to z nasileniem zachorowań wśród starszych dzieci, młodzieży i dorosłych, a w efekcie również wśród niemowląt i noworodków. Konsekwencją tego faktu były zgony z powodu krztuśca wśród niemowląt, których nie rejestrowano przez wiele lat.
W grudniu 2014 roku na łamach „European Journal of Clinical Microbiology & Infectious Diseases” M. van Gent i wsp. opublikowali wyniki analizy szczepów pochodzących z obszaru 13 państw Europy wyizolowanych od chorych na krztusiec w latach 1998–2012. Analizę wykonano na poziomie genomu oraz alleli genów kodujących 3 istotne czynniki zjadliwości wchodzące w skład obecnie stosowanych szczepionek aP oraz promotora toksyny krztuścowej ptxP. Autorzy wskazują, że szczepy obecnie krążące w populacji europejskiej (poza Polską) zmieniły się w sposób ukierunkowany i jednolity. Struktura szczepów izolowanych w Polsce jest odmienna, ponieważ szczepy o typie promotora ptxP3 (o większej ekspresji toksyny krztuścowej) nadal krążą w naszym kraju wyjątkowo rzadko. Ponadto częstość występowania alleli genów prn2 oraz fim2-2 jest w Polsce odpowiednio mniejsza oraz większa niż w innych krajach, a dodatkowo jak na razie nie zidentyfikowano szczepów zmutowanych niewytwarzających pertaktyny. Te fakty potwierdzają, że ewolucja szczepów krążących w Polsce zachodzi w wolniejszym tempie, co może być wynikiem nieprzerwanego stosowania szczepionki wP u dzieci w pierwszych 2 latach życia. To wolniejsze tempo i większa różnorodność szczepów B. pertussis może być także wynikiem dokonanej w przeszłości zmiany szczepów szczepionkowych. A zatem oceniając sytuację zachorowań na krztusiec w Polsce, należy ją uznać za bardziej stabilną niż w Europie czy w Stanach Zjednoczonych. Jest to zbieżne z danymi epidemiologicznymi. Nawet jeżeli obserwujemy zwiększenie liczby zachorowań w starszych grupach wiekowych, nie obserwujemy zgonów wśród najmłodszych. Jak dotąd nie wykryliśmy także szczepów o potencjale escape mutants, tj. niewytwarzających pertaktyny, które są częste w Stanach Zjednoczonych, we Francji i Finlandii. We Francji wykryto także szczepy niewytwarzające toksyny krztuścowej.
Stany Zjednoczone, podobnie jak inne państwa europejskie, w których odnotowano zgony dzieci w 1. roku życia z powodu krztuśca, są w szczególnie trudnej sytuacji. Kampanie promujące szczepienia, w tym wśród członków rodzin spodziewających się dziecka, nie przyniosły wymiernego i oczekiwanego efektu ani w Stanach Zjednoczonych, ani we Francji. Aktualnie w Stanach Zjednoczonych wprowadzono zoptymalizowaną kliniczną definicję krztuśca u niemowląt, u których objawy często są nietypowe, aby dzięki temu móc rozpocząć leczenie bez opóźnień. Dodatkowo prowadzone są także badania, które mają pomóc w precyzyjnej identyfikacji grup wiekowych najbardziej narażonych na zachorowanie i w związku z tym wymagających rozszerzania schematu
szczepień o kolejne dawki przypominające szczepionki. Oczekuje się, że skutecznym rozwiązaniem mogłyby być zmodyfikowane szczepionki wP lub zmodyfikowane, lub nowo opracowane szczepionki aP/ap. Ekspert w dziedzinie krztuśca, prof. James D. Cherry (University of California), nadmienił jednak, że jeżeli sytuacja będzie się dramatycznie pogarszać i nie uda się opracować skuteczniejszej szczepionki, być może Stany Zjednoczone staną przed koniecznością podjęcia decyzji o powrocie do szczepień wP.
Piśmiennictwo do komentarza:
1. van Gent M., Heuvelman C.J., van der Heide H.G. i wsp.: Analysis of Bordetella pertussis clinical isolates circulating in European countries during the period 1998–2012. Eur. J. Clin. Microbiol. Infect. Dis., 2014 Dec 202. Brody J.E.: Pertussis: a stubborn and stealthy illness. query.nytimes.com (cyt. 17.02.2015)
Komentarz III
dr hab. n. med. Leszek Szenborn, prof. nadzw.
Klinika Pediatrii i Chorób Infekcyjnych Uniwersytetu Medycznego
we Wrocławiu
Zwiększenie liczby zachorowań na krztusiec po kilkudziesięciu latach prowadzenia szczepień intryguje wszystkich co najmniej od 20 lat. Przyczyny tego zjawiska są różne i zostały dokładnie omówione w komentowanym artykule. Z biegiem lat wiemy coraz więcej o tym zjawisku, ale według mnie ciągle nie wszystko. W związku z coraz częstszymi, nieuzasadnionymi wątpliwościami odnośnie do stosowania szczepień, sprawiedliwa ocena efektywności programów szczepień przeciwko krztuścowi jest szczególnie istotna. Musimy nadal prowadzić szczepienia, pomimo niedostatecznej odporności poszczepiennej i kontroli tej choroby. Polskie doświadczenia wskazują na dobrą efektywność szczepień. Niestety obecnie lekarze coraz częściej o niej zapominają. W latach 1951, 1955 i 1964 w Polsce zarejestrowano odpowiednio 23 942, 64 343 i 29 391 zachorowań oraz 1377, 967 i 134 zgonów. Od 1974 roku nie zarejestrowano żadnego zgonu, a w ciągu ostatnich 2 lat (2013 i 2014 r.) odnotowano odpowiednio 2183 i 2098 zachorowań. Oczywiście zachorowań jest wielokrotnie więcej (p. wyżej – przyp. red.), a liczba zgonów, w epoce „zapominania o krztuścu”, pozostaje prawdopodobnie także niedoszacowana (nietypowy przebieg <3. mż.). Bardzo często konsultuję dzieci z przewlekłym kaszlem, które zgłaszają się do mnie z powodu podejrzenia zakażenia chlamydiami (ze względu na wyniki badań dodatkowych), a bardzo rzadko z podejrzeniem krztuśca (prawie nigdy nie przeprowadzano wcześniej badań w kierunku tej choroby). Dane przedstawione w artykule wskazują, że w najbliższej przyszłości sytuacja epidemiologiczna może się pogorszyć także w Polsce. Niepokoi zwłaszcza struktura wiekowa zachorowań, tj. duża zapadalność u niemowląt <6. miesiąca życia oraz zgony w tej niezaszczepionej lub niepełnie zaszczepionej populacji. W tym kontekście bardzo martwi niepowodzenie dotychczas zalecanej strategii kokonowej (bez ponoszenia kosztów szczepionki jak w Polsce) z zaledwie 14,2% odsetkiem dorosłych Amerykanów zaszczepionych dTpa. Mam nadzieję, że szansą na zwiększenie wyszczepialności dTpa u dorosłych, które przełoży się na zmniejszenie zachorowań wśród niemowląt <3. miesiąca życia, będą promowane w Stanach Zjednoczonych szczepienia ciężarnych. Przy tej okazji warto zwrócić także uwagę na bezpieczeństwo powtarzania dawek szczepionki dTpa w krótkich odstępach, o czym wspomnieli także autorzy artykułu, a co ma istotne znaczenie dla współczesnych strategii zapobiegania, tj. ile razy i w jakich odstępach można podać dawkę przypominającą. Dotychczasowe obawy lekarzy wynikają z doświadczeń ze zbyt częstym podawaniem szczepionki przeciwtężcowej, co w świetle najnowszych badań jest nieuzasadnione. Warto także poruszyć temat roli pracowników placówek opieki zdrowotnej. Mimo intensywnych kampanii i wprowadzenia zaleceń, w Polsce przeciwko grypie szczepi się niewielki odsetek osób z tej grupy, nie mają oni także świadomości o występowaniu zachorowań na krztusiec u osób zaszczepionych i możliwości stosowania skutecznej profilaktyki za pomocą preparatów typu dTpa. Sytuacja mogłaby się zmienić po wprowadzeniu refundacji szczepień, w tym u pracowników placówek opieki zdrowotnej.
Zasadniczym celem zapobiegania krztuścowi jest ochrona najmłodszych niemowląt, dla których ta choroba jest najbardziej niebezpieczna. W tej grupie wiekowej badania wskazują na dobrą skuteczność i bezpieczeństwo szczepionek bezkomórkowych. Wiemy także, że aktualnie jedynym sposobem ograniczenia zachorowań na krztusiec będzie rozpowszechnienie szczepień w populacji >6. roku życia oraz podawanie dawek przypominających szczepionki dorosłym. Chociaż preparaty całokomórkowe skuteczniej zapobiegają zachorowaniom na krztusiec niż szczepionki bezkomórkowe, nie należy się spodziewać powrotu do „starych” szczepionek ze względu na współcześnie niezadawalający profil ich bezpieczeństwa u dzieci oraz przeciwwskazania do ich stosowania u młodzieży i dorosłych.
Piśmiennictwo do komentarza:
1. www.pzh.gov.pl/oldpage/epimeld/index_p.html2. Centers for Disease Control and Prevention; American Academy of Pediatrics Committee on Infectious Diseases: Additional recommendations for use of tetanus toxoid, reduced-content diphtheria toxoid, and acellular pertussis vaccine (Tdap). Pediatrics, 2011; 128: 809–812
3. Ślusarczyk J., Dudziak M., Flisiak R. i wsp.: Wskazania i zasady stosowania skojarzonych szczepionek przeciwko krztuścowi (dTpa) u dzieci starszych, młodzieży i dorosłych. Zalecenia polskich ekspertów. Med. Prakt. Pediatr. WS 1/2010: 8–44















