Prof. dr. hab. n. med. Janusz Marcinkiewicz jest immunologiem, z wykształcenia lekarzem, kierownikiem Katedry Immunologii Collegium Medicum Uniwersytetu Jagiellońskiego. Prezes Polskiego Towarzystwa Immunologii Doświadczalnej i Klinicznej.
Rodzice często są pełni obaw wobec liczby szczepień, które musi przyjąć ich dziecko. Jak lekarz może je rozwiać?
Przede wszystkim musimy wytłumaczyć rodzicom, że przed chorobotwórczymi drobnoustrojami chroni nas skutecznie układ immunologiczny (odpornościowy), ale tylko wtedy, gdy nabył tę właściwość poprzez wcześniejszy kontakt z danym zarazkiem. Powinniśmy jasno wytłumaczyć, dlaczego szczepienia są najlepszą drogą do nabycia odporności na infekcje bakteryjne i wirusowe, a szczepionka jest preparatem biologicznym zawierającym unieczynniony lub znacznie osłabiony wirus, bakterię lub ich istotne fragmenty. Przypomnieć, że to właśnie dzięki wprowadzeniu szczepień ochronnych w drugiej połowie XX wieku udało się wyeliminować takie groźne choroby, jak ospa, błonica, odra i polio. Rodzice często myślą i obawiają się, że lekarze chcą szczepić dzieci przeciw wszelkim istniejącym chorobom. Należy zatem wyjaśnić, że obecny program obowiązkowych i zalecanych szczepień ochronnych jest wynikiem wieloletnich badań naukowych i dotyczy tylko tych istotniejszych chorób zakaźnych, charakteryzujących się ciężkim przebiegiem lub dużym ryzykiem powikłań, na które – dzięki nabytej po szczepieniu odporności – nie zachorujemy ciężko ponownie. Warto również uświadomić, że szczepienia są formą profilaktyki zdrowotnej, czyli zachowania dobrego zdrowia, a antybiotyki jedynie próbą leczenia, czyli już naprawiania szkód wywołanych chorobą, co więcej, w przypadku zakażeń wirusowych – próbą nieskuteczną.
Jak wyjaśnić nabywanie odporności przez układ odpornościowy?
Układ odpornościowy można porównać do przemysłu zbrojeniowego. Ponieważ nie wiadomo, co nas zaatakuje, mamy przygotowane tysiące różnych matryc (limfocytów, komórek układu immunologicznego) zdolnych do wyprodukowania różnych nabojów (przeciwciał) dopasowanych do określonego przeciwnika (zarazka). W ciągu życia wykorzystamy z tego arsenału maksymalnie tylko 1%. Dziecko rodzi się ze wszystkimi rodzajami matryc, czyli limfocytów. Są one nietrwałe, krótko żyjące, ale uzupełniane w ciągu całego życia przez szpik kostny.
Żeby organizm był zabezpieczony przed infekcją, musi jednak dojść do kontaktu z danym drobnoustrojem, np. gronkowcem. Jeśli do tego nie dojdzie, matryca dla gronkowca zaniknie jako niepotrzebna. Natomiast w przeciwnym wypadku matryca (tzn. limfocyty rozpoznające gronkowce) się powieli. Dzięki temu po kontakcie z bakterią organizm dysponuje ogromną liczbą tzw. limfocytów pamięci immunologicznej. I jeśli z gronkowcem spotka się ponownie, to ilość wyprodukowanych przez te limfocyty naboi (przeciwciał) wystarczy mu do obrony, ale co równie ważne – ta produkcja zostanie bardzo szybko uruchomiona. Edukacja układu odpornościowego polega więc na kontakcie ze światem zewnętrznym. Układ immunologiczny noworodka i rocznego dziecka, które by trzymano w idealnie sterylnych warunkach, znajduje się w tym samym punkcie rozwoju, to znaczy bez limfocytów pamięci i bez własnych przeciwciał chroniących przed zakażeniem.
Dla naszego bezpieczeństwa kluczowe jest, abyśmy byli odporni na zakażenia bakteryjne i wirusowe, co zapewnia nabycie wielu limfocytów pamięci. Pytanie – jak je nabyć? Można na dwa sposoby – zachorować lub się zaszczepić, czyli przyjąć bakterię, wirusa czy toksynę w wersji spreparowanej, niechorobotwórczej.
I tu lekarz spotka się z innym częstym pytaniem – po co się szczepić, skoro można „przechorować” i nabyć odporność w sposób naturalny, „ekologiczny”?
Jak to więc – boimy się szczepionki, a nie boimy się dzikiego wirusa, który może spowodować ciężkie zachorowanie, powikłania, a nawet śmierć? W przypadku niektórych chorób czekanie na działanie natury wiąże się z ogromnym ryzykiem. Czy na pewno chcemy, żeby dziecko przechodziło przez zapalenie opon mózgowo-rdzeniowych, mózgu lub błonicę? Dziecko, które przejdzie polio, nabędzie odporność, ale może zostać kaleką do końca życia. Tymczasem ten sam poziom odporności można uzyskać w sposób kontrolowany.
Wybór szczepionki jako drogi zabezpieczania przed chorobą jest słuszny z wielu względów. Przeciwciała można porównać do naboi, które precyzyjnie trafiają przeciwnika (bakterię lub wirusa), ale w różne elementy ich struktury. Każdy drobnoustrój ma swoją „piętę achillesową”. Najlepiej więc dysponować nabojami celowanymi – takimi przeciwciałami, które są najskuteczniejsze, na przykład likwidując toksynę produkowaną przez bakterię, albo w przypadku wirusów, blokując białko odpowiedzialne za jego przyczepianie się do naszych komórek. Efekt taki zapewnia odpowiednio spreparowana szczepionka, która zawiera tylko istotne fragmenty wirusa lub bakterii, lub same toksoidy.
Kontakt z tak złożoną strukturą antygenową jak bakteria sprawia, że układ immunologiczny zareaguje produkcją setek przeciwciał, zarówno istotnych, jak i nieistotnych w jej eliminacji. Ponadto, w niektórych przypadkach zakażeń bakteryjnych nie dochodzi do naturalnej produkcji przeciwciał przeciwko toksynom bakteryjnym. Na przykład zachorowanie na tężec i przeżycie nie gwarantuje powstania limfocytów pamięci i uzyskania odporności. Natomiast po podaniu skojarzonej szczepionki DTP, zawierającej unieczynnioną toksynę tężcową i błoniczą (toksoidy) oraz fragmenty pałeczki krztuśca, uzyskujemy na każdy komponent szczepionki wysoki poziom odporności. Tak więc to nieprawda, że odporność zawsze będzie silniejsza, jeśli do kontaktu z wirusem, bakterią lub ich toksynami dojdzie w sposób naturalny, bardzo przecież ryzykowny.
Kolejnym argumentem za szczepieniami jest to, że ich droga podania pozwala uniknąć niekorzystnego dla układu immunologicznego ryzyka zakażenia przez krwioobieg, co ma miejsce w przypadku naturalnej infekcji.
Warto wspomnieć, że dzięki szczepieniom możemy uzyskać specjalny rodzaj przeciwciał klasy IgA. Część tych immunoglobulin (przeciwciał) przedostaje się przez błonę śluzową. Dzięki temu bakterie lub wirusy zostają zablokowane jeszcze przed kontaktem z naszym organizmem. Układ immunologiczny niejako wydostaje się poza organizm.
Rodzice mogą też powiedzieć, że po szczepieniu układ immunologiczny jest „zajęty” i dziecko jest bardziej narażone na inne infekcje. A skoro – jak Pan powiedział – dziecko po urodzeniu styka się z całą masą drobnoustrojów, to po co dokładać mu ich jeszcze więcej?
Małe dziecko może przeżyć pierwsze miesiące życia bez infekcji tylko dlatego, że otrzymuje od matki przeciwciała, które przechodzą przez łożysko. Przeciwciała te są skierowane przeciwko drobnoustrojom, z którymi się zetknęła matka. Innymi słowy – noworodek jest uodporniony na te choroby, na które w danej chwili jest odporna matka. Dziecko otrzymuje amunicję, ale o określonej dacie ważności. Na kilka miesięcy, ale w indywidualnych przypadkach trudno precyzyjnie określić, jak długi jest ten czas, bo to zależy także od wielu innych czynników. Kilka pierwszych miesięcy życia, kiedy zazwyczaj funkcjonuje parasol immunologiczny od matki, stanowi najlepszy czas do budowania własnej odporności dzięki szczepieniom.
Wraca jednak pytanie o możliwość przeciążenia układu odpornościowego.
Program szczepień ochronnych (PSO) układa się w ten sposób, aby odporność – jedną po drugiej – spokojnie nabywać w okresie, kiedy nam nic nie zagraża. Aktualny PSO, jeśli go porównamy z tym sprzed 30 lat, jest bogatszy zarówno pod względem ilościowym, jak i jakościowym. Dzięki coraz lepszej technologii i coraz szerszej wiedzy uzyskujemy szczepionki o mniejszym zróżnicowaniu w porównaniu z bakterią czy wirusem dzikim. Podajemy, jak wspomniałem, wyizolowane fragmenty. Więc to nieprawda, że kiedy zwiększamy liczbę szczepień, zmuszamy układ immunologiczny do większej pracy. Mało tego – układ sprostałby nawet o wiele większemu obciążeniu, ale dzięki nowoczesnym preparatom nie jest to konieczne. Przeciążenie nie jest możliwe w żadnym przypadku.
Czy możemy oszacować, jaką część układu immunologicznego angażuje podanie szczepionki?
Układ immunologiczny posiada miliony różnych limfocytów, a więc może zareagować na miliony antygenów w tym samym czasie. My podajemy ich 100 czy 200. To nie stanowi nawet promila jego możliwości. Rodziców można uspokoić, że szczepionka angażuje tylko jego maleńki fragment. Problem obciążenia układu immunologicznego szczepionką lub dzikim drobnoustrojem nie istnieje. Przecież od momentu urodzenia przez całe życie układ immunologiczny reaguje na kontakt z tysiącami bakterii zasiedlającymi przewód pokarmowy i skórę.
Zaleciłby Pan pacjentom szczepionkę wysoce skojarzoną, 5- lub 6-składnikową?
Tak, a rzecz jest nie tylko w ograniczonej liczbie wkłuć. Z własnych doświadczeń immunologicznych wiem, że kiedy chcę u zwierzęcia wywołać odpowiedź immunologiczną na trzy różne antygeny, to najlepiej podać je naraz. Wtedy na każdy z nich otrzymuję doskonałą odpowiedź, czyli wysoki poziom przeciwciał w surowicy zwierzęcia. Natomiast gdyby te antygeny podawać co drugi dzień, to na te późniejsze odpowiedź będzie słabsza. To dlatego w PSO przewidziano odpowiednie odstępy między szczepieniami. Wynika to także z badań klinicznych z udziałem ludzi.
Lekarze nieraz muszą odpowiadać na pytania dotyczące niepożądanych odczynów poszczepiennych. Jak ten problem wygląda z perspektywy immunologa?
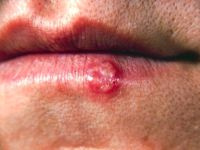
To zrozumiałe, że nikt nie chce, aby po szczepieniu wystąpiło zaczerwienienie, obrzęk, ból – powszechne objawy miejscowego odczynu zapalnego. Te niepożądane i niepokojące objawy dla dziecka i matki są z punktu widzenia funkcjonowania układu immunologicznego zjawiskiem prawidłowym, świadczącym o tym, że w miejscu podania szczepionki pojawiły się komórki układu immunologicznego konieczne do kontaktu z elementami szczepionki i do prawidłowego, skutecznego nabycia odporności. Oczywiście trzeba kontrolować, czy odczyn miejscowy nie jest nadmierny i ewentualnie łagodzić nieprzyjemne objawy.
A kiedy wystąpi gorączka?
O ile nie mówimy o bardzo wysokiej gorączce, to mamy do czynienia z normalnym działaniem tzw. naturalnej odporności. W podwyższonej temperaturze drobnoustroje wolniej się dzielą, ich procesy życiowe są osłabione. To też dowód na to, że układ immunologiczny zareagował na szczepionkę skutecznie, choć z drugiej strony, jeśli gorączka nie wystąpi po szczepieniu, to nie znaczy, że nie doszło do adekwatnej odpowiedzi.
Niektóre niepożądane odczyny, czasem przykre dla pacjenta, to nie efekt błędnego działania układu immunologicznego czy sygnał, że się dzieje coś złego. To element odpowiedzi immunologicznej, która ma nas doprowadzić do odporności. Kiedy organizm dziecka rzeczywiście zetknie się z niebezpieczeństwem, nie będzie już nawet wysokiej gorączki, ponieważ przeciwciała zablokują bakterię lub wirusa zaraz na początku zakażenia.
Należy pamiętać, że po podaniu niektórych szczepionek u pojedynczych osób mogą wystąpić poważniejsze odczyny niepożądane, zwłaszcza jeżeli popełni się błąd przy kwalifikacji do szczepienia. Jednak ryzyko wynikające z rezygnacji ze szczepienia i ryzyko wystąpienia objawów niepożądanych w przypadku aktualnie stosowanych szczepionek są nieporównywalne.
A dlaczego niektóre zaszczepione dzieci wkrótce potem zapadają na jakąś inną chorobę?
Nieprawdą jest, że po szczepieniach zwiększa się liczba chorób alergicznych i autoimmunizacyjnych. Nie wspominam już nawet o mitach łączących szczepienia z występowaniem autyzmu. Oczywiście dziecko może być uczulone na składniki szczepionki, tak jak są osoby uczulone na penicylinę czy inne antybiotyki, ale stosowanie penicyliny nie zwiększa zapadalności na alergie u osób zdrowych. Nie ma też żadnego związku przyczynowego pomiędzy szczepieniem a zachorowaniem wkrótce po nim na inną chorobę infekcyjną. W takich przypadkach istnieje tylko związek czasowy. Dlaczego ośmielam się tak twierdzić? Aktualnie w krajach rozwiniętych szczepieniom obowiązkowym podlega około 90% dzieci. Jest oczywiste, że w krótkim czasie po szczepieniu część z nich może na coś zachorować, ale to nie znaczy, że przyczyną choroby była szczepionka. Takie zachorowania zdarzają się przecież także bez związku ze szczepieniem. W takiej codziennej, pobieżnej obserwacji nie mamy grupy kontrolnej, więc nie wiemy, co by się zdarzyło z tymi dziećmi, gdyby ich nie zaszczepiono. W dotychczas przeprowadzonych obiektywnych badaniach naukowych nie wykazano, aby w niedługim okresie po szczepieniu zwiększała się podatność na inne poważne zakażenia.
Aby nie było wątpliwości, a szczepienie było optymalnie skuteczne, zasadniczo do szczepienia należy kwalifikować tylko zdrowe dzieci, choć sam katar lub banalne przeziębienie nie jest bezwzględnym przeciwwskazaniem. Wskazaniem do przesunięcia szczepienia jest natomiast ciężka choroba lub podejrzenie, że może się ona rozwinąć. Nie chodzi jednak w tym przypadku o to, że szczepienie pogorszy przebieg infekcji, „zajmując dodatkową pracą” układ immunologiczny, bo to jest niemożliwe, tylko o troskę o skuteczność szczepienia, która podczas cięższej choroby infekcyjnej może być gorsza. I to trzeba rodzicom jasno wytłumaczyć.
Co by się Pana zdaniem stało, gdyby zaniechać powszechnych szczepień?
Dzisiaj nie pamiętamy chorób zakaźnych, które dawniej dziesiątkowały ludzkość, takich jak dżuma czy ospa prawdziwa. Ale jeszcze w drugiej połowie XX wieku powszechnie występowały takie groźne choroby, jak błonica i krztusiec. Zgonów z tego powodu i ciężkich zachorowań wymagających hospitalizacji nie ma już tylko dlatego, że przez drugą połowę wieku szczepiliśmy całe pokolenia. Zaszczepiono ponad 90% populacji. Jeśli ten wskaźnik zmniejszy się, choroby te wrócą. Krztusiec i odra wróciły w tych krajach wysoko rozwiniętych (np. we Francji czy w Wielkiej Brytanii), w których wcześniej wybuchła histeria antyszczepionkowa. Nie powielajmy tego błędu.
Kluczowe znaczenie ma informowanie społeczeństwa i lekarzy, jak niebezpieczna jest rezygnacja ze szczepień. Jeżeli na skutek unikania szczepień odporność zbiorowiskowa zmniejszy się do wartości <90% w skali populacji, to dawne choroby zakaźne powrócą i cofniemy się do lat 50. XX wieku, a wysiłek kilku pokoleń zostanie zaprzepaszczony. Nie chciałbym, aby rozpoczęto taki eksperyment, bo jego tragiczne efekty można z góry przewidzieć – mamy już na to dowody naukowe.
Rozmawiał Maciej Müller