Spis treści
1. Wiadomości podstawowe1.1. Rodzaje immunoprofilaktyki 2. Program szczepień dla dorosłych
2.3. Szczepienia przed podróżą zagraniczną w rejony endemiczne
2.4. Szczepienia chorych z niedoborem odporności
2.5. Szczepienie osób z zaburzeniami krzepnięcia
2.6. Szczepienia a stosowanie leków przeciwdrobnoustrojowych
3. Piśmiennictwo
Wiadomości podstawowe
Rodzaje immunoprofilaktyki
Immunoprofilaktykę chorób infekcyjnych dzieli się na:
1) czynną (szczepienie) – wprowadzenie do ustroju
odpowiedniego antygenu lub antygenów drobnoustroju w celu stymulacji swoistej odpowiedzi immunologicznej
(humoralnej i komórkowej) chroniącej przed zakażeniem
lub zachorowaniem. Na proces czynnego uodpornienia
składa się:
- szczepienie podstawowe – jedna lub kilka dawek podawanych w krótkich odstępach czasu w celu skutecznego wzbudzenia swoistej odporności humoralnej i komórkowej oraz komórek pamięci immunologicznej
- szczepienie przypominające – podanie osobie zaszczepionej podstawowo kolejnej dawki szczepionki w celu szybkiej mobilizacji komórek pamięci immunologicznej i zwiększenia poziomu ochrony (np. stężenia swoistych przeciwciał), w przypadku gdy po szczepieniu podstawowym ulega on z czasem zmniejszeniu, zwiększając ryzyko zakażenia.
2) bierną – podanie pozajelitowo gotowych przeciwciał o działaniu ochronnym
3) czynno-bierną – kombinacja powyższych metod.
Ze względu na czas uodpornienia w stosunku do kontaktu z drobnoustrojem chorobotwórczym wyróżnia się
immunoprofilaktykę:
1) przedekspozycyjną – realizowaną przed kontaktem z drobnoustrojem chorobotwórczym
2) poekspozycyjną – realizowaną po ekspozycji
na zakażenie nieuodpornionych osób, w przypadku
chorób o dłuższym okresie wylęgania (np. wścieklizna, a w wyjątkowych sytuacjach także: tężec, WZW typu B
lub A, odra, ospa wietrzna).
W praktyce są stosowane następujące strategie szczepień:
1) szczepienia indywidualne, w tym szczepienia grup
ryzyka – szczepienie oferuje się osobom, które chcą
zmniejszyć swoje ryzyko zachorowania, w tym osobom z grup o zwiększonym ryzyku zachorowania i/lub
ciężkiego przebiegu oraz wystąpienia powikłań (zdefiniowanym
na podstawie kryteriów epidemiologicznych
[np. wykonywany zawód, przebywanie w rejonie endemicznym
itp.] lub kryteriów medycznych [np. choroby
przewlekłe]). Korzyści ze szczepienia odnoszą głównie
osoby zaszczepione.
2) strategia „kokonu” – szczepione są osoby mające
częsty i bliski kontakt z pacjentem, którego nie można
zaszczepić ze względu na zbyt młody wiek (np. niemowlęta)
lub przeciwwskazania medyczne (np. chorzy z ciężkim
niedoborem odporności komórkowej, pierwotnym
lub nabytym), albo u którego ze względu na stan zdrowia
(podeszły wiek, choroby przewlekłe) skuteczność szczepienia
jest zmniejszona. Celem strategii kokonowej jest
pośrednia ochrona osób z grupy ryzyka, których nie
można szczepić lub które są niedostatecznie chronione
po szczepieniu (np. szczepienie rodziców i rodzeństwa
noworodków i młodych niemowląt, szczepienie personelu
placówek służby zdrowia, szczepienie domowników
chorego w stanie immunosupresji).
3) szczepienia powszechne osób w określonej grupie
lub grupach wieku (najistotniejszych w szerzeniu
się choroby w społeczeństwie) – w wyniku czynnego
uodpornienia dużego odsetka osób w takiej populacji
można znacznie ograniczyć szerzenie się zakażenia
dzięki uzyskaniu tzw. odporności zbiorowiskowej,
chroniącej pośrednio również osoby w innych grupach
wieku, których z powodu przeciwwskazań medycznych
lub innych nie można skutecznie uodpornić szczepieniem
(np. powszechne szczepienia niemowląt i dzieci
przeciwko pneumokokom ograniczające umieralność z powodu inwazyjnej choroby pneumokokowej wśród
osób w podeszłym wieku).
1.2. Szczepionki
1.2.1. Klasyfikacja szczepionek
Szczepionki to preparaty biologiczne służące do czynnej
immunoprofilaktyki zawierające antygeny oraz substancje
pomocnicze. Klasyfikacja zależy od kryterium.
1. Podział szczepionek ze względu na rodzaj antygenu
(tab. 1.):
- tzw. żywe – zawierają żywe, atenuowane (czyli osłabione i pozbawione zjadliwości) drobnoustroje
- tzw. nieżywe – zawierają całe, zabite lub inaktywowane drobnoustroje albo ich oczyszczone fragmenty (wybrane antygeny: białka, wielocukry lub toksoidy).
| Tabela 1. Podział szczepionek na tzw. żywe i nieżywe | ||
|---|---|---|
| Rodzaj drobnoustroju | Szczepionki | |
| żywe | nieżywe | |
| bakterie | gruźlica (BCG) | – błonica – tężec – krztusiec – Haemophilus influenzae typu b – pneumokoki – meningokoki |
| wirusy | – odra – świnka – różyczka – ospa wietrzna – półpasiec – poliomyelitis (doustna; OPV) – grypa (szczepionka donosowa) – żółta gorączka |
– grypa (szczepionka inaktywowana) – WZW typu A – WZW typu B – wścieklizna – poliomyelitis (pozajelitowa; IPV) – wirus brodawczaka ludzkiego (HPV) – odkleszczowe zapalenie mózgu |
2. Podział szczepionek ze względu na liczbę antygenów różnych drobnoustrojów w jednej szczepionce:
- skojarzone – antygeny ≥2 różnych gatunków drobnoustrojów w jednej szczepionce (np. szczepionki skojarzone przeciwko: błonicy, tężcowi i krztuścowi [dTap]; odrze, śwince i różyczce [MMR]). Redukują liczbę wkłuć koniecznych do uodpornienia przeciwko kilku chorobom i upraszczają realizację immunoprofilaktyki.
- monowalentne – antygeny tylko jednego typu serologicznego jednego gatunku drobnoustroju w jednej szczepionce (np. monowalentna szczepionka przeciwko meningokokom grupy C)
- poliwalentne – antygeny więcej niż jednego typu serologicznego tego samego gatunku drobnoustroju (np. 23-walentna szczepionka przeciwko pneumokokom, 2-, 4- lub 9-walentna szczepionka przeciwko HPV, 3- i 4-walentna szczepionka przeciwko grypie, 4-walentne szczepionki przeciwko meningokokom).
3. Podział szczepionek ze względu na regulacje prawne i status szczepienia w polskim Programie Szczepień Ochronnych (PSO) ogłaszanym w trybie rozporządzenia przez Ministra Zdrowia (p. Program szczepień dla dorosłych):
- obowiązkowe (dla dzieci i młodzieży lub osób narażonych w sposób szczególny na zakażenie) – bezpłatnie oferowane w ramach realizacji PSO. Świadczeniodawca posiadający kontrakt z NFZ jest ustawowo zobowiązany (pod rygorem sankcji) do przekazania każdemu pacjentowi spełniającemu kryteria kwalifikacji pełnej informacji o szczepieniu i bezpłatnego wykonania zabiegu.
- zalecane – wymienione w PSO jako wskazane dla szczególnych grup pacjentów. Świadczeniodawca posiadający kontrakt z NFZ jest ustawowo zobowiązany (pod rygorem sankcji) do przekazania każdemu pacjentowi spełniającemu kryteria kwalifikacji pełnej informacji o szczepieniu i bezpłatnego wykonania zabiegu, ale koszt szczepionki pokrywa pacjent.
1.2.2. Skład szczepionek
W skład szczepionek wchodzą:
1) antygeny – stymulują odpowiedź immunologiczną
(p. wyżej)
2) adiuwanty – substancje dodawane do niektórych szczepionek
„nieżywych” (np. przeciwko błonicy, tężcowi i krztuścowi, WZW typu A, odkleszczowemu zapaleniu
mózgu, HPV), przyśpieszające i zwiększające dynamikę
odpowiedzi immunologicznej na podany w szczepionce
antygen. Od ponad 60 lat najczęściej w tym celu wykorzystywane
są związki glinu, a w ostatnim okresie
także nowocześniejsze adiuwanty zawierające substancje
lipidowe, takie jak skwalen (np. w specjalnych
szczepionkach przeciwko grypie sezonowej dla osób w wieku podeszłym lub przeciwko grypie prepandemicznej i pandemicznej) lub monofosforylolipid A (AS04;
np. w szczepionce dwuwalentnej przeciwko HPV).
3) płyn, w którym są zawieszone wszystkie składniki, woda
lub 0,9% roztwór NaCl, mogące zawierać śladowe ilości
substancji stosowanych w procesie produkcji szczepionki,
np. białka jaja kurzego w szczepionkach namnażanych
na zarodkach kurzych (szczepionki przeciwko grypie,
żółtej gorączce, odkleszczowemu zapaleniu mózgu)
4) środki konserwujące, które zapobiegają skażeniu preparatu i namnażaniu się w nim bakterii oraz grzybów
(dodawane w małej ilości niepowodującej toksyczności u ludzi) – m.in. tiomersal (zawiera 50% proporcji wagowej
etylortęci) w stężeniu <0,01% (5–25 µg etylortęci/
dawkę) wchodzący w skład niektórych szczepionek w opakowaniach wielodawkowych (w Polsce jest tylko w skojarzonych, adsorbowanych szczepionkach przeciwko
błonicy i tężcowi oraz błonicy, tężcowi i krztuścowi
[całokomórkowych] produkowanych przez firmę Biomed),
fenol, 2-fenoksyetanol oraz antybiotyki (np. neomycyna w szczepionkach przeciwko odrze, śwince i różyczce,
wściekliźnie, ospie wietrznej, półpaścowi)
5) substancje pomocnicze i stabilizujące – cukry (np. laktoza,
sacharoza), aminokwasy i ich pochodne (glicyna,
glutaminian sodu, kwas glutaminowy) lub białka
(żelatyna [np. w szczepionkach przeciwko odrze, śwince i różyczce, ospie wietrznej, półpaścowi], albumina
ludzka); dodawane w celu złagodzenia wpływu zbyt
niskiej lub wysokiej temperatury na preparat oraz
zapobiegania przyleganiu antygenów do fiolki.
Każdy ze składników szczepionki może być przyczyną
ogólnoustrojowej (rzadko, np. białko jaja kurzego lub
neomycyna) lub miejscowej (częściej, np. tiomersal, glin)
reakcji alergicznej u osoby uczulonej. Korki fiolek lub elementy
ampułkostrzykawek niektórych preparatów (tych
wykonanych z suchej gumy naturalnej) mogą zawierać
lateks niebezpieczny dla osób uczulonych na tę substancję. Guma syntetyczna jest natomiast
całkowicie bezpieczna pod względem alergologicznym.
Lekarz przed podaniem szczepionki powinien dokładnie
się zapoznać z jej składem podanym w ulotce producenta i unikać preparatów zawierających substancje, których
pacjent nie tolerował w przeszłości (bezwzględnie, jeśli
wywołały wstrząs anafilaktyczny [p. Postępowanie]).
1.2.3. Niepożądane odczyny poszczepienne
Niepożądany odczyn poszczepienny (NOP) – każde zaburzenie stanu zdrowia w wyniku szczepienia występujące w ciągu 4 tyg. po podaniu szczepionki (lub dłuższym okresie po szczepieniu przeciwko gruźlicy) wynikające z wady produkcyjnej preparatu lub błędu technicznego podczas szczepienia, albo z indywidualnej reakcji pacjenta na szczepionkę:
- ciężki – zgon lub zagrożenie życia, stan wymagający hospitalizacji lub ją przedłużający, trwały uszczerbek na zdrowiu
- poważny – odczyn o szczególnie dużym nasileniu, ale niewymagający hospitalizacji i niezagrażający życiu (np. rozległy obrzęk w miejscu wstrzyknięcia obejmujący najbliższy staw, gorączka >39,5°C).
W większości niekorzystnych zdarzeń po szczepieniu, czyli podejrzeń NOP, związek jest przypadkowy (zbieżność czasowa), a nie przyczynowo-skutkowy. Każde podejrzenie NOP wymaga obowiązkowego zgłoszenia (p. Postępowanie przed szczepieniem i po szczepieniu).
1.2.4. Przeciwwskazania uniwersalne do szczepień
Przeciwwskazania do podania szczepionek „żywych”
1. Niedobory odporności: wrodzone lub nabyte
(zwłaszcza odporności komórkowej), także powstałe w wyniku radioterapii, chemioterapii i leczenia immunosupresyjnego
(w tym stosowania ogólnie >20 mg/d prednizonu
lub równoważnej dawki innego glikokortykosteroidu [GKS]
przez ≥14 dni – w takich przypadkach można szczepić
po 1 mies. od zakończenia podawania GKS). Szczegółowe
informacje i wyjątki w przypadku nieznacznego niedoboru
odporności – p. Szczepienia chorych z niedoborem odporności. Nie jest przeciwwskazaniem
do szczepienia stosowanie miejscowych preparatów GKS
(na skórę, donosowo lub wziewnie, dostawowo) lub fizjologicznych
dawek substytucyjnych (np. w niedoczynności
kory nadnerczy).
2. Ciąża: nie należy ich stosować u ciężarnych, a także
1–3 mies. przed planowaną ciążą.
3. Zbyt krótki odstęp:
1) od podania innej szczepionki „żywej”– minimalny odstęp
pomiędzy podaniem kolejnych dawek jednej szczepionki
lub różnych szczepionek „żywych” (których nie podano
równocześnie) wynosi 4 tyg. Natomiast podczas jednej
wizyty można podać kilka szczepionek „żywych”,
jeśli jest potrzeba szybkiego uodpornienia lub ryzyko,
że pacjent nie zgłosi się na kolejne wizyty.
2) po szczepieniu przez ≥2 tyg. nie należy podawać preparatów
immunoglobulin i preparatów krwi zawierających
immunoglobuliny, a jeśli były one konieczne, to
należy rozważyć powtórzenie szczepienia po 3–11 mies.
(zależnie od preparatu i dawki – tab. 2.) lub ocenę
stężenia swoistych przeciwciał (dotyczy szczepionek
przeciwko odrze, ospie wietrznej i półpaścowi)
3) szczepienie przeciwko odrze lub ospie wietrznej i półpaścowi
można wykonać 3–11 mies. (zależnie od preparatu i dawki – tab. 2.) po podaniu preparatu
immunoglobulin lub krwi.
| Tabela 2. Zalecane odstępy pomiędzy podaniem niektórych preparatów immunoglobulin lub krwi a szczepieniem przeciwko odrze lub ospie wietrzneja | ||
|---|---|---|
| Wskazanie i rodzaj preparatu | Podana dawka (mg IgG/kg mc.) | Odstęp (miesiące) |
| tężec (TIG) | 250 j. (10) i.m. | 3 |
| WZW typu A (immunoglobulina) | 0,02–0,06 ml/kg (3,3–10) i.m. | 3 |
| WZW typu B (HBIG) | 0,06 ml/kg (10) i.m. | 3 |
| wścieklizna (RIG) | 20 IU/kg (22) i.m. | 4 |
| ospa wietrzna (VZIG) | 625 j. (100–200) i.m. lub i.v. | 5 |
| odra (immunoglobulina) | 0,25 ml/kg (40) i.m. | 5 |
| IVIG | 300–400 mg/kg/d i.v. jednorazowo lub przez 5 kolejnych dni | 8 |
| 1000 mg/kg/d i.v. przez 1–2 dni | 10 | |
| 2000 mg/kg/d i.v. jednorazowo | 11 | |
| przemywany KKCz | 10 ml/kg (znikoma ilość) i.v. | 0 |
| KKCz | 10 ml/kg (60) i.v. | 6 |
| krew pełna | 10 ml/kg (80–100) i.v. | 6 |
| osocze, płytki krwi | 10 ml/kg (160) i.v. | 7 |
| a Dotyczy także szczepionek skojarzonych (tzn. przeciwko kilku chorobom), w skład których wchodzi komponent przeciwko odrze lub ospie wietrznej. HBIG – swoista immunoglobulina przeciwko HBV, IVIG – immunoglobuliny poliklonalne w postaci preparatu dożylnego, KKCz – koncentrat krwinek czerwonych, RIG – swoista ludzka immunoglobulina przeciwko wściekliźnie, TIG – swoista ludzka immunoglobulina przeciwko tężcowi, VZIG – swoista immunoglobulina przeciwko wirusowi ospy wietrznej i półpaśca (VZV), WZW – wirusowe zapalenie wątroby na podstawie wytycznych Centers for Disease Control and Prevention (CDC) | ||
Przeciwwskazania do podania dowolnej szczepionki („żywej” i „nieżywej”)
1. Przeciwwskazania bezwzględne (trwałe)
1) układowa reakcja anafilaktyczna po poprzedniej dawce
szczepionki (wstrząs anafilaktyczny lub objawy anafilaksji
ze strony ≥2 układów lub obrzęk jamy ustnej i/lub
krtani) – przeciwwskazanie do dalszego podawania
tego preparatu
2) układowa reakcja anafilaktyczna (p. wyżej) na substancje
wchodzące w skład szczepionki, np. białko jaja kurzego
(grypa, odkleszczowe zapalenie mózgu, żółta gorączka),
żelatynę (odra, świnka i różyczka, ospa wietrzna, półpasiec),
neomycynę (odra, świnka i różyczka, wścieklizna,
ospa wietrzna, półpasiec, IPV, odkleszczowe zapalenie
mózgu), streptomycynę (IPV, odkleszczowe zapalenie
mózgu) lub drożdże (niektóre szczepionki przeciwko
WZW typu B czy 4-walentna przeciwko HPV) – przeciwwskazanie
do podania tego preparatu
2. Przeciwwskazania względne, czyli czasowe lub
sytuacje wymagające zachowania szczególnej ostrożności
(tzn. rozważenia z pacjentem czy korzyści ze szczepienia
przewyższają ryzyko ewentualnych niepożądanych odczynów
poszczepiennych):
1) ostra choroba o ciężkim lub średnio ciężkim przebiegu, w tym wysoka gorączka (łagodna choroba, np. przeziębienie,
nie jest przeciwwskazaniem do szczepienia)
2) zaostrzenie choroby przewlekłej
3) wstrząs anafilaktyczny w wywiadzie (po innej szczepionce
lub substancji niewchodzącej w skład danej
szczepionki) – ryzyko wystąpienia systemowej reakcji
anafilaktycznej (w tym wstrząsu) po szczepieniu jest u takich osób większe niż przeciętnie.
1.2.5. Postępowanie przed szczepieniem i po szczepieniu
1. Przekaż każdemu choremu pełną, wiarygodną informację o możliwościach profilaktyki za pomocą szczepień, w tym o szczepieniach zalecanych, z uwzględnieniem korzyści
ze szczepienia i ryzyka ewentualnych NOP. Zwróć
szczególną uwagę na fakt, że rezygnacja ze szczepienia nie
jest pozbawiona negatywnych konsekwencji (ryzyko zachorowania i powikłań). Upewnij się, że pacjent zrozumiał
informacje. Odnotuj ten fakt w dokumentacji medycznej
pacjenta (wymień szczepionki, które polecałeś/aś) i poproś o jego podpis.
2. Szczepienie wykonuj w gabinecie, poradni lub szpitalu, w którym jest możliwość natychmiastowego leczenia
wstrząsu anafilaktycznego (miej zawsze przygotowane
odpowiednie leki i schemat postępowania).
3. Zapoznaj się z aktualną ulotką producenta, zwłaszcza
pełnym składem szczepionki, przeciwwskazaniami i aktualnym schematem szczepienia oraz prawidłowym
wyglądem preparatu.
4. Zakwalifikuj pacjenta do szczepienia na podstawie
dokładnego wywiadu i badania przedmiotowego. Zwróć
uwagę na przeciwwskazania do szczepień lub sytuacje
wymagające zachowania szczególnych środków ostrożności
(przeciwwskazania względne). Zapytaj pacjenta, czy:
- jest chory lub choruje przewlekle na chorobę płuc, serca, krwi, nerek, cukrzycę
- miał drgawki, niedowład lub porażenie, zaburzenia świadomości, stracił przytomność
- ma nowotwór złośliwy, białaczkę, AIDS (zakażenie HIV), usuniętą lub uszkodzoną śledzionę lub niedobór odporności
- w ciągu minionych 3 mies. otrzymywał GKS (wymień nazwy handlowe preparatów), leczenie przeciwnowotworowe lub radioterapię, lub inne leki upośledzające odporność
- w ciągu minionego roku otrzymał krew, preparaty krwi, immunoglobulinę lub gammaglobulinę
- jest uczulony na leki, pokarm lub szczepionki
- przebył kiedykolwiek wstrząs anafilaktyczny
- kiedykolwiek wystąpiła u niego ciężka reakcja po szczepieniu
- jest w ciąży (lub czy istnieje taka możliwość)
- był szczepiony w ciągu ostatnich 4 tyg.
- występowały jakieś niepokojące objawy po poprzedniej dawce szczepionki.
5. Sprawdź wygląd szczepionki po wyjęciu jej z opakowania i po przygotowaniu do podania. Jeśli nie jest zgodny z opisem producenta (inny kolor, zanieczyszczenia, uszkodzone opakowanie itp.), nie podawaj jej i zgłoś ten fakt do powiatowej stacji sanitarno-epidemiologicznej (należy podać rodzaj, serię i numer opakowania).
6. Szczepienie wykonuj zgodnie z zaleceniami producenta (zazwyczaj wstrzyknięcie w okolicę naramienną), pacjentowi w pozycji siedzącej lub leżącej (w razie omdlenia, które częściej występuje u młodych dorosłych, pacjent, upadając z pozycji stojącej, może doznać poważnego urazu).
7. Po szczepieniu pozostaw pacjenta w pozycji siedzącej lub leżącej i obserwuj go przez 20–30 min pod kątem objawów reakcji anafilaktycznej lub omdlenia. Pacjentów z grupy dużego ryzyka reakcji anafilaktycznej obserwuj dłużej (nawet do 3–4 h).
8. Poinformuj pacjenta, na jakie NOP powinien zwrócić uwagę, jak ma postępować w razie ich wystąpienia (np. leki przeciwgorączkowe w razie istotnej gorączki) i kiedy powinien się zgłosić do lekarza. Poproś go o przekazanie informacji o podejrzeniu NOP.
9. W dokumentacji medycznej koniecznie odnotuj datę szczepienia, rodzaj i producenta szczepionki, serię i numer preparatu oraz okolicę i sposób podania szczepionki.
10. Jeśli szczepienie wymaga kolejnych dawek, wyznacz termin następnej wizyty i zapisz ją pacjentowi oraz odnotuj to w dokumentacji lekarskiej.
Zasady zgłaszania podejrzenia NOP
1. W razie podejrzenia NOP (u pacjenta szczepionego
przez lekarza rozpoznającego NOP lub w innej placówce,
ale zgłaszającego się do niego po poradę lub hospitalizowanego)
każdy lekarz ma ustawowy obowiązek zgłoszenia
tego faktu do najbliższego Państwowego Powiatowego
Inspektoratu Sanitarnego (PPIS):
1) telefonicznie, faksem lub pocztą elektroniczną w ciągu
24 h od uzyskania informacji o podejrzeniu wystąpienia
NOP
2) a następnie na specjalnym oficjalnym formularzu
(Karta zgłoszenia NOP; do pobrania ze strony Zakładu
Epidemiologii PZH [www.pzh.gov.pl]) z wypełnioną
cz. I–V.
2. Kategorie NOP podlegające obowiązkowemu
zgłoszeniu
1) reakcje miejscowe: obrzęk, powiększenie lokalnych
węzłów chłonnych (≥1 węzeł o średnicy ≥1,5 cm), ropień w miejscu wstrzyknięcia (bakteryjny lub jałowy) – nadmierny
(poważny) odczyn miejscowy należy rozpoznać,
gdy obrzęk wykracza poza najbliższy staw lub obrzęk,
zaczerwienienie i ból utrzymują się >3 dni, lub konieczna
jest hospitalizacja
2) NOP ze strony ośrodkowego układu nerwowego:
encefalopatia, drgawki (z gorączką lub bez gorączki),
porażenie splotu barkowego, zespół Guillaina i Barrégo,
zapalenie opon mózgowo-rdzeniowych lub mózgu.
Kryteria rozpoznania:
- encefalopatia (w ciągu 72 h po szczepieniu) – ≥2 z następujących objawów: drgawki, wyraźne zaburzenia świadomości utrzymujące się ≥1 dzień, wyraźna zmiana zachowania utrzymująca się ≥1 dzień
- porażenie splotu barkowego (2–28 dni po szczepieniu przeciwko tężcowi) – ból i przemijający niedowład po stronie wstrzyknięcia szczepionki
- zespół Guillaina i Barrégo (w ciągu 4 tyg. po szczepieniu) – pierwsze objawy pojawiają się bez gorączki, a towarzyszą im równoczesne zaburzenia czucia
3) inne NOP: reakcje anafilaktyczne (w ciągu 24 h), ból stawów, sepsa, gorączka >39°C, małopłytkowość, zapalenie jąder, zapalenie ślinianek, inne poważne reakcje (w ciągu 4 tyg.).
2. Program szczepień dla dorosłych
Program szczepień dla dorosłych w zależności od wieku – ryc. 1. lub ze względów zdrowotnych (grupy ryzyka) – ryc. 2.
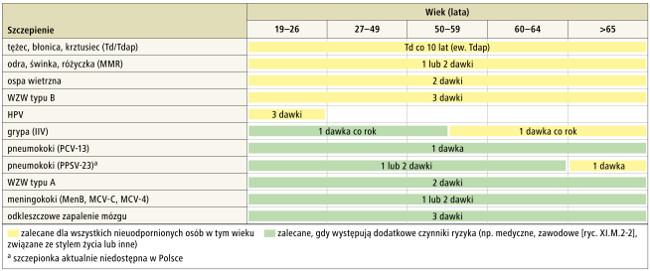
Ryc. 1. Schemat programu szczepień ochronnych dla dorosłych w zależności od wieku
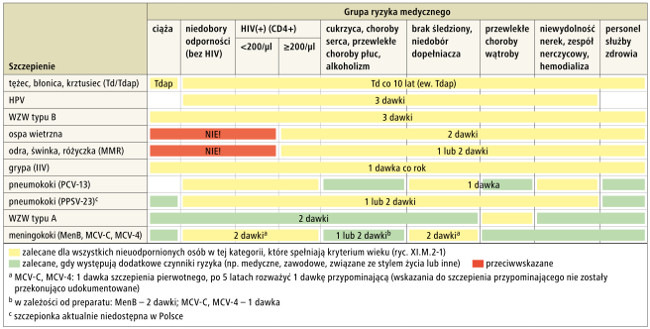
Ryc. 2. Schemat programu szczepień ochronnych dla dorosłych w zależności od grupy ryzyka medycznego
2.1. Szczepionki przeciwko chorobom wirusowym
2.1.1. Grypa
Szczepionki: 3-walentne lub 4-walentne inaktywowane
(inactivated influenza vaccine – IIV), należą do kategorii
„nieżywych”; w porównaniu ze szczepionką 3-walentną
preparaty 4-walentne zawierają dodatkowo antygen drugiej z 2 dominujących linii wirusa grypy B.
Wskazania: szczepienie zalecane osobom z grup zwiększonego
ryzyka wystąpienia powikłań grypy lub tym, które
mogą być dla nich źródłem zakażenia:
1) wszystkim osobom w wieku ≥55 lat
2) pensjonariuszom domów spokojnej starości oraz innych
placówek przewlekłej opieki medycznej lub opiekuńczej
(bez względu na wiek)
3) chorym na przewlekłe choroby
- układu sercowo-naczyniowego (chorobę wieńcową, zwłaszcza po zawale serca, niewydolność serca [ale nie nadciśnienie tętnicze])
- układu oddechowego (w tym astmę, przewlekłą obturacyjną chorobę płuc)
- metaboliczne (w tym cukrzycę, otyłość [BMI ≥40]), nerek (niewydolność, zespół nerczycowy), wątroby, hemoglobinopatie
- z niedoborem odporności (w tym spowodowanym leczeniem immunosupresyjnym lub zakażeniem HIV), chorym na nowotwory złośliwe (zwłaszcza układu krwiotwórczego), po przeszczepieniu narządów lub tkanek
4) chorym z upośledzeniem czynności układu oddechowego
lub utrudnionym usuwaniem wydzieliny z dróg
oddechowych, zwiększonym ryzykiem zachłyśnięcia
(zaburzenia świadomości, otępienie, urazy rdzenia
kręgowego, choroby przebiegające z drgawkami, inne
choroby nerwowo-mięśniowe)
5) kobietom w ciąży i tym, które w czasie najbliższego
sezonu epidemicznego grypy będą w ciąży
6) osobom, które mogą być źródłem zakażenia ww. osób
(wskazania epidemiologiczne)
- pracownikom domów spokojnej starości lub ośrodków dla przewlekle chorych
- osobom zapewniającym opiekę domową lub mieszkającym wspólnie z osobami z grup ryzyka
- personelowi placówek służby zdrowia (w tym pracownikom administracyjnym oraz studentom kierunków medycznych)
- opiekunom, rodzicom i współdomownikom dzieci w wieku <5 lat (a zwłaszcza <6 mies.)
7) pracownikom szkół, handlu, transportu oraz innym
osobom narażonym na kontakt z dużą liczbą ludzi
(wskazania epidemiologiczne).
Szczepienie należy ponadto zaproponować każdej osobie,
która chce zmniejszyć swoje ryzyko zachorowania
na grypę.
Przeciwwskazania: uniwersalne dla wszystkich szczepionek
„nieżywych” oraz układowa reakcja anafilaktyczna
na białko jaja kurzego; zachowaj szczególne środki ostrożności
podczas kwalifikacji (przeciwwskazanie względne) w przypadku wystąpienia zespołu Guillaina i Barrégo
(ZGB) w ciągu 6 tyg. po poprzednim szczepieniu przeciwko
grypie (ryzyko powtórnego wystąpienia ZGB po szczepieniu
jest jednak bardzo małe, natomiast zachorowanie
na chorobę grypopodobną zwiększa ryzyko ZGB w ciągu
miesiąca ponad 16-krotnie; ryzyko ZGB po zachorowaniu
na grypę jest 17-krotnie większe niż po szczepieniu).
Schemat szczepienia dorosłych: 1 dawka i.m., s.c. lub i.d.
(w zależności od preparatu i zaleceń producenta). Swoiste
przeciwciała pojawiają się już po ~7 dniach. Szczepienie
należy powtarzać co rok szczepionką o składzie aktualnym
na dany sezon epidemiczny, optymalnie wczesną jesienią
przed okresem zwiększonej zachorowalności na grypę, a jeśli nie było to możliwe, to przy najbliższej okazji (szczepionkę
można podać przez cały sezon).
2.1.2. WZW typu B
Szczepionki: zawierają rekombinowany antygen HBs,
należą do kategorii „nieżywych”. Dostępna jest również
skojarzona szczepionka przeciwko WZW typu B i A.
Wskazania:
1) u dorosłych szczepienie obowiązkowe dla
- osób wykonujących zawody medyczne stwarzające ryzyko zakażenia
- uczniów szkół medycznych, studentów uczelni wyższych kształcących na kierunkach medycznych (w ciągu 1. roku nauki)
- osób szczególnie narażonych na zakażenie w wyniku styczności z osobą zakażoną HBV (np. osoby mieszkające z chorym na WZW typu B lub nosicielem HBV, osoby przebywające w zakładach opiekuńczych i wychowawczych oraz zakładach zamkniętych [np. więzienia], chorzy dializowani i/lub z postępującą przewlekłą chorobą nerek z GFR <30 ml/min/1,73 m2)
- osób zakażonych HCV.
2) szczepienia zalecane podatnym na zakażenie
- osobom, które ze względu na tryb życia lub wykonywane zajęcia są narażone na zakażenia związane z uszkodzeniem ciągłości tkanek lub poprzez kontakt seksualny (np. wyjeżdżającym w rejony endemicznego występowania WZW typu B, podejmującym ryzykowne zachowania seksualne, uzależnionym od narkotyków dożylnych)
- przewlekle chorym o dużym ryzyku zakażenia HBV (np. z niedoborem odporności, w tym w wyniku leczenia immunosupresyjnego, chorym na przewlekłe choroby wątroby, cukrzycę), nieszczepionym w ramach szczepień obowiązkowych
- chorym przygotowywanym do zabiegów operacyjnych i inwazyjnych procedur medycznych – nie wolno jednak odmówić wykonania zabiegu medycznego związanego z naruszeniem ciągłości tkanek w przypadku nieprzeprowadzenia szczepienia przeciwko WZW typu B lub gdy chory nie zgadza się na szczepienie
- chorym na nowotwory układu krwiotwórczego
- wszystkim nieszczepionym dotąd osobom dorosłym, zwłaszcza w wieku podeszłym.
Przeciwwskazania: uniwersalne dla wszystkich szczepionek
„nieżywych”. Ciąża i karmienie piersią nie są przeciwwskazaniem
do szczepienia.
Schematy szczepienia:
1) podstawowy – 3 dawki i.m. w mięsień naramienny w schemacie 0, 1 i 6 mies. (w przypadku istotnej
małopłytkowości lub skazy krwotocznej wyjątkowo
s.c. – słabsza odpowiedź). Wstrzyknięcie szczepionki w okolicę pośladkową, ze względu na upośledzoną immunogenność,
należy uznać za nieważne i powtórzyć szczepienie. W razie wydłużenia odstępów między dawkami
nie trzeba rozpoczynać schematu od początku, tylko
podać brakujące dawki (w razie odstępów dłuższych
niż 12 mies., aby mieć pewność co do skuteczności
zaburzonego schematu szczepienia, można 1–2 mies.
po 3. dawce sprawdzić stężenie przeciwciał anty-HBs w surowicy, zwłaszcza gdy istnieją czynniki ryzyka
braku lub suboptymalnej odpowiedzi na szczepienie
[p. niżej]). Osobom, które otrzymały pełny cykl szczepienia
podstawowego (z wyjątkiem niektórych chorych
przewlekle [p. niżej]), nie zaleca się podawania dawek
przypominających, nawet pomimo stwierdzenia kilka
lat po szczepieniu stężenia przeciwciał anty-HBs
poniżej poziomu ochronnego (<10 IU/l).
2) przyspieszony – można z niego skorzystać w wyjątkowych
sytuacjach u dorosłych, gdy konieczne jest szybkie
uodpornienie przed zabiegiem operacyjnym lub wyjazdem
zagranicznym w rejon endemicznego występowania
WZW typu B. W tym celu trzeba wybrać preparat
przeznaczony do stosowania w ramach przyśpieszonego
schematu (Engerix B, Twinrix Adult) i przestrzegać
zaleceń producenta. Schemat (4 dawki szczepienia podstawowego):
0, 7, 21 dni i 12 mies. (1 mies. po 3. dawce
seroprotekcja u 75–83% szczepionych, a po 2 mies. u 90–97%; nieco większy odsetek w przypadku szczepionki
skojarzonej Twinrix Adult). W celu uzyskania
długotrwałej ochrony w tym schemacie koniecznie jest
podanie czwartej dawki w 12. mies.
Postępowanie w sytuacjach szczególnych:
1) postępowanie po ekspozycji na HBV
2) przewlekle chorzy – z uwagi na często niezadowalającą
odpowiedź na szczepienie standardowe lub
uzyskanie tylko odporności przemijającej, u chorych
na przewlekłe choroby nerek (zwłaszcza z niewydolnością
wymagającą dializoterapii), wątroby, cukrzycę lub z niedoborami odporności, w szczepieniu podstawowym
należy zastosować podwójną dawkę szczepionki (40 µg), a w przypadku niektórych preparatów podać dodatkową
dawkę szczepienia podstawowego (np. schemat
0, 1, 2 i 6 mies.; należy ściśle przestrzegać zaleceń
producenta). 1–2 mies. po zakończeniu szczepienia
podstawowego należy sprawdzić stężenie przeciwciał
anty-HBs w surowicy, a gdy wynik wynosi <10 IU/l,
zaleca się postępowanie jak w przypadku osób nieodpowiadających
na szczepienie (p. niżej). W tej grupie
pacjentów, ze względu na bardzo duże ryzyko kontaktu z HBV (preparaty krwi, hemodializa, częste zabiegi,
częste hospitalizacje), należy monitorować stężenia
przeciwciał anty-HBs w surowicy co 6–12 mies. po szczepieniu, a gdy wynik wynosi <10 IU/l, zaleca się podanie
dawki przypominającej szczepionki w celu utrzymania
stężenia anty-HBs >10 IU/l. U chorych na nowotwór
złośliwy w trakcie leczenia immunosupresyjnego oraz u pacjentów po przeszczepieniu narządów zaleca się
utrzymywanie stężenia przeciwciał anty-HBs ≥100 IU/l.
Zgodnie z aktualnym PSO bezpłatne oznaczenie anty-HBs
jako element badania kwalifikacyjnego do szczepienia
(w tym kontroli stężenia anty-HBs po szczepieniu
podstawowym i okresowego monitorowania w celu
kwalifikacji do dawek przypominających) przysługuje
następującym chorym przewlekle: zakażonym HCV,
pacjentom w fazie zaawansowanej choroby nerek z GFR
<30 ml/min, chorym dializowanym, chorym na cukrzycę,
pacjentom z nowotworami w trakcie leczenia immunosupresyjnego i po przeszczepieniu narządów, chorym z niedoborem odporności.
3) osoby nieodpowiadające na podstawową serię
szczepienia – ~10% dorosłych osób z powodu wpływu
czynników genetycznych (częściej u mężczyzn) i/lub
innych czynników ryzyka obecnych podczas szczepienia
(wiek >40 lat, otyłość, palenie papierosów, przewlekłe
choroby nerek, przewlekłe choroby wątroby, alkoholizm,
immunosupresja, HIV[+]) nie odpowiada na podstawową
serię szczepienia wytworzeniem ochronnego stężenia
swoistych przeciwciał (nie wytwarza ich wcale
lub w zbyt małym stężeniu) – 1–2 mies. po ostatniej
dawce szczepienia podstawowego stężenie anty-HBs w surowicy takich osób wynosi <10 IU/l (kryterium
diagnostyczne). W takim przypadku należy powtórzyć
pełny schemat szczepienia podstawowego, co prowadzi
do uzyskania seroprotekcji u 50–70% powtórnie zaszczepionych.
1–2 mies. po zakończeniu powtórnej serii szczepień
należy sprawdzić stężenie przeciwciał anty-HBs w surowicy. Jeśli wynik wynosi <10 IU/l, pacjent trwale
nie odpowiada na szczepienie (czynniki genetyczne) – w takich przypadkach w razie ekspozycji na HBV zaleca
się zastosowanie immunoprofilaktyki biernej (p. niżej).
Immunoprofilaktyka bierna (swoista immunoglobulina
anty-HBs [HBIG]):
1) wskazania: zapobieganie zakażeniu po ekspozycji
na HBV u wrażliwych na zakażenie osób
nieszczepionych lub nieodpowiadających na szczepienie.
Zaleca się podanie HBIG w ciągu 48–72 h po ekspozycji, a w razie potrzeby (np. podczas długotrwałej hospitalizacji
związanej z wykonywaniem zabiegów zwiększających
ryzyko zakażenia HBV) powtarzanie co 4–8 tyg.
2) preparaty i dawkowanie:
- Gamma-anty HBs i.m. 1000 IU jednorazowo, w razie potrzeby należy powtarzać co 4 tyg.
- Hepatect CP (100 IU/2 ml) wlew i.v. 8–10 IU/kg mc. (0,16–0,2 ml/kg mc.) jednorazowo; w razie potrzeby należy powtarzać co 8 tyg. (lub częściej, gdy stężenie przeciwciał anty-HBs wynosi <10 IU/l). Preparat stosowany także w celu profilaktyki zakażenia HBV przeszczepionej wątroby u HBsAg-dodatniego biorcy (innych schemat dawkowania, bardzo duże dawki, przewlekłe leczenie).
- Uman Big i.m.: w przypadku osób narażonych na zakażenie w ciągu 24–72 h ≥500 IU w zależności od stopnia narażenia. U osób, które po szczepieniu nie wykazują odpowiedzi immunologicznej, i u tych, u których ciągłość profilaktyki jest konieczna z powodu stałego ryzyka zakażenia – 500 IU co 2 mies. U chorych poddawanych hemodializie do czasu osiągnięcia skuteczności szczepienia – 8–12 IU/kg (maks. 500 IU), co 2 mies.
- Zutectra s.c. – preparat zarejestrowany do stosowania u osób po przeszczepieniu wątroby z powodu niewydolności wątroby wywołanej WZW typu B.
2.1.3. WZW typu A
Szczepionki: zawierają inaktywowany wirus WZW
typu A (HAV), należą do kategorii „nieżywych”. Dostępna
jest także szczepionka skojarzona przeciwko WZW
typów B i A.
Wskazania: u dorosłych szczepienie zalecane osobom
1) wyjeżdżającym do krajów o wysokiej i pośredniej endemiczności
WZW typu A
2) zatrudnionym przy produkcji i dystrybucji żywności,
usuwaniu odpadów komunalnych i płynnych nieczystości
oraz przy konserwacji urządzeń służących do tego
celu
3) z przewlekłą chorobą wątroby lub chorym na hemofilię.
Szczepienie należy zaproponować ponadto każdej osobie,
która chce zmniejszyć swoje ryzyko zachorowania na WZW
typu A, zwłaszcza podejmującej ryzykowne zachowania
seksualne lub uzależnionej od narkotyków.
Przeciwwskazania: uniwersalne dla wszystkich szczepionek
„nieżywych”. Ciąża i karmienie piersią nie są przeciwwskazaniem
do szczepienia.
Schemat szczepienia: szczepienie podstawowe – 2 dawki
i.m. w mięsień naramienny w schemacie 0, 6–12 mies.
(w przypadku istotnej małopłytkowości lub skazy krwotocznej
wyjątkowo s.c. – słabsza odpowiedź). Wstrzyknięcie w okolicę pośladkową, ze względu na znacznie zmniejszoną
immunogenność, należy uznać za nieważne i powtórzyć
szczepienie. W razie wydłużenia odstępów między dawkami
nie zaleca się rozpoczynania schematu od początku,
należy jak najszybciej uzupełnić tylko brakujące dawki.
Nie zaleca się podawania dawek przypominających. Jeśli
nie można zrealizować pełnego szczepienia podstawowego,
1. dawkę szczepionki należy podać ≥2–4 tyg. przed wyjazdem w rejon endemiczny, aczkolwiek ze względu na długi
okres wylęgania choroby dopuszczalne jest szczepienie
aż do dnia wyjazdu. Schemat szczepienia szczepionką
skojarzoną przeciwko WZW typów B i A – p. wyżej (WZW
typu B).
Postępowanie poekspozycyjne po kontakcie nieuodpornionej
osoby z chorym na WZW typu A (np. WZW
typu A u współdomownika lub inny bliski kontakt z chorym w ciągu minionych 2 tyg.): rozpocząć szczepienie jak
najszybciej (maks. w ciągu 2 tyg. od pierwszych objawów u chorego będącego źródłem zakażenia); u osób >40. rż.
skuteczność takiej profilaktyki może być mniejsza.
2.1.4. Odra, świnka i różyczka
Szczepionki: skojarzone przeciwko odrze, śwince i różyczce
(MMR). Zawierają zdolne do replikacji atenuowane wirusy;
należą do kategorii „żywych”. Dostępne są też szczepionki
poczwórnie skojarzone przeciwko odrze, śwince, różyczce i ospie wietrznej (MMRV).
Wskazania: szczepienie zalecane
1) osobom nieszczepionym przeciwko odrze, śwince i różyczce w ramach szczepień obowiązkowych – zwłaszcza
personel placówek służby zdrowia powinien być uodporniony
przeciwko odrze (także z uwagi na bezpieczeństwo
pacjentów, w tym niemowląt i chorych z pierwotnymi
lub wtórnymi niedoborami odporności), a uodpornienie
powinno być dobrze udokumentowane (p. niżej)
2) młodym kobietom, zwłaszcza pracującym z dziećmi
(przedszkola, szkoły, służba zdrowia), w celu zapobiegania
różyczce wrodzonej u ich potomstwa, nieszczepionym
lub jeżeli od udokumentowanego, jednorazowego
szczepienia w 10.–13. rż. minęło >10 lat (podawanie
zachorowania na różyczkę bez serologicznego potwierdzenia
rozpoznania nie jest podstawą do zwolnienia
ze szczepienia z uwagi na częste pomyłki diagnostyczne).
3) młodym mężczyznom nieszczepionym w ramach szczepień
obowiązkowych.
Za osobę uodpornioną przeciwko odrze uważa się taką,
która spełnia ≥1 z następujących warunków:
1) ma dokumentację potwierdzającą przebycie odry rozpoznanej
przez lekarza (z potwierdzeniem laboratoryjnym)
2) ma w surowicy przeciwciała przeciwodrowe klasy IgG
3) posiada dokumentację lekarską szczepienia dwiema
dawkami szczepionki przeciwko odrze (monowalentnej
lub MMR) w odstępie ≥4 tyg.
Przeciwwskazania: uniwersalne dla wszystkich szczepionek
oraz szczepionek „żywych”. Ponadto należy zachować
szczególną ostrożność u pacjentów z przebytą istotną
małopłytkowością lub plamicą małopłytkową – szczepionki
przeciwko odrze i różyczce bardzo rzadko (<1/10 000 dawek)
mogą wiązać się z małopłytkowością, choć zazwyczaj
bez klinicznej manifestacji. Przypadkowe zaszczepienie
kobiet we wczesnym okresie ciąży nie miało szkodliwego
wpływu na płód, dlatego w razie takiej sytuacji nie zaleca
się żadnych szczególnych działań, a przed szczepieniem
nie trzeba rutynowo wykonywać testu ciążowego. Zalecane
odstępy pomiędzy podaniem niektórych preparatów
immunoglobulin lub krwi a szczepieniem przeciwko
odrze – tab. 2.
Schemat szczepienia: szczepienie podstawowe – 2 dawki
s.c. lub i.m. w odstępie ≥4 tyg. Osobom, które otrzymały w przeszłości tylko 1 dawkę szczepionki, zaleca się jak
najszybsze podanie 2. dawki.
Postępowanie poekspozycyjne po bliskim kontakcie
(choroba współdomownika, wspólne przebywanie w niedalekiej
odległości w zamkniętym pomieszczeniu przez >1 h
lub dłuższy kontakt z chorym twarzą w twarz w szpitalu)
osoby nieuodpornionej z chorym na:
1) odrę – jeżeli nie ma przeciwwskazań, należy rozpocząć
szczepienie MMR w ciągu 72 h po ekspozycji.
Nieuodpornionym kobietom w ciąży oraz pacjentom z upośledzeniem odporności znacznego stopnia (nawet
wcześniej szczepionym) zaleca się natomiast podanie
standardowej immunoglobuliny (Gamma Globulina
ludzka, 0,15 g/ml) i.m. 15 ml jak najszybciej po ekspozycji
(maks. do 6 dni). U chorych otrzymujących substytucyjnie
immunoglobuliny poliklonalne i.v. (IVIG)
zakażeniu zapobiega dawka >100 mg/kg mc. podana w ciągu 3 tyg. przed ekspozycją. Nabyta biernie odporność
przemija po 5–6 mies., chyba że doszło do zachorowania
na odrę o typowym lub zmodyfikowanym przebiegu.
Nieuodpornioną ciężarną należy zaszczepić jak
najszybciej po urodzeniu dziecka.
2) różyczkę (bliski kontakt z chorym z potwierdzonym
laboratoryjnie zakażeniem) – u nieuodpornionych kobiet w I i II trymestrze ciąży należy rozważyć podanie
immunoglobuliny (p. wyżej) w dawce 0,55 ml/kg mc.
(skuteczność kontrowersyjna, nie eliminuje ryzyka wrodzonego
zespołu różyczkowego). Po urodzeniu dziecka
jak najszybciej zaszczep nieuodpornioną kobietę.
2.1.5. Ospa wietrzna
Szczepionka: zawiera zdolne do replikacji, atenuowane
wirusy; należy do kategorii „żywych”. Dostępne są też
szczepionki poczwórnie skojarzone przeciwko odrze, śwince,
różyczce i ospie wietrznej (MMRV).
Wskazania: szczepienie zalecane wszystkim osobom,
które nie chorowały na ospę wietrzną lub nie były wcześniej
szczepione, a zwłaszcza
1) pracownikom placówek służby zdrowia
2) osobom pozostającym w bliskim kontakcie z osobami z niedoborem odporności, w tym w trakcie leczenia
immunosupresyjnego (bliscy krewni, współmieszkańcy,
pracownicy socjalni itp.)
3) chorym na ostrą białaczkę w okresie remisji
(≥1 tydz. po zakończeniu chemioterapii, gdy liczba limfocytów
we krwi wynosi >1200/µl – p. Szczepienia chorych z niedoborem odporności)
4) chorym przed planowanym przeszczepieniem narządu
lub komórek krwiotwórczych
5) kobietom planującym ciążę – ze względu na bardzo
ciężki przebieg ospy wietrznej w ciąży (ryzyko pierwotnego
ospowego zapalenia płuc z niewydolnością
oddechową) i ryzyko zakażenia płodu, które może prowadzić
do wystąpienia zespołu wrodzonej ospy wietrznej u dziecka
6) rodzicom małych dzieci (niemowlęta, wiek przedszkolny i szkolny) oraz młodzieży i dorosłym mającym z przyczyn
zawodowych kontakt z małymi dziećmi – ze względu
na większe ryzyko zakażenia i cięższy przebieg ospy
wietrznej u młodzieży i dorosłych.
Przeciwwskazania: uniwersalne dla wszystkich szczepionek
oraz szczepionek „żywych”, w tym układowa reakcja
anafilaktyczna na neomycynę i liczba limfocytów we krwi
<1200/µl. Pomyłkowe zaszczepienie kobiet we wczesnym
okresie ciąży nie miało szkodliwego wpływu na płód, dlatego w takiej sytuacji nie zaleca się żadnych szczególnych
działań, a przed szczepieniem nie ma potrzeby wykonywania
rutynowo testu ciążowego. Zalecane odstępy pomiędzy
podaniem niektórych preparatów immunoglobulin lub krwi a szczepieniem przeciwko ospie wietrznej – tab. 2.
Schemat szczepienia: szczepienie podstawowe – 2 dawki
s.c. lub i.m. w odstępie 6–8 tyg. Osobom, które otrzymały w przeszłości tylko 1 dawkę szczepionki, jak najszybciej
należy podać 2. dawkę (nie zaleca się rozpoczynania schematu
szczepienia od początku).
Postępowanie poekspozycyjne po bliskim kontakcie z chorym na ospę wietrzną (ospa u współdomownika, wspólne
przebywanie w niedalekiej odległości w zamkniętym
pomieszczeniu przez >1 h lub dłuższy kontakt z chorym
twarzą w twarz w szpitalu):
1) nieuodpornione osoby bez przeciwwskazań do szczepienia
– należy rozpocząć szczepienie najpóźniej w ciągu
72–120 h po ekspozycji. Choć zazwyczaj takie szczepienie
nie zapobiega zachorowaniu, to znacznie łagodzi
przebieg choroby.
2) nieuodpornione (seronegatywne) kobiety w ciąży oraz
osoby z upośledzeniem odporności komórkowej – zaleca
się podanie jak najszybciej po ekspozycji (maks. do 4 dni)
swoistej immunoglobuliny przeciwko VZV (VZIG [Varitect;
25 IU/ml]) i.v. 0,2–1 ml/kg mc. (5–25 IU/kg mc.,
maks. 625 IU). Jeśli nie ma przeciwwskazań, 5 mies.
później należy rozpocząć szczepienie. U chorych otrzymujących
substytucyjnie IVIG zakażeniu zapobiega
dawka >400 mg/kg mc. podana w ciągu 3 tyg. przed
ekspozycją. Po urodzeniu dziecka jak najszybciej należy
zaszczepić nieuodpornioną kobietę.
2.1.6. Wirus brodawczaka ludzkiego (HPV)
Szczepionki: zawierają rekombinowane, oczyszczone białko
wchodzące w skład cząsteczki HPV, należą do kategorii
„nieżywych”. Nie zawierają DNA wirusa. W skład
szczepionki 2-walentnej wchodzą antygeny typów HPV-16 i HPV-18 (odpowiedzialne za raka szyjki macicy, pochwy i sromu), a 4-walentnej – HPV-16 i HPV-18 oraz dodatkowo
HPV-6 i HPV-11 (odpowiedzialne za brodawki narządów
płciowych [kłykciny kończyste]). W skład szczepionki
9-walentnej wchodzą antygeny typów HPV-6 i HPV-11
(odpowiedzialne za brodawki narządów płciowych [kłykciny
kończyste]) oraz HPV-16, HPV-18, HPV-31, HPV-33,
HPV-45, HPV-52, HPV-58 (odpowiedzialne za raka szyjki
macicy, pochwy i sromu).
Wskazania: szczepienie zalecane nastoletnim dziewczętom i kobietom do 26. rż. – optymalnie przed podjęciem
aktywności seksualnej – w celu profilaktyki zmian przedrakowych
szyjki macicy i raka tego narządu związanych z zakażeniem HPV (głównie HPV-16 i HPV-18, HPV-31,
HPV-33, HPV-45, HPV-52, HPV-58). Przed szczepieniem
dorosłych, aktywnych seksualnie kobiet należy zlecić
badanie ginekologiczne w celu wykluczenia patologicznych
zmian szyjki macicy (cytologia). Szczepienie nie eliminuje
całkowicie ryzyka rozwoju raka narządów płciowych, dlatego
nie zwalnia z konieczności regularnego, okresowego
wykonywania przesiewowego badania cytologicznego.
Szczepionki 4-walentna i 9-walentna dodatkowo uodparniają przeciwko
HPV-6 i HPV-11, które wywołują brodawki narządów
płciowych u obu płci.
Przeciwwskazania: uniwersalne dla wszystkich szczepionek
„nieżywych”, ciąża.
Schemat szczepienia po 14. rż.: szczepienie podstawowe
– 3 dawki i.m. w mięsień naramienny w schemacie 0, 1, 6 mies. (2-walentna) lub 0, 2, 6 (4-walentna i 9-walentna).
Na razie nie ma zalecenia odnośnie podawania dawek
przypominających.
2.1.7. Odkleszczowe zapalenie mózgu
Szczepionki: zawierają inaktywowane wirusy; należą
do kategorii „nieżywych”.
Wskazania: szczepienie zalecane osobom mieszkającym
na terenach endemicznego występowania tej choroby lub wyjeżdżającym tam w celach turystycznych lub zarobkowych, a zwłaszcza:
1) pracującym przy eksploatacji lasu, żołnierzom, funkcjonariuszom
straży pożarnej i granicznej
2) myśliwym, rolnikom
3) turystom i młodzieży biwakującym lub spędzającym
czas na terenach leśnych, uczestnikom obozów i kolonii.
Przeciwwskazania: uniwersalne dla wszystkich szczepionek,
układowa reakcja anafilaktyczna na neomycynę,
gentamycynę, protaminę lub jajo kurze.
Schemat szczepienia:
1) szczepienie podstawowe – 3 dawki i.m. w mięsień naramienny w schemacie 0, 1–3, 6–15 mies. Po 2 dawkach
swoiste przeciwciała występują u 90% szczepionych. Aby
zdążyć przed sezonem aktywności kleszczy, szczepienie
należy rozpocząć wczesną zimą.
2) schemat przyśpieszony – 2 dawki w odstępie 2 tyg., a trzecia 5–12 mies. po drugiej (FSME-Immun) lub 3 dawki 0, 7, 21 dni oraz czwarta po 9–12 mies. (Encepur
Adult)
3) dawki przypominające – producent zaleca podawanie
dawki przypominających co 3 lata.
2.1.8. Nagminne porażenie dziecięce (poliomyelitis)
Szczepionka: zawiera 3 typy serologiczne inaktywowanych
wirusów (IPV); należy do kategorii „nieżywych”.
Wskazania: wyjazd na tereny endemicznego występowania
choroby (np. Pakistan, Afganistan), pracownicy
laboratoriów mających kontakt z wirusem poliomyelitis.
Przeciwwskazania: uniwersalne dla wszystkich szczepionek
„nieżywych”, układowa reakcja anafilaktyczna na neomycynę,
streptomycynę lub polimyksynę B. Nie należy
podawać dorosłym szczepionki doustnej zawierającej żywe,
atenuowane wirusy polio (OPV; w Polsce już wycofana).
Schemat szczepienia:
1) szczepienie podstawowe (3 dawki) s.c. lub i.m. – osobom
dorosłym wcześniej nieszczepionym należy podać pełną
serię szczepienia podstawowego: 2 dawki w odstępie
1–2 mies. oraz dawkę uzupełniającą 6–12 mies. po drugiej
dawce.
2) dawka przypominająca – dorosłym szczepionym podstawowo
(jw.) w dzieciństwie, narażonym na ryzyko
zakażenia, zaleca się 1 dawkę przypominającą IPV
(producent zaleca powtarzanie dawki przypominającej
co 10 lat).
2.1.9. Wścieklizna
Szczepionka: zawiera inaktywowany wirus; należy do kategorii
„nieżywych”.
Wskazania: szczepienie zalecane osobom
1) wyjeżdżającym na tereny endemicznego występowania
choroby
2) zawodowo narażonym na kontakt z chorymi zwierzętami
(np. leśnicy, myśliwi, weterynarze, speleolodzy)
3) pokąsanym przez dzikie zwierzęta lub zwierzęta domowe
podejrzane o wściekliznę (profilaktyka poekspozycyjna
– p. niżej) – w takich przypadkach decyzję o wdrożeniu odpowiedniego postępowania podejmują
specjaliści zatrudnieni w poradniach konsultacyjnych
ds. szczepień lub specjaliści chorób zakaźnych.
Przeciwwskazania: nie ma w przypadku postępowania
po ekspozycji. W przypadku szczepienia przed ekspozycją
uniwersalne dla wszystkich szczepionek „nieżywych”.
Schemat szczepienia:
1) szczepienie podstawowe – 3 dawki i.m. w schemacie 0,
7, 28 dni i dawka uzupełniająca po roku;
2) dawki przypominające co 5 lat.
Postępowanie poekspozycyjne: zasady i kryteria kwalifikacyjne
– tab. 3.
1) w uzasadnionych przypadkach u nieszczepionej osoby
szczepienie wg schematu 0, 3, 7, 14 i 28 dni (jeżeli
została narażona osoba uprzednio szczepiona, zaleca
się tylko 2 dawki przypominające szczepionki wg schematu 0 i 3 dni; nie należy wówczas podawać swoistej
immunoglobuliny lub surowicy)
2) gdy ryzyko jest duże (tab. 3.), jednocześnie z pierwszą dawką szczepionki podaje się swoistą immunoglobulinę
ludzką przeciwko wściekliźnie 20 IU/kg mc.
(dostępna w ramach importu docelowego); można ją
podać do 7. dnia po rozpoczęciu szczepienia.
| Tabela 3. Swoiste zapobieganie wściekliźnie u osób mających kontakt z chorym lub podejrzanym o wściekliznę zwierzęciem | |||
|---|---|---|---|
| Rodzaj kontaktu ze zwierzęciem | Stan zdrowia zwierzęcia | Zapobieganiea | |
| w chwili narażenia | podczas obserwacji weterynaryjneja | ||
| brak ran lub kontakt pośredni | – | – | niepotrzebne |
| oślinienie zdrowej skóry | – | – | niepotrzebne |
| oślinienie uszkodzonej skóry, lekkie pogryzienia i zadrapania | zwierzę zdrowe | objawy wścieklizny | rozpoczęcie szczepieniab z chwilą zaobserwowania objawów wścieklizny u zwierzęcia |
| zwierzę podejrzane o wściekliznę | zwierzę zdrowe (niepotwierdzone objawy) | natychmiastowe rozpoczęcie szczepieniab (należy przerwać, gdy zwierzę jest zdrowe podczas obserwacji) | |
| zwierzę wściekłe, dzikie, nieznane, niebadane | – | natychmiastowe rozpoczęcie szczepieniab | |
| głębokie pogryzienia, zadrapania, oślinienie błon śluzowych | zwierzę zdrowe | objawy wścieklizny | natychmiastowe rozpoczęcie szczepieniab + podanie swoistej immunoglobuliny (lub surowicy)b |
| zwierzę podejrzane o wściekliznę | zwierzę zdrowe (niepotwierdzone objawy) | natychmiastowe rozpoczęcie szczepieniab + podanie swoistej immunoglobuliny (lub surowicyb – należy przerwać, gdy zwierzę jest zdrowe podczas obserwacji) | |
| zwierzę wściekłe, dzikie, nieznane, niebadane | – | natychmiastowe rozpoczęcie szczepieniab + podanie swoistej immunoglobuliny (lub surowicy)b | |
| a Rozpoczęcie postępowania poekspozycyjnego można odłożyć do czasu potwierdzenia wścieklizny u zwierzęcia, jeśli nie wykazywało ono objawów choroby
podczas ekspozycji. 15-dniowa obserwacja weterynaryjna dotyczy tylko zwierząt domowych, takich jak psy i koty. b p. tekst na podstawie: Załącznik do Komunikatu Głównego Inspektora Sanitarnego z dn. 31 października 2017 r. w sprawie Programu Szczepień Ochronnych na rok 2018, Dziennik Urzędowy Ministra Zdrowia, poz. 108 | |||
2.2. Szczepionki przeciwko chorobom bakteryjnym
2.2.1. Błonica i tężec
Szczepionki: zawierają toksoid (inaktywowana toksyna)
błoniczy w zmniejszonej dawce (d) i tężcowy (T); należą
do kategorii „nieżywych”. Występują w postaci skojarzonej
(Td), także z antygenami pałeczki krztuśca (Tdap) i polio
(Tdap-IPV), lub monowalentnej (d lub T).
Wskazania: szczepienie zalecane dorosłym, którzy w przeszłości zostali prawidłowo zaszczepieni podstawowo
(dawki przypominające) oraz nieszczepionym w przeszłości
(szczepienie podstawowe, zalecane zwłaszcza osobom w podeszłym wieku, które ze względu na wykonywane
zajęcia są narażone na tężec [np. rolnicy, hodowcy koni i bydła, ogrodnicy]). Wskazane także dla osób wyjeżdżających w rejony epidemii błonicy lub w przypadku
epidemii na terenie kraju (w wyniku decyzji administracyjnej
szczepienie obowiązkowe, bezpłatne). Profilaktyka
poekspozycyjna – p. niżej.
Przeciwwskazania: uniwersalne dla wszystkich szczepionek
„nieżywych”, a dodatkowo małopłytkowość lub zaburzenia neurologiczne po poprzedniej dawce szczepionki
(lub innej zawierającej toksoid tężcowy) oraz postępujące
choroby neurologiczne. Zachowaj szczególną ostrożność
podczas kwalifikacji, gdy po poprzedniej dawce szczepionki
przeciwko tężcowi wystąpiło porażenie splotu barkowego
(w ciągu 4 tyg.), zespół Guillaina i Barrégo (w ciągu 6 tyg.)
lub poważny odczyn miejscowy (ból, obrzęk i zaczerwienienie o znacznym nasileniu [reakcja typu Arthusa]).
Schemat szczepienia:
1) dawki przypominające s.c. co 10 lat (minimalny odstęp
szczepionki tężcowej to 5 lat)
2) szczepienie podstawowe – 3 dawki s.c. w schemacie
0, 1, 6 mies. W tym celu można wykorzystywać tylko
szczepionki monowalentne lub skojarzoną Td.
Postępowanie poekspozycyjne w przypadku zranienia
grożącego zachorowaniem na tężec (zasady i kryteria
kwalifikacyjne – tab. 4.)
1) w uzasadnionych sytuacjach szczepienie
2) gdy ryzyko jest duże – jednocześnie z pierwszą dawką
szczepionki należy podać w osobne miejsce swoistą antytoksynę
(ludzka immunoglobulina przeciwtężcowa – HTIG [Igantet; Tetabulin S/D – na import docelowy])
i.m. 250 IU lub – gdy rana zakażona, z ciałem obcym,
opracowywana >24 h od zranienia, wstrząs hipowolemiczny,
masa ciała pacjenta >90 kg – dawkę należy
podwoić (500 IU)
3) osobom z niedoborem odporności (pierwotnym lub nabytym, w tym w trakcie immunosupresji) lub z przeciwwskazaniami
do szczepienia zaleca się podanie drugiej
dawki HTIG 3–4 tyg. po pierwszej.
| Tabela 4. Zasady zapobiegania tężcowi po zranieniu | ||
|---|---|---|
| Historia szczepień | Ryzyko zachorowania na tężec | |
| małea | dużeb | |
| osoba nieszczepiona, niekompletnie zaszczepiona lub brak dokumentacji | szczepionka Tdc i kontynuacja szczepienia podstawowego | szczepionka Tdc + swoista antytoksyna, a następnie kontynuacja szczepienia podstawowego |
| szczepienie podstawowe lub przypominające, a ostatnia dawka podana >10 lat temu | 1 dawka szczepionki Tdc | 1 dawka szczepionki Tdc + antytoksyna |
| szczepienie podstawowe lub przypominające, a ostatnia dawka podana 5–10 lat temu | 1 dawka szczepionki Tdc | 1 dawka szczepionki Tdc |
| szczepienie podstawowe lub przypominające, a ostatnia dawka podana <5 lat temu | immunoprofilaktyka niepotrzebna | immunoprofilaktyka niepotrzebna lub w razie szczególnie dużego ryzyka zakażenia można rozważyć podanie 1 dawki szczepionki Tdc |
| a świeże, mało zanieczyszczone rany, niezawierające martwych tkanek b rany mocno zanieczyszczone lub zawierające zmiażdżone, martwe tkanki, opracowywane po >24 h od zranienia; rany kłute, miażdżone i postrzałowe c ew. szczepionki T T – monowalentna szczepionka przeciwko tężcowi; Td – skojarzona szczepionka przeciwko tężcowi i błonicy dla dorosłych, zawierająca zmniejszoną ilość toksoidu błonicy na podstawie: Załącznik do Komunikatu Głównego Inspektora Sanitarnego z dn. 31 października 2017 r. w sprawie Programu Szczepień Ochronnych na rok 2018, Dziennik Urzędowy Ministra Zdrowia, poz. 108 | ||
2.2.2. Krztusiec
Szczepionki (Tdap): skojarzone, zawierają antygeny pałeczki
krztuśca (tzw. bezkomórkowy komponent krztuścowy
[a]) w zmniejszonej dawce (p) oraz toksoid błoniczy w zmniejszonej
dawce (d) i tężcowy (T); należą do kategorii „nieżywych”.
Wskazania: szczepienie zalecane jako dawka przypominająca
dla osób zaszczepionych podstawowo przeciwko
krztuścowi, a zwłaszcza dla:
1) młodzieży w wieku 14–19 lat (zamiast jednej dawki przypominającej
szczepionki przeciwko tężcowi i błonicy [Td])
2) dorosłych, którzy mają lub niedługo będą mieli bliski
kontakt z niemowlętami <12. mż. (rodzice, dziadkowie,
opiekunowie, personel służby zdrowia [zwłaszcza
zatrudniony na oddziałach neonatologicznych i pediatrycznych],
personel żłobków) w celu zmniejszenia ryzyka
ciężkiego krztuśca u niemowląt (strategia kokonu)
3) kobiet w ciąży (dotyczy każdej ciąży bez względu na odstęp
między nimi – szczepienie należy wykonać między 27. a 36. tyg. ciąży (optymalnie między 28. a 32. tyg.)
4) personelu służby zdrowia mającego bezpośredni kontakt z chorymi w szpitalu lub przychodni, a także personelu
placówek przewlekłej opieki pielęgnacyjnej, przedszkoli i szkół (ze względów epidemiologicznych)
5) dorosłych, którzy chcą zmniejszyć swoje ryzyko zachorowania
na krztusiec – jednorazowo zamiast 1 dawki
przypominającej szczepienia przeciwko błonicy i tężcowi.
Przeciwwskazania: jak dla szczepienia przeciwko tężcowi i błonicy oraz dodatkowo encefalopatia w ciągu 7 dni
po poprzednim szczepieniu przeciwko krztuścowi.
Schemat szczepienia: 1 dawka i.m. co 10 lat (zastosuj
jako dawkę przypominającą szczepienia przeciwko tężcowi i błonicy zamiast 1 dawki szczepionki Td).
2.2.3. Pneumokoki
Szczepionki: 13-walentna skoniugowana (PCV-13) oraz
polisacharydowe 23-walentne (PPSV-23 – szczepionka nie
jest dostępna w Polsce, jeden z 2 producentów zakończył jej
produkcję), zawierają oczyszczone antygeny polisacharydowe
odpowiednio 13 lub 23 najczęstszych typów serologicznych
S. pneumoniae, które w szczepionce skoniugowanej
są połączone z białkiem nośnikowym zapewniającym
silniejszą i trwalszą odpowiedź immunologiczną. Należą
do kategorii „nieżywych”.
Wskazania dla osób dorosłych: szczepienie zalecane
osobom
1) w wieku >50 lat
2) wszystkim dorosłym palącym papierosy (dodatkowo
należy je pouczyć, jak porzucić nałóg)
3) z grup zwiększonego ryzyka – przewlekle chorym
- na choroby serca (z wyjątkiem nadciśnienia tętniczego), płuc (w tym astmę, przewlekłą obturacyjną chorobę płuc i rozedmę), wątroby, cukrzycę, zespół nerczycowy lub niewydolność nerek (zwłaszcza poddawanym dializie otrzewnowej)
- uzależnionym od alkoholu
- z wrodzonym lub nabytym niedoborem odporności, w tym w stanie immunosupresji, z niedoborem składowych dopełniacza lub z zaburzeniami fagocytozy (z wyjątkiem przewlekłej choroby ziarniniakowej)
- po usunięciu śledziony lub z czynnościową asplenią (szczepienie należy wykonać optymalnie ≥2 tyg. przed planowanym zabiegiem usunięcia śledziony), sferocytozą lub hemoglobinopatiami
- chorym na chłoniaka Hodgkina, chłoniaka nie-Hodgkina, białaczkę, szpiczaka lub inny nowotwór złośliwy
- z wyciekiem płynu mózgowo-rdzeniowego
- z wszczepionym implantem ślimakowym lub przed planowanym zabiegiem wszczepienia
- po przeszczepieniu narządu miąższowego.
Przeciwwskazania: uniwersalne dla wszystkich szczepionek
„nieżywych”.
Schemat szczepienia: PCV-13 i PPSV-23: 1 dawka i.m.
lub s.c. Dawkę przypominającą PPSV-23 (jedną) ≥5 lat
po pierwszej zaleca się tylko pacjentom:
1) w wieku <65 lat bez śledziony (w tym także z tzw. brakiem
czynnościowym) lub z niedoborem odporności
2) w wieku ≥65 lat szczepionym jedną dawką ze względu
na wskazania związane ze stanem zdrowia przed 65. rż.
Nie zaleca się podawania więcej niż 2 dawek PPSV-23.
Postępowanie u chorych z wybranych grup ryzyka
medycznego (z niedoborem odporności, w tym z przewlekłą
niewydolnością nerek i zespołem nerczycowym, z czynnościowym lub anatomicznym brakiem śledziony, z wyciekiem płynu mózgowo-rdzeniowego lub z wszczepionym
implantem ślimakowym)
- nieszczepieni wcześniej przeciwko pneumokokom – zaleca się podanie w pierwszej kolejności PCV-13, następnie po ≥8 tyg. – w celu rozszerzenia zakresu ochrony – 1 dawka PPSV-23 (taka sekwencja zapewnia większe stężenia swoistych przeciwciał); dawkę przypominającą PPSV-23 należy podawać zgodnie z zasadami przedstawionymi powyżej
- zaszczepieni wcześniej ≥1 dawką PPSV-23 – zaleca się podanie 1 dawki PCV-13 ≥12 mies. po ostatniej dawce PPSV-23; jeśli pacjent wymaga podania dawki przypominającej PPSV-23 (p. wyżej), należy ją podać ≥8 tyg. po PCV-13 i ≥5 lat po pierwszej dawce PPSV-23.
2.2.4. Meningokoki
Szczepionki: skoniugowane – monowalentne przeciwko
meningokokom grupy C (MCV-C) lub 4-walentne przeciwko
meningokokom grup A, C, Y, W-135 (MCV-4);
polisacharydowa przeciwko meningokokom grupy A i C
(zawierają oczyszczone antygeny polisacharydowe, które w szczepionkach skoniugowanych są połączone z białkiem
nośnikowym zapewniającym silniejszą i trwalszą
odpowiedź immunologiczną); rekombinowana monowalentna
przeciwko meningokokom grupy B (MenB). Należą
do kategorii „nieżywych”.
Wskazania: szczepionki skoniugowane i szczepionka
rekombinowana zalecane w celu profilaktyki inwazyjnej
choroby meningokokowej (sepsa, zapalenie opon mózgowo-rdzeniowych)
wywołanej przez meningokoki u nieuodpornionych
osób, a zwłaszcza:
1) z czynnościowym lub anatomicznym brakiem śledziony –
szczepienie należy wykonać optymalnie ≥2 tyg. przed
planowanym zabiegiem usunięcia śledziony
2) z upośledzeniem odporności humoralnej, szczególnie
wrodzonymi niedoborami końcowych składowych układu
dopełniacza lub properdyny
3) zakażonych HIV, z nowotworem złośliwym, chorobą
reumatyczną, przewlekłą chorobą nerek i wątroby,
leczonych immunosupresyjnie
4) leczonych ekulizumabem z powodu nocnej napadowej
hemoglobinurii lub nietypowego zespołu hemolityczno-mocznicowego
5) pracownikom laboratoriów mającym kontakt z materiałem
zakaźnym
6) uczniom i studentom, którzy zamieszkają po raz pierwszy w życiu w internacie lub domu studenckim
7) żołnierzom (lub innym służbom) w koszarach
8) dzieciom i młodzieży mieszkającej w rejonach objętych
epidemią.
Szczepionki MCV-4 i polisacharydowa są wskazane w profilaktyce zachorowań wywołanych przez meningokoki u osób podróżujących na tereny endemicznego występowania
tych zakażeń.
Przeciwwskazania: uniwersalne dla wszystkich szczepionek
„nieżywych”.
Schemat szczepienia: MCV-C i MCV-4 – dla młodzieży i dorosłych 1 dawka i.m. (polisacharydowa także s.c.);
MenB – dla młodzieży i dorosłych 2 dawki i.m. w odstępie
≥4 tyg.
2.3. Szczepienia przed podróżą zagraniczną w rejony endemiczne
Szczepienia przed podróżą mogą być:
1) obowiązkowe
2) zalecane rutynowo
3) zalecane w zależności od celu i charakteru podróży.
2.4. Szczepienia chorych z niedoborem odporności
Osoby z niedoborem odporności należą do grupy zwiększonego
ryzyka ciężkiego przebiegu chorób zakaźnych (w tym
zgonu), którym można zapobiegać poprzez szczepienia.
Ze względu na częsty kontakt z placówkami opieki zdrowotnej
większe jest również ryzyko ekspozycji na zakażenie. U tych osób należy stosować indywidualnie dostosowane
programy szczepień w celu zwiększenia ich bezpieczeństwa i skuteczności ochrony przed zakażeniami.
Chorzy z niedoborami odporności często wykazują słabszą
odpowiedź na szczepienia i mogą nie wytworzyć swoistych
przeciwciał w ilości zapewniającej ochronę przed zakażeniem
lub jej dłuższe utrzymywanie się. Podawanie tym chorym
szczepionek „nieżywych” nie wiąże się jednak ze zwiększonym
ryzykiem niepożądanych odczynów, w porównaniu z osobami zdrowymi. U chorych z upośledzonym wytwarzaniem
przeciwciał szczepionki te wykorzystuje się także w celu diagnostycznym, do oceny nasilenia zaburzeń i wskazań
do szczepień oraz leczenia substytucyjnego (IVIG).
Bezpieczeństwo szczepionek „żywych” (np. przeciwko
odrze, śwince i różyczce [MMR], ospie wietrznej, żółtej
gorączce) zależy od szczepionki i rodzaju oraz stopnia niedoboru
odporności. Ze względu na ryzyko rozwoju choroby
wywołanej przez szczepy drobnoustrojów zawarte w szczepionce
nie należy ich podawać chorym ze znacznym niedoborem
odporności (definicje i kryteria – tab. 5.). W razie
wskazań indywidualnych można szczepienie rozważyć u niektórych
pacjentów z nieznacznym niedoborem odporności.
| Tabela 5. Podział niedoborów odporności na potrzeby kwalifikacji do szczepień |
|---|
| znaczny niedobór odporności – złożony pierwotny niedobór odporności (np. ciężki złożony niedobór odporności [SCID]) – leczenie cytostatykami, w tym chemioterapia z powodu choroby nowotworowej – okres 2 mies. po przeszczepieniu narządu miąższowego lub 24 mies. po przeszczepieniu komórek krwiotwórczych – zakażenie HIV z liczbą limfocytów T CD4 <200/µl (dorośli) lub z odsetkiem CD4 <15% (dzieci) – leczenie prednizonem w dawce dobowej ≥20 mg (>2 mg/kg/24 h przy masie ciała <10 kg) lub innym GKS w równoważnej dawce przez ≥14 dni – leczenie lekami biologicznymi (np. anty-TNF, rytuksymabem, globuliną antytymocytową) |
| nieznaczny niedobór odporności – zakażenie HIV bez objawów klinicznych, z liczbą limfocytów T CD4 200–499/µl (młodzież, dorośli) lub odsetkiem CD4 15–24% (dzieci) – leczenie ogólnoustrojowo GKS przez ≥14 dni w mniejszych dawkach, niepowodujących znacznego niedoboru odporności lub podawanie GKS co 2. dzień – leczenie metotreksatem w dawce ≤0,4 mg/kg/tydz., azatiopryną w dawce ≤3 mg/kg/d lub merkaptopuryną w dawce ≤1,5 mg/kg/d |
| IDSA – Infectious Diseases Society of America na podstawie: Rubin L.G. i wsp., Clin. Infect. Dis., 2014; 58: e44–e100 |
Szczepienia zalecane i przeciwwskazane u dorosłych w zależności od rodzaju niedoboru odporności –
tab. 6. Jeśli pozwala na to stan chorego i sprawność
jego układu immunologicznego, szczepienia powinno
się wykonać przed rozpoczęciem leczenia immunosupresyjnego
lub spodziewanym niedoborem odporności z innej przyczyny. Szczepionki „żywe” należy podawać
≥4 tyg., a szczepionki inaktywowane lub podjednostkowe
≥2 tyg. przed spodziewanym upośledzeniem odporności.
Szczepienie preparatami „żywymi” można wznowić ≥2 tyg.
po zakończonym leczeniu immunosupresyjnym, ale okres
karencji waha się od 2 tyg. do 24 mies. w zależności
od przyczyny wdrożenia leczenia i jego intensywności
(tab. 6).
Dawki i droga podawania szczepionek u chorych z niedoborem
odporności są zwykle takie same jak u osób immunokompetentnych.
Wyjątkiem jest stosowanie podwójnej
dawki szczepionki przeciwko wirusowemu zapaleniu
wątroby typu B u wybranych pacjentów. Niektórym
niedoborom odporności może towarzyszyć małopłytkowość
wymagająca modyfikacji techniki wstrzyknięć szczepionek
podawanych domięśniowo. Zasady
dotyczące podawania szczepionek podczas jednej wizyty
są takie same, jak dla ogólnej populacji.
Szczególnie ważne dla pacjenta z niedoborem odporności
jest szczepienie ze względów epidemiologicznych
osób z jego najbliższego otoczenia (np. opiekunów i osób
zamieszkujących wspólnie w jednym mieszkaniu), w tym
personelu placówek opieki zdrowotnej, który zajmuje się
takimi pacjentami. Celem jest pośrednia ochrona pacjenta w wyniku zmniejszenia ryzyka ekspozycji na chorobę
zakaźną (tzw. strategia kokonowa). Zaleca się szczepienia
przeciwko szczególnie zakaźnym chorobom, zagrażającym
chorym z niedoborem odporności, takim jak: grypa, ospa
wietrzna, odra, świnka i różyczka, a niemowląt przeciwko
rotawirusom. Jeśli osoby z najbliższego otoczenia
chorego wymagają ze wskazań indywidualnych szczepienia
przeciwko poliomyelitis, należy im podać szczepionkę
inaktywowaną IPV (szczepionka „żywa” [OPV] jest przeciwwskazana
ze względu na ryzyko przeniesienia wirusa
na chorego; od kwietnia 2016 r. wycofana ze stosowania w Polsce, zgodnie z rekomendacjami WHO). Poza tym
zaleca się, aby osoby immunokompetentne
zamieszkujące z osobami z niedoborem odporności szczepić zgodnie z aktualnym
programem szczepień ochronnych dzieci i dorosłych.
| Tabela 6. Szczepienia zalecane i przeciwwskazane u dorosłych z wybranymi niedoborami odporności (wytyczne IDSA)a | ||
|---|---|---|
| Rodzaj niedoboru odporności | Szczepienia szczególnie zalecane | Szczepionki przeciwwskazane (P), inne szczepienia (I), uwagi (U) |
| pierwotne | ||
| pierwotny (wrodzony) niedobór składników dopełniacza | pneumokoki (PCV-13 + PPSV-23) meningokoki grypa | P: nie ma. I: zgodnie z PSO. U: 1) zwiększone ryzyko inwazyjnych zakażeń bakteriami otoczkowymi; 2) zachorowanie na grypę sprzyja inwazyjnym zakażeniom bakteryjnym |
| wrodzone defekty komórek fagocytujących | grypa pneumokoki (PCV-13 + PPSV-23)b przewlekła choroba ziarniniakowa lub neutropenia cykliczna – szczepionki zawierające „żywe” wirusy (MMR, p. ospie wietrznej) | P: 1) zawierające żywe bakterie (np. BCG); 2) niedobór cząsteczek adhezyjnych, uwalniania czynników cytotoksycznych granulocytów (np. zespół Chédiaka i Higashiego) lub nieokreślone – szczepionki zawierające „żywe” wirusy (np. MMR, p. ospie wietrznej). I: inaktywowane i podjednostkowe zgodnie z PSO. U: 1) zwiększone ryzyko inwazyjnych zakażeń gronkowcowych, którym sprzyja zachorowanie na grypę; 2) podanie BCG chorym na przewlekłą chorobę ziarniniakową grozi uogólnionym zakażeniem prątkiem BCG; 3) zespołowi Chédiaka i Higashiego oraz niedoborowi cząsteczek adhezyjnych towarzyszy upośledzenie czynności limfocytów T cytotoksycznych oraz komórek NK; niektóre zaburzenia czynności neutrofilów mogą współistnieć z upośledzeniem funkcji limfocytów, dlatego przy braku rozpoznania molekularnego podłoża zaburzeń fagocytozy nie zaleca się stosowania szczepionek zawierających „żywe” wirusy |
| wrodzone zaburzenia wytwarzania cytokin lub aktywacji komórek przez cytokiny | pneumokoki (PCV-13 + PPSV-23) | P: ew. stosowanie szczepionek „żywych” skonsultować ze specjalistą. I: inaktywowane i podjednostkowe zgodnie z PSO. U: niejednorodna grupa, wciąż wykrywa się też nowe zaburzenia, a w wielu przypadkach towarzyszy im upośledzenie odpowiedzi na zakażenia wirusowe (np. upośledzenie produkcji IFN-α lub IFN-γ) lub bakteryjne (np. zaburzenia osi IL-12/IFN-γ), co stanowi przeciwwskazanie do podania odpowiednich szczepionek „żywych” |
| łagodny niedobór przeciwciał | zespół ataksja–teleangiektazja lub polisacharydowy niedobór odporności (SPAD) – pneumokoki (PCV-13 + PPSV-23) | P: nie ma. I: zgodnie z PSO. U: 1) pacjenci mogą wytworzyć przynajmniej częściową odpowiedź na szczepienia; 2) wskazane monitorowanie odpowiedzi poszczepiennej w celu oceny stopnia upośledzenia odporności oraz poziomu ochrony przed chorobami zakaźnymi |
| ciężki niedobór przeciwciał wymagający leczenia substytucyjnego (IVIG) złożone niedobory odporności | grypac | P: szczepionki „żywe” d. I: „nieżywe” (inne niż przeciwko grypie) – niezalecane rutynowo. U: 1) rozważyć szczepienie szczepionkami „nieżywymi” w celu oceny stopnia upośledzenia układu odporności przed rozpoczęciem leczenia IVIG; 2) w pospolitym zmiennym niedoborze odporności możliwa jest odpowiedź poszczepienna na antygeny białkowe i polisacharydowe; 3) w agammaglobulinemii szczepienia wykonuje się rzadko – chorzy nie wytwarzają przeciwciał, ale możliwe jest wytworzenie odpowiedzi T-komórkowej; 4) pacjenci otrzymujący IVIG z powodu częściowego upośledzenia produkcji przeciwciał mogą odnieść korzyści ze szczepienia przeciwko grypie – IVIG mogą nie zawierać przeciwciał przeciwko krążącemu aktualnie szczepowi wirusa grypy |
| nabyte | ||
| HIV | ||
| nieznaczny niedobór odpornościd | grypa pneumokoki (PCV-13 + PPSV-23) meningokoki WZW typu B wirus brodawczaka ludzkiego (HPV-4) odra (MMR; u nieuodpornionych) ospa wietrzna (szczepionką nieskojarzoną) | P: nie ma. I: zgodnie z PSO. U: 1) HPV-4 preferowana ze względu na profilaktykę brodawek płciowych; 2) uzupełnić zaległe szczepienia, zanim wystąpi znaczny niedobór odporności |
| znaczny niedobór odpornościd | grypa pneumokoki (PCV-13 + PPSV-23) meningokoki WZW typu B wirus brodawczaka ludzkiego (HPV-4) | P: szczepionki „żywe”. I: szczepionki inaktywowane i podjednostkowe zgodnie z PSO. U: jw. |
| nowotwory złośliwe | grypaf pneumokoki (PCV-13 + PPSV-23) | P: w trakcie chemioterapii – szczepionki „żywe”. I: 1) „nieżywe” zgodnie z PSO; 2) szczepienia (w tym szczepionkami „żywymi”) można wznowić zgodnie z PSO 3 mies. po zakończeniu leczenia przeciwnowotworowegof. U: 1) nie szczepić w okresie intensywnej chemioterapii (indukującej, konsolidującej); szczepionki „nieżywe” można rozważyć w czasie chemioterapii podtrzymującej, ale nie wlicza się ich do schematu szczepienia, chyba że badania serologiczne potwierdzą obecność swoistych przeciwciał w ochronnym stężeniu; 2) u pacjentów, którzy ukończyli schemat szczepień przed rozpoczęciem chemioterapii, można rozważyć podanie dawek przypominających, jeśli poziom swoistych przeciwciał jest poniżej uznanych wartości ochronnych |
| HCT | ||
| przed zabiegiem | uzupełnić brakujące szczepienia chorego zgodnie z PSO (w tym rozważyć dawki przypominające)e ospa wietrzna (u pacjentów podatnych na zakażenie)e | P: szczepionki „żywe” w ciągu miesiąca przed rozpoczęciem leczenia kondycjonującego. I: zgodnie z PSO. U: w celu uzyskania optymalnej odpowiedzi szczepionki „nieżywe” podać ≥2 tyg., a „żywe”e ≥4 tyg. przed rozpoczęciem leczenia kondycjonującego |
| po zabiegug | grypa (rozważyć 2 dawki) pneumokoki (PCV-13 [3 dawki] + PPSV-23i [1 dawka]) Haemophilus influenzae (3 dawki)j meningokoki krztusiec, błonica, tężeck WZW typu B (3 lub 4 dawki) poliomyelitis (IPV; 3 dawki) odra, świnka, różyczka (MMR; 2 dawki)g,l ospa wietrzna (2 dawki)g,ł | P: 1) „żywe” w ciągu 24 mies. po HCT lub dłużej, gdy obecna immunosupresja lub aktywna GvHD; 2) BCG. I: rozważyć szczepienie przeciwko HPV. U: 1) szczepienia szczepionkami „nieżywymi” (w tym przeciwko grypie) można wznowić 6 mies. po HCT, a „żywymi” ≥24 mies. po HCTg; 2) zwiększone ryzyko powikłań grypy i zgonu z tego powodu oraz inwazyjnej choroby pneumokokowej (do kilku lat po HCT) |
| biorcy narządów miąższowych | ||
| przed zabiegiem | pneumokoki (PCV-13 + PPSV-23) WZW typu B (u anty-HBs ujemnych chorych) WZW typu A (u seroujemnych) | P: „żywe” w ciągu 4 tyg. przed przeszczepieniem. I: 1) uzupełnić zaległe szczepienia zgodnie z PSO; 2) rozważyć szczepienie przeciwko HPV. U: 1) sprawdzić i ew. uzupełnić brakujące szczepienia u dawcy zgodnie z PSO (nie podawać szczepionek „żywych” w ciągu 4 tyg. przed pobraniem narządu); 2) zwiększone ryzyko brodawek płciowych po przeszczepieniu |
| po zabiegu | grypa (rozważyć 2 dawki) pneumokoki (jw. jeśli nie wykonano przed zabiegiem) WZW typu Bm | P: szczepionki „żywe”. I: zgodnie z PSO. U: szczepienia szczepionkami „nieżywymi” można wznowić po upływie 26 mies. od zabiegu (w przypadku grypy 2 mies.) |
| a szczegółowe informacje na temat poszczególnych szczepień i ich schematów b Nie dotyczy chorych na przewlekłą chorobę ziarniniakową (nie wiąże się ze zwiększonym ryzykiem inwazyjnej choroby pneumokokowej). c u pacjentów z zachowaną resztkową produkcją przeciwciał d U wybranych pacjentów z częściowymi niedoborami odpowiedzi T-komórkowej można – po konsultacji ze specjalistą – rozważyć szczepienie szczepionkami „żywymi” na podstawie wyników oceny subpopulacji limfocytów (CD4 lub CD3 i CD8) i odpowiedzi na mitogeny. e kryteria i definicje – tab. 5. f Z wyjątkiem chorych leczonych przeciwciałami przeciwko limfocytom B; szczepienia zgodnie z PSO u tych chorych można wznowić ≥6 mies. po zakończeniu terapii. g Jeśli nie stwierdza się immunosupresji (tab. 5.), GvHD lub innych uznanych przeciwwskazań. h Pacjentów należy traktować jak nigdy nieszczepionych i powtórzyć zalecane szczepienia wg schematów podstawowych. i 12 mies. po HCT, jeśli nie występuje GvHD (chorym z GvHD podać czwartą dawkę PCV-13, gdyż PPSV-23 nie jest u nich immunogenna). j Szczepionki nie są zarejestrowane u dorosłych (zgodnie z ChPL są przeznaczone dla dzieci do ukończenia 5. lub 7. rż. [zależnie od preparatu] – postępowanie off-label), ale ich podanie wydaje się bezpieczne. k 1 dawka dTpa + 2 dawki Td (silniejszą odpowiedź immunologiczną uzyskuje się u tych chorych po szczepionce DT i należy rozważyć jej zastosowanie w miejsce Td; szczepionki DT nie są zarejestrowane u dorosłych, a zgodnie z ChPL są przeznaczone dla dzieci do ukończenia 7. rż., jednak dorośli po HCT dobrze tolerują te preparaty [postępowanie off-label]). l Przed szczepieniem wykonać badanie swoistych przeciwciał przeciwko wirusowi odry (a u kobiet w wieku rozrodczym także przeciwko wirusowi różyczki) i rozważyć szczepienie tylko u pacjentów z ujemnym wynikiem. ł Przed szczepieniem wykonać badanie swoistych przeciwciał przeciwko wirusowi ospy wietrznej i półpaśca, a szczepienie rozważyć tylko u pacjentów z ujemnym wynikiem. m u chorych po przeszczepieniu wątroby z powodu przewlekłego WZW typu B w celu uniknięcia konieczności stosowania przez całe życie swoistej immunoglobuliny przeciwko wirusowi WZW typu B BCG – szczepionka przeciwko gruźlicy, GvHD – choroba przeszczep przeciwko gospodarzowi, HCT – przeszczepienie komórek krwiotwórczych, HIV – ludzki wirus nabytego niedoboru odporności, HPV-4 – 4-walentna szczepionka przeciwko wirusowi brodawczaka ludzkiego, IDSA – Infectious Diseases Society of America, IPV – inaktywowana szczepionka przeciwko poliomyelitis, IVIG – immunoglobuliny podawane dożylnie, MMR – skojarzona szczepionka przeciwko odrze, śwince i różyczce, PCV-13 -13-walentna skoniugowana szczepionka przeciwko pneumokokom, PPSV-23 – 23-walentna polisacharydowa szczepionka przeciwko pneumokokom, PSO – program szczepień ochronnych na podstawie: Rubin L.G. i wsp. Clin. Infect. Dis., 2014; 58: e44–e100 | ||
Szczególną grupą są chorzy po HCT. Po HCT dochodzi
do osłabienia odporności wskutek braku swoistych antygenowo
limfocytów u biorcy przed przeszczepieniem, zniszczenia u biorcy limfocytów B pamięci immunologicznej,
leczenia immunosupresyjnego, GvHD i braku swoistych
antygenowo limfocytów u dawców. Osoby po HCT należy
więc traktować jak nigdy nieszczepione i ponownie wykonać
zalecane szczepienia według schematów podstawowych,
gdyż większość biorców traci odporność nabytą w wyniku
wcześniejszych szczepień. Szczepienia wykonuje się w różnym czasie po HCT – nie wcześniej niż po upływie
6–12 mies., w zależności od stanu układu odpornościowego
(tab. 6.). Odporność po szczepieniach wykonanych
przed HCT może się utrzymywać przez kilka miesięcy
po przeszczepieniu. Uzupełnienie szczepień biorcy (lub
podanie dawek przypominających) jeszcze przed HCT
stwarza szansę, że pacjent będzie chroniony przed zachorowaniem w tym okresie po zabiegu, kiedy wykonywanie
szczepień nie jest wskazane ze względu na małe prawdopodobieństwo
uzyskania odpowiedzi immunologicznej lub
przeciwwskazane ze względu na ryzyko niepożądanych
odczynów poszczepiennych.
Szczegółowe informacje na temat poszczególnych szczepień i ich schematów.
2.5. Szczepienie osób z zaburzeniami krzepnięcia
Ze względu na ryzyko powstania krwiaka po wstrzyknięciu
szczepionki przeznaczone do podawania i.m. u osób z zaburzeniami
krzepnięcia często stosuje się s.c. lub śródskórnie.
Takie postępowanie budzi jednak obawy, że skuteczność
kliniczna szczepienia może być zmniejszona. Jeżeli chory
ze skazą krwotoczną musi otrzymać szczepionkę przeciwko
WZW typu B lub inną podawaną i.m., należy ją
podać i.m., jeśli lekarz uzna, że szczepienie tą drogą jest
stosunkowo bezpieczne. Wymaga to znajomości ryzyka
wystąpienia krwawienia u pacjenta. W przypadku wskazań
do szczepienia przeciwko grypie można wybrać szczepionkę
przeznaczoną do podawania śródskórnie (IDFlu).
Wstrzyknięcia domięśniowe prawdopodobnie są bezpieczne,
jeśli liczba płytek krwi wynosi ≥30 000–50 000/µl.
Jeżeli chory otrzymuje brakujące czynniki krzepnięcia lub
inne podobne leczenie, można zlecić szczepienie i.m. wkrótce
po otrzymaniu takiego preparatu (u chorych na hemofilię
należy jednak unikać szczepienia w dniu podania czynnika
krzepnięcia, gdyż może to zwiększyć ryzyko powstania
inhibitora egzogennego czynnika krzepnięcia).
Do szczepienia i.m. trzeba użyć cienkiej igły (≤0,5 mm
[≥23 G]), nie rozcierać miejsca wstrzyknięcia, ale zastosować
mocny ucisk przez ≥2 min. Pacjenta należy poinformować o ryzyku powstania krwiaka w miejscu wstrzyknięcia. U 4% ze 153 osób z hemofilią podanie szczepionki
przeciwko WZW typu B igłą o średnicy ≤0,5 mm (23 G)
ze stałym uciskiem miejsca wstrzyknięcia przez 1–2 min
spowodowało wylew krwawy, ale żaden z tych chorych
nie wymagał z tego powodu podania preparatu czynnika
krzepnięcia. Nie wiadomo jednak, czy po podaniu antygenów,
które powodują bardziej nasilone reakcje miejscowe
(np. antygeny pałeczek krztuśca), częstość tworzenia się
wylewów krwawych jest równie mała.
U osób otrzymujących leki przeciwkrzepliwe obowiązują
takie same zasady podawania szczepionek domięśniowo
jak u osób z zaburzeniami czynników krzepnięcia.
2.6. Szczepienia a stosowanie leków przeciwdrobnoustrojowych
Ogólnie stosowanie leków przeciwdrobnoustrojowych nie
jest przeciwwskazaniem do szczepień, ponieważ leki te nie
wywierają żadnego wpływu na odpowiedź immunologiczną
na szczepienie. Wyjątkiem jest szczepienie przeciwko ospie
wietrznej lub półpaścowi w trakcie leczenia acyklowirem
lub walacyklowirem, gdyż są one aktywne także wobec
atenuowanych wirusów zawartych w obu szczepionkach, co
może zmniejszyć skuteczność kliniczną szczepienia. Leki
te należy odstawić ≥24 h przed szczepieniem przeciwko
ospie wietrznej lub przeciwko półpaścowi. Nie należy ich
także stosować do 14 dni od podania tych szczepionek.
Nie ma natomiast danych wskazujących na negatywny
wpływ powszechnie stosowanych leków przeciwwirusowych
na szczepienie przeciwko odrze, śwince i różyczce (MMR).
Piśmiennictwo:
1. Załącznik do Komunikatu Głównego Inspektora Sanitarnego z dnia 29 października 2012 r. w sprawie Programu Szczepień Ochronnych przeciw chorobom zakaźnym w 2013 r. Dziennik Urzędowy Ministra Zdrowia, poz. 78 (30.10.2012 r.)
2. Rozporządzenie Ministra Zdrowia z dnia 23 grudnia 2002 r. w sprawie niepożądanych odczynów poszczepiennych (Dz. U. Nr 241, poz. 2097 z późn. zm.)
3. Bridges C.B., Woods L., Coyne-Beasley T. i wsp.: Advisory Committee on Immunization Practices (ACIP). Recommended immunization schedule for adults aged 19 years and older – United States, 2013. MMWR, 2013; 62: 9–18
4. Fiore A.E., Uyeki T.M., Broder K. i wsp.: Prevention and control of seasonal influenza with vaccines: recommendations of the Advisory Committee on Immunization Practices (ACIP). MMWR, 2010; 59 (RR 8): 1–64 (tłum. Med. Prakt., wyd. specj. 3/2010; http://www.mp.pl/szczepienia/artykuly/wytyczne/show.html?id=70669)
5. Grohskopf L., Uyeki T., Bresee J. i wsp.: Prevention and control of seasonal influenza with vaccines: recommendations of the Advisory Committee on Immunization Practices (ACIP). MMWR, 2012; 61 (32): 613–618 (tłum. Med. Prakt. Szczep., 3/2012, s. 45–50; http://www.mp.pl/szczepienia/artykuly/wytyczne/show.html?id=76050)
6. Kroger A.T., Sumaya C.V., Pickering L.K. i wsp.: General recommendations on immunization. Recommendations of the Advisory Committee on Immunization Practices. MMWR, 2011; 60: 1–61 (tłum. Med. Prakt. Szczep., 1–4/2012; http://www.mp.pl/szczepienia/artykuly/wytyczne/show.html?id=70660, http://www.mp.pl/szczepienia/artykuly/wytyczne/show.html?id=71734, http://www.mp.pl/szczepienia/artykuly/wytyczne/show.html?id=76255, http://www.mp.pl/szczepienia/artykuly/wytyczne/show.html?id=80141)
7. Centers for Disease Control and Prevention: Updated recommendations for prevention of invasive pneumococcal disease among adults using the 23 valent pneumococcal polysaccharide vaccine (PPSV23). MMWR, 2010; 59: 1102–1106 (oprac. www.mp.pl/szczepienia/artykuly/wytyczne)
8. Bennett N.M., Whitney C.G. Moore M. i wsp.: Use of 13-valent pneumococcal conjugate vaccine and 23-valent pneumococcal polysaccharide vaccine for adults with immunocompromising conditions: recommendations of the Advisory Committee on Immunization Practices (ACIP). MMWR, 2012; 61: 816—819 (tłum. Med. Prakt. Szczep., 1/2013, s. 29–34; www.mp.pl/szczepienia/artykuly/wytyczne)
9. Plotkin S.A, Orenstein W.A., Offit P.A. (red.): Vaccines, wyd. 6; Elsevier, 2013
10. van Assen S., Agmon Levin N., Elkayam O. i wsp.: EULAR recommendations for vaccination in adult patients with autoimmune inflammatory rheumatic diseases. Ann. Rheum. Dis., 2011; 70: 414–422 (tłum. Med. Prakt. 10/2011, s. 52–64; www.mp.pl/szczepienia/artykuly/wytyczne)















