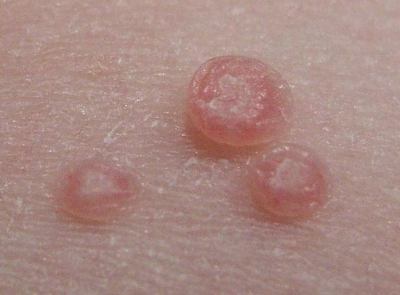
1. Opryszczka błony śluzowej jamy ustnej i gardła: kandydoza, zapalenie aftowe, "choroba rąk, stóp i jamy ustnej" (zakażenie Coxsackie, enterowirusowe), rumień wielopostaciowy (zespół Stevensa i Johnsona).
2. Opryszczka narządów płciowych: kiła, wrzód weneryczny, półpasiec.
Leczenie
Leczenie przyczynowe
Leki przeciwwirusowe (acyklowir, walacyklowir) podawane ogólnoustrojowo zmniejszają nasilenie objawów zakażenia pierwotnego i nawrotowego, ale nie eliminują wirusa utajonego i nie zmniejszają ryzyka zakażenia innych osób ani częstości i ciężkości nawrotów po zaprzestaniu leczenia.
1. Opryszczka narządów płciowych: leki w postaci do stosowania miejscowego są nieskuteczne.
- zakażenie pierwotne – acyklowir p.o. 400 mg co 8 h lub 200 mg co 4–5 h (5 × dz.) przez 7–10 dni, lub walacyklowir p.o. 1000 mg co 12 h przez 7–10 dni; leczenie można przedłużyć, jeśli zmiany nie ustąpiły całkowicie po 10 dniach
- zakażenia nawrotowe (okresowe leczenie nawrotów) – leczenie najlepiej rozpocząć w okresie objawów zwiastunowych, najpóźniej w dniu wystąpienia wykwitów; acyklowir p.o. 400 mg lub 800 mg co 8 h, lub 800 mg co 12 h przez 5 dni; albo walacyklowir p.o. 500 mg co 12 h przez 3 dni lub 1000 mg co 24 h przez 5 dni
2. Ciężka (rozsiana) postać zakażenia HSV: acyklowir i.v. 5–10 mg/kg co 8 h przez 2–7 dni lub do uzyskania poprawy klinicznej, następnie p.o. (w sumie ~10 dni leczenia w zależności od stanu klinicznego).
3. Opryszczka wargowa lub błony śluzowej jamy ustnej i gardła
- zakażenie pierwotne – w razie dużej dynamiki i nasilenia zmian lub u osób z obniżoną odpornością (niezależnie od przyczyny) stosuje się acyklowir p.o. 200 mg co 4–5 h (5 × dz.) przez 3–5 dni dni lub walacyklowir p.o. 1000 mg co 12 h przez 3–5 dni
- zakażenia nawrotowe (okresowe leczenie nawrotów o nasilonym przebiegu) – leczenie najlepiej rozpocząć w okresie objawów zwiastunowych, najpóźniej w dniu wystąpienia wykwitów; acyklowir p.o. 200 mg co 4–5 h (5 × dz.) przez 3–5 dni lub walacyklowir p.o. 1000 mg p.o. co 12 h przez 1 dzień lub 500 mg co 12 h przez 3 dni; w opryszczce wargowej o łagodniejszym przebiegu skuteczny jest również acyklowir w postaci kremu (5 × dz.)
4. Opryszczka u kobiet w ciąży: stosuje się acyklowir, uważany za lek bezpieczny dla płodu. Leczenie pierwotnego zakażenia lub nawrotu – p. wyżej. U kobiet w ciąży z nawrotową opryszczką narządów płciowych należy rozważyć profilaktyczne stosowanie acyklowiru od 36. tygodnia ciąży – zmniejsza to ryzyko nawrotu opryszczki narządów płciowych (HSV-2) podczas porodu i potrzeby wykonywania cięcia cesarskiego z tego powodu, a także ryzyko zakażenia noworodka.
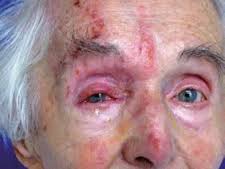
5. Opryszczka oczna: acyklowir w postaci maści ocznej; leczenie powinien prowadzić okulista.
Leczenie objawowe
W razie potrzeby stosuje się leki przeciwgorączkowe i przeciwbólowe.
Powikłania
Wtórne zakażenia bakteryjne lub grzybicze wykwitów, zakażenie rozsiane (m.in. przełyku, nadnerczy, płuc, stawów, OUN), rumień wielopostaciowy (75% przypadków towarzyszy zakażeniu HSV). Zakażenie noworodka (HSV-1 lub HSV-2) – najczęściej w postaci rozsianych pęcherzykowych wykwitów na skórze, możliwe też ciężkie zapalenie mózgu, wątroby i innych narządów prowadzące do zgonu. Do zakażenia najczęściej dochodzi w okresie okołoporodowym podczas pierwotnego (ryzyko przeniesienia zakażenia 30–50%) lub nawrotowego (ryzyko <1%) zakażenia u matki. Opryszczka dróg rodnych w czasie ciąży zwiększa ryzyko porodu przedwczesnego, opóźnienia rozwoju wewnątrzmacicznego płodu i samoistnego poronienia. Opryszczka narządów płciowych (lub nawet objawy zwiastunowe tej choroby) u ciężarnej przed porodem jest wskazaniem do cięcia cesarskiego.
Rokowanie
Choroba o przebiegu nawracającym przez całe życie. Do zgonu dochodzi rzadko, głównie u noworodków, u osób z ciężkim niedoborem odporności lub w przebiegu zapalenia mózgu.
Zapobieganie
Szczepionka niedostępna.
1. Profilaktyka pierwotna: Unikanie ryzykownych kontaktów seksualnych. Używanie prezerwatywy lateksowej podczas stosunku zmniejsza ryzyko zakażenia, ale go nie eliminuje (możliwe wykwity o innej lokalizacji). Osoby zakażone powinny informować partnerów o chorobie przed podjęciem współżycia seksualnego (ryzyko zakażenia także w okresie bezobjawowym). W przypadku opryszczki narządów płciowych lub objawów zwiastunowych nie należy podejmować kontaktów seksualnych z osobami zdrowymi. Kobiety w ciąży, które chorowały na opryszczkę narządów płciowych w przeszłości, powinny o tym informować lekarza. Kobiety zdrowe, których partnerzy chorowali na opryszczkę narządów płciowych, nie powinny podejmować współżycia płciowego w III trymestrze ciąży.
2. Profilaktyka wtórna (przewlekłe leczenie supresyjne): u osób z częstymi i uciążliwymi nawrotami stosuje się acyklowir p.o. 400 mg co 12 h lub walacyklowir p.o. 500 mg, lub 1000 mg co 24 h (potwierdzono bezpieczeństwo i skuteczność stosowania codziennie acyklowiru przez 6 lat, a walacyklowiru przez rok). Leczenie zmniejsza częstość nawrotów i poprawia jakość życia; podczas przyjmowania leków mniejsze ryzyko zakażenia partnera HSV-2.