Skróty: BCG – szczepionka przeciwko gruźlicy, DTPa – szczepionka przeciwko błonicy, tężcowi i krztuścowi (bezkomórkowa), dTpa – szczepionka zawierająca toksoid tężcowy i zmniejszone dawki toksoidu błoniczego oraz bezkomórkowych komponentów krztuśca, Hib – Haemophilus influenzae typu b, NOP – niepożądany odczyn poszczepienny, PSO – program szczepień ochronnych
Streszczenie
W dobie zmniejszającego się zaufania do immunizacji czynnej dbałość o prawidłową realizację szczepień ochronnych powinna być priorytetem lekarzy i pielęgniarek. W niniejszym artykule przedstawiono najważniejsze z punktu widzenia pediatry przykłady błędów popełnianych przy wykonywaniu szczepień ochronnych oraz zaproponowano metody ich zapobiegania w codziennej praktyce lekarskiej i pielęgniarskiej.Wprowadzenie
Realizacja szczepień ochronnych, jako procedury
stosowanej rutynowo, obowiązkowej dla całej populacji,
wiąże się z ryzykiem popełniania różnych
błędów medycznych. Jednymi z najczęstszych są
błędy wykonawcze. Termin „błąd wykonawczy”
jest praktycznie tożsamy z pojęciem „błąd techniczny” i często zastępuje to pojęcie w aktualnym
piśmiennictwie dotyczącym błędów medycznych.1
Należy podkreślić, że choć w przypadku szczepień
ochronnych takie błędy najczęściej popełniają
pielęgniarki realizujące podanie szczepionki, to
jednak błąd wykonawczy/techniczny może dotyczyć
również lekarza kwalifikującego pacjenta
do szczepienia ochronnego. Nieprawidłowa procedura
wykonywania szczepienia przez personel
medyczny może mieć związek z występowaniem
niepożądanych odczynów poszczepiennych (NOP) i ich niekorzystnych konsekwencji dla pacjenta. W obliczu obserwowanego w ostatnich latach
nasilenia postaw antyszczepionkowych w społeczeństwie i zmniejszenia zaufania do szczepień,
dążenie do ograniczenia występowania NOP wynikających – bądź co bądź – z niedopatrzenia personelu
wydaje się szczególnie istotne.
Nie wiadomo, jak często przy podawaniu szczepionek w Polsce powstają błędy wykonawcze. Według
danych brytyjskich dotyczyły one 3,7% wszystkich
szczepień ochronnych wykonanych w Wielkiej
Brytanii w latach 2009–2011.2 Bundy i wsp., którzy
badali zjawisko błędu medycznego, proponują
uwzględniać w analizie zdarzeń związanych z realizacją
szczepień ochronnych 5 czynników (z ang.
the 5 rights – pięć zasad): right patient, right medication,
right dosage, right time, right route, czyli
właściwy pacjent, właściwy lek, właściwa dawka,
właściwy czas i właściwa droga podania.3 W niniejszym
artykule opisano wybrane błędy wykonawcze
oraz wynikające z nich NOP, z którymi najczęściej
spotykają się lekarze POZ zajmujący się szczepieniami
ochronnymi w naszym kraju. Skoncentrowano
się na najważniejszych sytuacjach praktycznych
wynikających z przeglądu piśmiennictwa, obserwacji
klinicznych i doświadczeń autorów nabytych w poradni konsultacyjnej do spraw szczepień
ochronnych działającej w ramach Poradni Chorób
Zakaźnych przy Klinice Pediatrii i Chorób Infekcyjnych
we Wrocławiu.
Zaszczepienie niewłaściwego pacjenta
Sporadycznie przy podawaniu szczepionki zdarza się pomylić pacjentów, zwykle rodzeństwo (ok. 50% przypadków).3 Obecność więcej niż jednego dziecka na wizycie szczepiennej jest uznanym czynnikiem ryzyka błędu medycznego, co wynika z konieczności przeprowadzenia dwóch konsultacji na raz oraz specyfiki pacjentów z tej grupy wiekowej (zwykle trudno jest prowadzić wywiad i badanie, a nawet wykonać samo szczepienie, jeśli w gabinecie jednocześnie przebywa dwoje lub więcej dzieci). Jeśli w gabinecie pediatry lub pielęgniarki rzeczywiście musi jednocześnie przebywać więcej niż jedno dziecko, warto postępować ściśle według określonego schematu, wykonując wszystkie działania po kolei – najpierw należy zebrać wywiad dotyczący jednego dziecka, zbadać je, zakwalifikować do szczepienia, wypełnić dokumentację i zlecić szczepienie, a dopiero po zakończeniu tych działań analogiczną procedurę przeprowadzić u kolejnego dziecka. Podobna zasada powinna dotyczyć pracy pielęgniarki – najpierw szczepienie i wypełnianie pełnej dokumentacji jednego dziecka, a po zakończeniu całego procesu przejście do szczepienia drugiego dziecka. Przed samym szczepieniem warto jeszcze raz sprawdzić dane osobowe dziecka. W celu zmniejszenia ryzyka pomyłek w trakcie zbierania wywiadu czasami konieczne jest również umiejętne pokierowanie wypowiedzi rodziców/opiekunów dzieci, którzy mają tendencję do opowiadania o wszystkich dzieciach na raz.
Inny lub niewłaściwie przygotowany preparat szczepionki
Stosunkowo często zdarzają się także błędy związane z zastosowaniem niewłaściwego preparatu
(ok. 1/3 wszystkich błędów technicznych).2 Według
danych brytyjskich najczęściej wynikają one z pomylenia
preparatów, których nazwy zaczynają się
na tę samą literę, a w dalszej kolejności z podobieństwa
opakowań, nieuporządkowanego przechowywania
szczepionek w lodówce oraz niewystarczającego
przygotowania merytorycznego personelu (z niewiedzy na temat preparatu zalecanego
dla danego wieku zdarza się, że dzieci otrzymują
preparat przeznaczony dla dorosłych). Ostatnio
bardzo częstym błędem w Polsce jest niewłaściwa
kwalifikacja wiekowa do wykonania szczepienia.
Zwykle dotyczy to podania szczepionki zawierającej
toksoid tężcowy oraz zmniejszone dawki
toksoidu błoniczego i bezkomórkowych komponentów
krztuśca (dTpa, zarejestrowana od 4. rż.)
jako szczepienia przypominającego w 6. roku życia.
Ta niezalecana praktyka była usprawiedliwiona
przejściowym brakiem dostępu bezkomórkowych
preparatów z „dużą” dawką komponentów krztuśca
(DTPa) zalecanych u dzieci w 6. roku życia. Decyzję o podaniu mniej immunogennej szczepionki
dTpa zamiast DTPa można podjąć w ostateczności,
gdy rzeczywiście w najbliższym czasie zastosowanie
DTPa będzie niemożliwe. Z obserwacji autorów
artykułu wynika jednak, że w niektórych przychodniach
(również prywatnych) dzieci w 6. roku
życia nadal otrzymują szczepionkę dTpa mimo
dostępności preparatu DTPa (przede wszystkim w sektorze państwowym), co jest niezgodne z zapisami w Programie Szczepień Ochronnych (PSO) i zaleceniami Polskiego Towarzystwa Wakcynologii
(p. Med. Prakt. Szczepienia 2/2017, s. 31–33 – przyp. red.).4 Takie praktyki zapewne wynikają z usankcjonowania
suboptymalnego postępowania, które
było konieczne i uzasadnione jakiś czas temu.
Mnogość szczepionek nieskojarzonych przewidzianych w polskim PSO sprzyja powstawaniu
pomyłek. Przypadkowe zastosowanie niewłaściwego
preparatu szczepionki, na przykład podanie
na pierwszej wizycie szczepiennej inaktywowanej
szczepionki przeciwko poliomyelitis (IPV) zamiast
przeciwko Haemophilus influenzae typu b (Hib),
zwykle nie wiąże się z większym ryzykiem NOP.
Nawet przypadkowe podanie więcej niż jednej
dawki tego samego preparatu podczas jednej wizyty
raczej nie skutkuje poważnymi konsekwencjami.
Mimo braku danych dotyczących bezpieczeństwa
stosowania podwójnych dawek większości preparatów,
od wielu lat postępuje się tak u pacjentów z upośledzeniem układu immunologicznego
(np. podaje się im podwójne dawki szczepionki
przeciwko wirusowemu zapaleniu wątroby [WZW]
typu B, które są dobrze tolerowane). Pewne ryzyko pomyłki związane jest także ze stosowaniem
preparatów wysoce skojarzonych. Wykazano,
że preparaty typu „6 w 1” (DTPa-Hib-IPV-HBV),
które są dostępne w postaci ampułkostrzykawek
gotowych do podania, wiążą się z mniejszym ryzykiem
popełnienia błędu niż preparaty wymagające
przygotowania szczepionki przed podaniem (rozpuszczenia
liofilizowanej komponenty Hib załączonej w osobnej fiolce w postaci proszku). Wiadomo,
że preparaty wymagające rekonstytucji, w porównaniu z preparatami gotowymi do podania,
realnie zwiększają ryzyko ominięcia komponenty
Hib (ok. 1 przypadek na 47 szczepień) jak również
wydłużają czynności pielęgniarskie (o 34 s, czyli
prawie o 50%).5
Niewłaściwe przechowywanie szczepionek
Preparaty szczepionek należy przechowywać i transportować w ściśle określonych warunkach chłodniczych (tzw. łańcuch chłodniczy), a niezachowanie tej zasady może skutkować poważnymi konsekwencjami dla pacjenta. Jednym z bardziej spektakularnych przykładów takich sytuacji jest epidemia polio, która wybuchła w 2010 roku w Tadżykistanie w wyniku zmniejszenia odporności zbiorowiskowej związanej z powszechnym stosowaniem źle przechowywanych i stąd nieaktywnych doustnych szczepionek przeciwko poliomyelitis (OPV). W konsekwencji przerwania łańcucha chłodniczego i zdezaktywowania szczepionki na polio chorowały dzieci zaszczepione zgodnie z zaleceniami.6 Choć trudno za to wydarzenie winić lekarzy czy pielęgniarki, którzy nieświadomie podawali pacjentom nieaktywną szczepionkę OPV, przykład ten uzmysławia, że praktycznie każdy etap związany ze szczepieniami ochronnymi – począwszy od produkcji, przez jego dystrybucję, a skończywszy na jego podaniu – wiąże się z ryzykiem wystąpienia zdarzeń niepożądanych.
Kwalifikacja do szczepienia jako źródło błędu wykonawczego
Błędy wykonawcze dotyczące szczepień ochronnych nie są wyłączną domeną personelu pielęgniarskiego, bezpośrednio odpowiedzialnego za wykonanie wstrzyknięcia, lecz również lekarzy kwalifikujących do szczepienia. W szeroko rozumianej definicji błędu technicznego/wykonawczego należy również uwzględnić nieprawidłową kwalifikację pacjenta do szczepienia, które jest niewskazane lub wręcz przeciwwskazane.
Zaszczepienie mimo przeciwwskazań
Kwalifikacja do szczepienia pacjentów z przeciwwskazaniami do jego przeprowadzenia wiąże się z potencjalnym niebezpieczeństwem (np. podanie „żywej” szczepionki pacjentowi w głębokiej immunosupresji, zaszczepienie preparatem, po którym w przeszłości wystąpiła reakcja anafilaktyczna). W piśmiennictwie opisano tragicznie przypadki, w których bezpieczeństwo szczepienia określono jako kontrowersyjne. W 2007 roku Schrauder i wsp. opisali przypadek 4-letniej dziewczynki z ostrą białaczką limfoblastyczną (ALL) w trakcie leczenia reindukcyjnego (intensywna faza chemioterapii), u której miesiąc po zaszczepieniu przeciwko ospie wietrznej wystąpiło ciężkie zakażenie szczepionkowym szczepem Oka.7 Mimo szybkiego rozpoczęcia leczenia u pacjentki rozwinął się zespół niewydolności wielonarządowej i nastąpił zgon. Być może dziewczynkę zakwalifikowano do szczepienia zgodnie z obowiązującymi wówczas wytycznymi (liczba limfocytów >1500/µl, zalecana przerwa w chemioterapii), jednak od czasu tego zdarzenia zaostrzono kryteria kwalifikacji do szczepienia przeciwko ospie wietrznej u dzieci z chorobami nowotworowymi i aktualnie wszyscy eksperci są zgodni, że szczepionkę tę można podać dopiero po zakończeniu intensywnej fazy chemioterapii.8,9 W świetle tego wydarzenia niepokojący jest obecny od wielu lat w polskim PSO zapis dotyczący kwalifikacji do bezpłatnego, obowiązkowego szczepienia przeciwko ospie wietrznej: „Obowiązek dotyczy dzieci do ukończenia 12. roku życia (…) z ostrą białaczką limfoblastyczną w okresie remisji.” Ponieważ w większości przypadków remisję hematologiczną sensu stricto osiąga się w pierwszych tygodniach po rozpoczęciu leczenia (zaplanowanego zazwyczaj na łącznie 2 lata), niedoświadczony lekarz może uznać, że szczepienie przeciwko ospie wietrznej jest bezpieczne (zgodnie z PSO „obowiązkowe”) u każdego dziecka z ALL w remisji. Nietrudno sobie wyobrazić sytuację, w której wyrywkowe i dosłowne przestrzeganie cytowanego zapisu w PSO prowadzi do tragicznych wydarzeń jak w przytoczonym przykładzie. Należy więc pamiętać, że kwalifikacja do szczepień pacjentów przewlekle chorych wymaga odpowiedniej wiedzy i powinna przebiegać we współpracy z doświadczonym specjalistą (poradnia konsultacyjna ds. szczepień ochronnych, ew. z lekarzem prowadzącym pacjenta).
Niezaszczepienie mimo wskazania
Należy z całą mocą podkreślić, że niewykonanie szczepienia mimo wskazań można rozpatrywać w kategorii błędu medycznego. Taka sytuacja może mieć poważne konsekwencje dla pacjenta i jego otoczenia, na przykład w razie niezakwalifikowania do szczepienia przeciwko wściekliźnie po pogryzieniu przez dzikie zwierzę czy niedopilnowania immunizacji przeciwko WZW typu B u osoby dializowanej. Praktyka kliniczna wskazuje, że najwięcej problemów z wykonaniem szczepień przysparzają szczepienia obowiązkowe w wybranych grupach ryzyka zdefiniowanych w części I.B PSO (Szczepienia obowiązkowe osób narażonych w sposób szczególny na zakażenie w związku z przesłankami klinicznymi lub epidemiologicznymi). Szczególnie często obserwuje się niedopełnienie obowiązku szczepienia przeciwko pneumokokom u dzieci z wadami serca oraz przewlekłymi chorobami płuc (choć w związku z wprowadzeniem obowiązkowych szczepień przeciwko pneumokokom od 1 stycznia 2017 r. dla wszystkich niemowląt takie sytuacje będą coraz rzadsze), a także niedopełnienie obowiązku szczepienia przeciwko ospie wietrznej u zdrowych dzieci z otoczenia dzieci z upośledzeniem odporności (niezależnie od przyczyny niedoboru odporności). Potwierdzeniem tych obserwacji są nadal występujące zachorowania na ospę wietrzną wśród dzieci w immunosupresji (np. w trakcie leczenia onkologicznego) po kontakcie domowym z generalnie zdrowym rodzeństwem chorym na ospę wietrzną. Biorąc pod uwagę jednoznaczny zapis w PSO, takie sytuacje w ogóle nie powinny mieć miejsca. Pamiętajmy, że obowiązkiem lekarza jest przynajmniej poinformowanie o szczepieniach wskazanych dla danego pacjenta, do czego obliguje go zapis Ustawy z dnia 5 grudnia 2008 r. o zapobieganiu oraz zwalczeniu zakażeń i chorób zakaźnych u ludzi: „Kto (…) wbrew obowiązkowi nie zawiadamia pacjenta lub osoby sprawującej prawną lub faktyczną pieczę nad osobą małoletnią lub bezradną o obowiązku poddania się obowiązkowym szczepieniom ochronnym lub nie informuje o ochronnych szczepieniach zalecanych – podlega karze grzywny”. Należy podkreślić, że niedopełnienie obowiązkowego szczepienia w grupie ryzyka (wymienionego w cz. I.B PSO) jest takim samym błędem jak niedopilnowanie szczepienia, na przykład przeciwko tężcowi u dziecka w 1. roku życia, i tak powinno być postrzegane przez lekarzy zajmujących się szczepieniami ochronnymi. Inną sytuację stanowi brak zgody rodziców/opiekunów na wykonanie szczepienia (fakt ten należy koniecznie odnotować w dokumentacji lekarskiej).
Błędny wybór okolicy anatomicznej do podania szczepionki
Jednymi z najczęściej obserwowanych powikłań poszczepiennych będących konsekwencją błędu wykonawczego są powikłania miejscowe. Mogą one wynikać z błędnej techniki podania szczepionki, w tym zbyt głębokiego lub zbyt płytkiego wykonania wstrzyknięcia, niezachowania zasad aseptyki itp. (p. niżej), a także z suboptymalnego wyboru okolicy anatomicznej do wykonania szczepienia. Choć ten ostatni czynnik intuicyjnie wydaje się być mniej prawdopodobnym źródłem błędu, ponieważ zależy od przestrzegania aktualnych zaleceń, a nie praktycznego doświadczenia we wstrzykiwaniu szczepionek, ten rodzaj NOP nadal obserwuje się u wielu pacjentów. Na łamach „Medycyny Praktycznej – Szczepienia” 2/2017 (p. Jak podawać jednocześnie kilka szczepionek u niemowląt?) szczegółowo omówiono problem niewłaściwego wyboru miejsca szczepienia w przypadku wykonywania wielu wstrzyknięć w czasie jednej wizyty. Warto przypomnieć, że u niemowląt zarówno podskórne, jak i domięśniowe wstrzyknięcia należy wykonywać w mięsień udowy. Niestety w praktyce niektóre dzieci szczepionki domięśniowe i podskórne nadal otrzymują w ramię, co jest niezgodne z zaleceniami.
Błędna technika wstrzyknięcia
Znakomitą większość szczepionek stosowanych u dzieci podaje się w postaci wstrzyknięcia domięśniowego,
ewentualnie podskórnego. Zagadnienia
związane z wykonywaniem szczepień domięśniowych u dzieci dokładnie opisano we wspomnianym
już numerze 2/2017 niniejszego czasopisma.
Jedynym wyjątkiem jest szczepienie BCG, które
podaje się śródskórnie, i to właśnie ono w polskich
realiach przysparza najwięcej trudności
technicznych. Powszechnie wiadomo, że właściwe podawanie szczepionki BCG wymaga wprawy, a nieprawidłowa technika jego wykonania
wiąże się z występowaniem łagodnych powikłań
miejscowych (ryc. 1.A i B). Powikłania miejscowe
występują z częstością około 1:1000 dawek
szczepionki,10 w większości przypadków u dzieci
przed ukończeniem 6. miesiąca życia. Niektórzy
autorzy uważają, że ryzyko powikłań jest większe u młodszych niemowląt w związku z niedojrzałością
limfocytów Th1 we wczesnym okresie
życia, jednak autorzy niniejszego artykułu mają
pewne wątpliwości co do tej kwestii. Wydaje się,
że w warunkach polskich podanie BCG w późniejszym
wieku paradoksalnie wiąże się obecnie z częstszym występowaniem powikłań miejscowych.
Przyczyną tego zjawiska jest zapewne sposób
organizacji szczepień ochronnych, ponieważ
szczepienie przeciwko gruźlicy rutynowo wykonuje
się na oddziałach noworodkowych jako obowiązkowe w 1. dobie życia, a w placówkach POZ
rzadko (tylko w przypadku dzieci, które z jakichś
powodów nie zostały zaszczepione na oddziale
noworodkowym). W Polsce szczepienie przeciwko
gruźlicy jest obowiązkowe do ukończenia 15. roku
życia. W związku z tym pielęgniarki pracujące w przychodniach POZ wykonują je znacznie
rzadziej (albo wcale) niż położne i pielęgniarki
na oddziałach noworodkowych, a co za tym idzie,
mają o wiele mniej okazji do „trenowania” techniki
wstrzyknięcia. Szczepienie BCG jest trudne
technicznie, a zatem ryzyko popełnienia błędu
przez pielęgniarkę, która wykonuje je rzadko, jest o wiele większe niż w przypadku pielęgniarki wykonującej
to szczepienie na co dzień na oddziale
noworodkowym. W praktyce wcale nierzadkim
zjawiskiem jest również odmowa ze strony POZ
podania BCG dziecku dotąd nieszczepionemu,
właśnie ze względu na ryzyko nieprawidłowego
wykonania szczepienia. Występowanie NOP
po BCG zależy również od rodzaju szczepu BCG
użytego do produkcji szczepionki.10 Jednak za najczęstszą
przyczynę NOP po szczepieniu BCG
uznaje się zbyt głębokie wkłucie, czyli podanie
podskórne zamiast śródskórnego. W takim przypadku
szczep BCG może spowodować rozwój miejscowego
stanu zapalnego (ryc. 2.), który rozszerza
się, tworząc rozległy naciek miejscowy skóry i okolicznych
struktur tkankowych, najczęściej węzłów
pachowych, a ostatecznie ich nieropne lub ropne
zapalenie (ryc. 3. oraz 4.A i B.). Należy podkreślić,
że takie powikłanie może się również rozwinąć w przypadku prawidłowego śródskórnego podania
szczepionki, stanowiąc indywidualne uwarunkowania
pacjenta. Miejscowe NOP po szczepieniu
BCG o charakterze nieropnym zazwyczaj nie wymagają
żadnej interwencji medycznej poza baczną
obserwacją pacjenta i właściwą pielęgnacją
miejsca wkłucia. W przypadku zropienia węzła
chłonnego lub zmiany skórnej można rozważyć
aspirację treści ropnej igłą, natomiast w razie
niezadowalającej poprawy lub wystąpienia limfadenopatii
upośledzającej ruchomość kończyny
konieczna jest interwencja chirurgiczna.11,12 Nie
wykazano skuteczności rutynowego stosowania
antybiotykoterapii ani leczenia przeciwprątkowego w przypadku zmian miejscowych po BCG.11 Leczenie
przeciwdrobnoustrojowe ma zastosowanie
jedynie we wtórnej infekcji bakteryjnej (najczęściej o etiologii gronkowcowej lub S. pyogenes) lub w rozsianym BCG-itis towarzyszącym niedoborom
odporności.12 Decyzję o interwencji chirurgicznej
należy podejmować ostrożnie, ponieważ ona też
jest obaczona ryzykiem powikłań. Aktualnie pod
obserwacją poradni ds. szczepień działającej przy
Klinice Pediatrii i Chorób Infekcyjnych we Wrocławiu
pozostaje chłopiec, u którego w trzeciej
dobie po nacięciu w warunkach sali operacyjnej
węzła pachowego powiększonego po szczepieniu
BCG rozwinęła się posocznica gronkowcowa.
Wystąpienie odczynów miejscowych
po BCG, nawet znacznie nasilonych, nie jest
przeciwwskazaniem do wykonania innych
szczepień. W takiej sytuacji nie należy odraczać
szczepień, a dzieci z NOP po BCG należy szczepić
zgodnie z obowiązującym PSO.
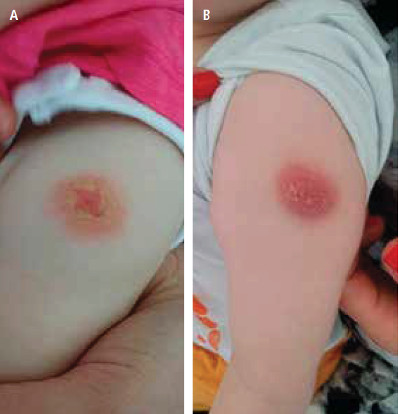
Ryc. 1.A i B. Nasilone A B odczyny miejscowe kilka miesięcy po szczepieniu BCG. Oprócz odczynu miejscowego nie występowały inne objawy, dzieci rozwijały się prawidłowo. W trakcie retrospektywnej konsultacji można jedynie przypuszczać, że wystąpienie NOP mogło mieć związek z nieprawidłową techniką podania BCG, nie można jednak wykluczyć indywidualnej reakcji pacjenta na prawidłowo podane szczepienie. W obu przypadkach zmiany ustąpiły samoistnie po kilku miesiącach obserwacji (fot. Agnieszka Matkowska-Kocjan).
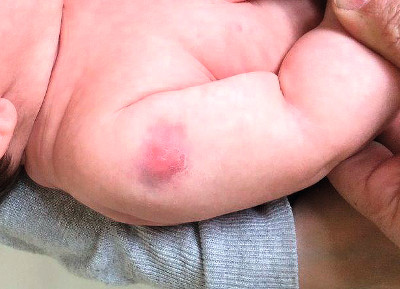
Ryc. 2. Nasilony naciek po zbyt głębokim szczepieniu BCG. Dodatkowo szczepienie wykonano w kończynę przeciwną do zalecanej (fot. Leszek Szenborn)
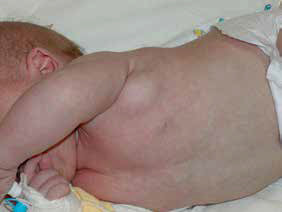
Ryc. 3. Limfadenopatia okolicy pachowej lewej po szczepieniu BCG. Takie powikłanie zazwyczaj ustępuje samoistnie i nie wymaga żadnego postępowania medycznego. Jeśli zmiana upośledza ruchomość kończyny górnej lub ulega zropieniu, konieczne bywa nakłucie igłą lub interwencja chirurgiczna. Stosowanie leków przeciwdrobnoustrojowych (w tym przeciwprątkowych) jest niecelowe, o ile nie występują cechy zakażenia uogólnionego (fot. Leszek Szenborn)
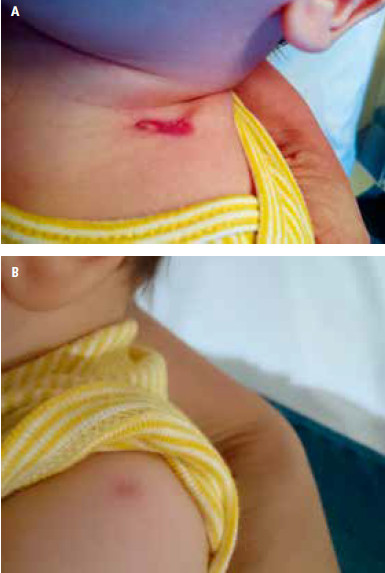
Ryc. 4.A i B. Zropienie węzła nadobojczykowego (A) u niemowlęcia po zbyt wysokim (B) podaniu szczepionki BCG (zdjęcie dzięki uprzejmości dr Kamili Ludwikowskiej)
Podsumowanie
Historia medycyny zna przypadki, w których pozornie błahe niedopatrzenia personelu zajmującego się szczepieniami ochronnymi skutkowały poważnymi konsekwencjami – nie tylko dla pacjenta jako jednostki, ale również całej populacji. W celu ograniczenia ryzyka pomyłek podczas wykonywania procedur medycznych warto opracować jednolite standardy postępowania (tab.).
| Tabela. Działania pomocne w zmniejszaniu ryzyka błędów związanych z wykonywaniem szczepień ochronnycha |
|---|
| kwalifikacja do szczepienia (czynności lekarskie) |
| 1. sprawdź tożsamość pacjenta 2. na jakie szczepienie pacjent się zgłosił/jakiego szczepienia oczekuje? 3. sprawdź dokumentację szczepień 4. zweryfikuj, które szczepionki należy podać pacjentowi (czy oczekiwania pacjenta są zgodne ze wskazaniami do szczepień, czy można zaproponować mu jeszcze inne szczepienia) 5. sprawdź, czy występują przeciwwskazania do szczepień (dokładny wywiad + badanie przedmiotowe) 6. poinformuj pielęgniarkę, do jakich szczepień zakwalifikowano pacjenta (informacja na piśmie z uwzględnieniem dokładnej nazwy preparatu i drogi podania) |
| wybór preparatu (czynności pielęgniarskie) |
| 1. wyjmij odpowiednie preparaty z lodówki 2. sprawdź daty ważności 3. sprawdź stan szczepionek 4. sprawdź dawkę 5. przygotuj preparat do podania zgodnie z zaleceniami wynikającymi z ChPL |
| podanie szczepionki (czynności pielęgniarskie) |
| 1. czy to na pewno właściwy pacjent? 2. czy to na pewno właściwa szczepionka? 3. w jaką okolicę ciała należy wykonać szczepienie? 4. podaj szczepionkę z zastosowaniem właściwej drogi podania (i.m., s.c., p.o. itd.) 5. natychmiast wyrzuć igłę lub ampułkostrzykawkę do odpowiedniego pojemnika na odpadki medyczne (jeśli na ampułkostrzykawce są naklejki z numerem serii szczepionki, zdejmij je przed wykonaniem szczepienia, gdy igła jest jeszcze zabezpieczona) 6. odnotuj podanie szczepionki w dokumentacji pacjenta i pielęgniarskiej |
| a zmodyfikowano i dostosowano do polskich warunków na podstawie 2. pozycji piśmiennictwa? |
Piśmiennictwo:
1. Kit-Wojciechowska M., Przybylski Z.: Błąd medyczny. Homines Hominibus, 2011; 7: 127–1412. Lang S., Ford K.J., John T. i wsp.: Immunisation errors reported to a vaccine advice service: intelligence to improve practice. Qual. Prim. Care, 2014; 22 (3): 139–146
3. Bundy D.G., Shore A.D., Morloxk L.L., Miller M.R.: Pediatric vaccination errors: application of the “5 rights” framework to a national error reporting database. Vaccine, 2009; 27 (29): 3890–3896
4. Stanowisko Zarządu PTW w sprawie zamiennego stosowania szczepionek DTPa i dTpa w 6. roku życia w ramach Programu Szczepień Ochronnych www.ptwakc.org.pl
5. De Coster I., Fournie X., Faure C. i wsp.: Assessment of preparation time with fully-liquid versus non-fully liquid paediatric hexavalent vaccines. A time and motion study. Vaccine, 2015; 33: 3976–3982
6. UNICEF, WHO: National Immunization Programme Review 2012, Tajikistan
7. Schrauder C., Henke-Gendo K.S.C., Sasse M. i wsp.: Varicella vaccination in a child with acute lymphoblastic leukemia. Lancet, 2007; 369 (9568): 1232–1234
8. Esposito S., Cecinati V., Brescia L., Principi N.: Vaccinations in children with cancer. Vaccine, 2010; 28: 3278–3284
9. Rubin L.G., Levin M.J., Ljungman P. i wsp.: 2013 IDSA Clinical Practice Guideline for Vaccination of the Immunocompromised Host. Clin. Infect. Dis., 2014; 58 (3): e44–e100
10. Venkataraman A., Yusuff M., Liebsecheutz S.: Management and outcome of Bacille Calmette-Guérin vaccine adverse reactions. Vaccine, 2015; 33 (41): 5470–5474
11. Cuello-García C.A., Pérez-Gaxiola G., Jiménez Gutiérrez C.: Treating BCG-induced disease in children. Cochrane Database Syst. Rev., 2013; (1): CD008 300
12. Elsidig N., Alshahrani D., Alshehri M.: Bacillus Calmette–Guérin vaccine related lymphadenitis in children: Management guidelines endorsed by the Saudi Pediatric Infectious Diseases Society (SPIDS). Int. J. Pediatr. Adolesc. Med., 2015; 2: 89–95