Choroba zwyrodnieniowa stawów
U osób w starszym wieku najczęstszą przyczyną bólu w przedniej okolicy biodra jest choroba zwyrodnieniowa
stawu biodrowego.3 Może ona prowadzić do istotnej chorobowości i ograniczenia aktywności
fizycznej. Zwykle rozwija się stopniowo, ale niektórzy pacjenci przypominają sobie konkretny
uraz lub upadek. U chorych może występować ból podczas długotrwałego siedzenia lub poruszania
się, a także chód oszczędzający. Manewry wykonywane podczas badania przedmiotowego, takie
jak zgięcie oraz rotacja wewnętrzna i zewnętrzna, mogą wywoływać ból, a zakres ruchów w stawie
może być ograniczony.4,6
Badaniem obrazowym z wyboru jest RTG miednicy w pozycji stojącej i projekcji przednio-tylnej.
Widoczne będą na nim zwężenie szpary stawowej oraz osteofity. Jednak obecność tych zmian nie zawsze
koreluje z nasileniem objawów.7,13,29 Pomocne w odróżnieniu wewnątrzstawowej przyczyny
bólu od innych przyczyn (np. bólu wywodzącego się z odcinka lędźwiowego kręgosłupa lub bólu
pozastawowego) może być wstrzyknięcie pod kontrolą USG do stawu biodrowego środka znieczulającego, a w przypadku bólu wewnątrzstawowego działaniem terapeutycznym może być dostawowa iniekcja GKS.30
Złamania bliższego końca kości udowej
Złamania bliższego końca kości udowej częściej występują u osób starszych i nierzadko pojawiają się po upadku lub innym urazie albo mogą wiązać się z osteoporozą. W badaniu przedmiotowym stwierdza się zwykle brak możliwości chodzenia z obciążaniem chorej kończyny, a w leżeniu na plecach – skrócenie kończyny i ustawienie jej w rotacji zewnętrznej i odwiedzeniu.14 Większość złamań bliższego końca kości udowej jest widoczna w RTG i wymaga stabilizacji chirurgicznej.4
Ból bocznej okolicy biodra
Najczęstszą przyczyną bólu bocznej okolicy biodra jest tzw. zespół krętarzowy (wcześniej nazywany
zapaleniem kaletki krętarza większego).15 Chociaż może się wiązać z zapaleniem kaletki, obecnie
uważa się, że częstszą przyczynę stanowi tendinopatia lub naderwanie/zerwanie ścięgna mięśnia
pośladkowego średniego.16,31 Zespół tarcia pasma biodrowo-piszczelowego i zewnętrzny zespół trzaskającego
biodra mogą przyczyniać się do nasilenia zespołu krętarzowego.15
Zespół krętarzowy objawia się bólem bocznej okolicy biodra, który nasila się w wyniku chodzenia
lub innej aktywności fizycznej, długotrwałego siedzenia i spania na chorym biodrze. Najczęściej
dotyczy kobiet w wieku 40–60 lat.16 Zwykle nie można zidentyfikować powodującego go urazu. U pacjenta zauważalny może być chód Trendelenburga lub dodatni może być wynik testu Trendelenburga
bądź testu derotacji zewnętrznej wbrew oporowi7,16 (ryc. 4).
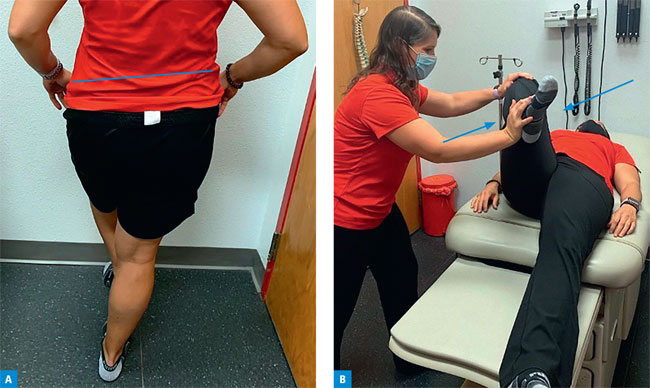
Ryc. 4. Testy w kierunku tendinopatii ścięgien mięśni pośladkowych. (A) Zmodyfikowany test Trendelenburga.
Pacjentowi poleca się stanie na nodze po stronie chorego stawu biodrowego i uniesienie drugiej nogi na 30 s. Wynik testu jest dodatni,
jeśli grzebień biodrowy po stronie uniesionej nogi obniża się poniżej poziomu po stronie nogi, na której pacjent stoi, co ujawnia
osłabienie mięśni odwodzicieli w stawie biodrowym (mięśni pośladkowych). Wykazano, że w wykrywaniu tendinopatii ścięgien mięśni pośladkowych
dodatni wynik testu Trendelenburga charakteryzuje czułość 23–97% i swoistość 77–96%.4,7 (BB) Test derotacji zewnętrznej
wbrew oporowi. W pozycji leżącej na plecach nogę pacjenta zgina się biernie w stawie biodrowym pod kątem 90°, a następnie rotuje się
na zewnątrz. Pacjenta prosi się o zrotowanie nogi do pozycji wyjściowej (rotacja 0°), przezwyciężając jednocześnie opór ręki badającego.
Wynik jest dodatni, jeśli pojawia się ból w okolicy bocznej biodra. Wykazano, że w wykrywaniu tendinopatii ścięgien mięśni pośladkowych czułość
testu wynosi 88%, a swoistość 97%.7
Jeśli u pacjenta z zespołem krętarzowym dolegliwości nie ulegają złagodzeniu po zastosowaniu leków przeciwzapalnych i fizjoterapii, należy wziąć pod uwagę naderwanie/zerwanie ścięgna mięśnia pośladkowego średniego. MR i wykonywane przez doświadczoną osobę USG układu mięśniowo-szkieletowego wykazują wystarczającą czułość i swoistość do rozpoznania naderwania/zerwania ścięgna mięśnia pośladkowego średniego.15,16,21 W przypadku dużych naderwań albo całkowitego zerwania tego ścięgna wskazane jest skierowanie do ortopedy specjalizującego się w chorobach stawu biodrowego, ponieważ w tym przypadku wyniki leczenia operacyjnego są dobre.15,16
Ból okolicy tylnej biodra
Przyczyna bólu tylnej okolicy biodra może być trudna do ustalenia. Diagnostyka różnicowa obejmuje przyczyny związane z układem mięśniowo-szkieletowym oraz ból rzutowany spowodowany zaburzeniami w obrębie miednicy i chorobami ginekologicznymi. U osób z zaburzeniami w obrębie miednicy w wywiadzie stwierdza się okresowy ból związany z miesiączką bądź objawy ze strony układu moczowego lub jelit.17
Zespół mięśnia gruszkowatego oraz zespół „głębokiego bólu pośladka”
Uważa się, że zespół mięśnia gruszkowatego jest wynikiem usidlenia nerwu kulszowego przez
mięsień gruszkowaty, co stanowi przyczynę bólu biodra i pośladka oraz rwy kulszowej (przeszywającego i palącego bólu promieniującego wzdłuż kończyny dolnej). Zespół mięśnia gruszkowatego
jest podtypem zespołu „głębokiego bólu pośladka”, który obejmuje usidlenie nerwu kulszowego i/lub
nerwu sromowego przez mięsień gruszkowaty, mięśnie bliźniacze i mięsień zasłaniacz wewnętrzny
albo bliższe odcinki grupy tylnej mięśni uda.18 U pacjentów z zespołem „głębokiego bólu pośladka”
występują umiejscowiony głęboko w pośladku, nasilający się w czasie siedzenia ból oraz objawy
rwy kulszowej. Ból ten można wywołać w teście rozciągania mięśnia gruszkowatego przeprowadzanym w pozycji siedzącej (ryc. 5).18
Chociaż często pomocne jest leczenie zachowawcze, to w celu wykrycia zaburzeń w obrębie mięśni
głębokich pośladka lub nerwu kulszowego albo sromowego konieczne może być wykonanie MR.
Ponadto, badania przewodnictwa nerwowego mogą pomóc w lokalizacji okolicy usidlenia nerwu.18
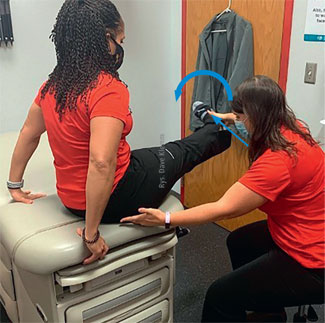
Ryc. 5. Test rozciągania mięśnia gruszkowatego w pozycji siedzącej. Pacjent siedzi z nogą zgiętą w stawie biodrowym pod
kątem 90°. Badający prostuje nogę pacjenta w stawie kolanowym i biernie porusza nią w stawie biodrowym, przywodząc ją i rotując
wewnętrznie, jednocześnie wykonując palpację, uciskając bocznie w stosunku do
kości kulszowej. Wynik jest dodatni, jeśli można wywołać
ból w mięśniu gruszkowatym. Wykazano, że w wykrywaniu zespołu „głębokiego bólu pośladka” czułość testu wynosi 91%, a swoistość
80%.18

Ryc. 6. Test stawiania długich kroków. Pacjenta instruuje się,
aby wykonał długi krok zdrową nogą z biodrem skierowanym
w przód. Dzięki temu zwęża się przestrzeń pomiędzy krętarzem większym a kością kulszową w tylnym (chorym) biodrze, co może wywołać ból
spowodowany konfliktem kulszowo-udowym. Wykazano, że w wykrywaniu konfliktu kulszowo-udowego czułość testu wynosi 94%, a swoistość
85%.18,19
Konflikt kulszowo-udowy
Do konfliktu kulszowo-udowego dochodzi pomiędzy mięśniem czworobocznym uda a nerwem w przestrzeni między bliższym końcem kości udowej (na poziomie krętarza mniejszego) a guzem kulszowym.19 U pacjentów stopniowo pojawia się ból zlokalizowany głęboko w obrębie pośladka, nasilający się podczas wykonywania czynności wymagających stawiania długich kroków, jak np. podczas biegania. Najbardziej czułym i swoistym testem dla tego stanu jest test stawiania długich kroków (ryc. 6).18,19
Zaburzenia w obrębie odcinka lędźwiowego kręgosłupa i stawu krzyżowo-biodrowego
Zaburzenia w obrębie odcinka lędźwiowego kręgosłupa mogą objawiać się bólem tylnej okolicy biodra.
Pacjenci zwykle odczuwają ból kręgosłupa lędźwiowego lub mięśni tej okolicy, a także ból w tylnej okolicy
biodra/pośladka, a w wywiadzie mogą zgłaszać wcześniejsze zaburzenia w obrębie kręgosłupa lędźwiowego.
RTG odcinka lędźwiowego kręgosłupa może uwidocznić chorobę zwyrodnieniową, a MR
może pomóc w identyfikacji przepukliny krążka międzykręgowego lub usidlenia nerwu.17
Dysfunkcja i/lub zapalenie stawu krzyżowo-biodrowego również mogą objawiać się bólem tylnej
okolicy biodra. Najczęstszym objawem stwierdzanym w badaniu przedmiotowym jest tkliwość w trakcie palpacji tego stawu. Ból wywodzący się ze stawu krzyżowo-biodrowego zazwyczaj nie jest
odczuwany powyżej poziomu L5, a jeśli się tak dzieje, może pochodzić z odcinka lędźwiowego
kręgosłupa.17 Zapalenie stawu krzyżowo-biodrowego można stwierdzić na podstawie zdjęć RTG.
Pomocnym narzędziem diagnostycznym i terapeutycznym mogą być wstrzyknięcia wykonywane pod
kontrolą badań obrazowych. Jeśli rozpoznanie jest niepewne, w MR można stwierdzić zapalenie lub
zwyrodnienie stawu krzyżowo-biodrowego.17
Uszkodzenia ścięgien mięśnia półbłoniastego, półścięgnistego i dwugłowego uda (mięśni grupy tylnej uda)
Ból tylnej okolicy biodra/pośladka wokół kości kulszowej może wskazywać na nadwerężenie, naderwanie lub oderwanie przyczepów ścięgien mięśni tylnej grupy. W wywiadzie u pacjentów mogą występować uszkodzenia związane z urazami, uprawianiem sportu lub przeciążeniami. Całkowite zerwanie lub oderwanie przyczepu ścięgien mięśni grupy tylnej uda często powoduje podbiegnięcia krwawe widoczne na tylnej powierzchni uda.20 Tendinopatia tych ścięgien lub ich częściowe naderwanie zazwyczaj nasila się podczas badania ich wytrzymałości, ale nie jest przyczyną widocznych podbiegnięć krwawych ani zniekształceń. Pacjentów z ostrymi naderwaniami/zerwaniami ścięgien należy kierować do ortopedy.20 Jeśli nie jest jasne, czy u pacjenta doszło do uszkodzenia ścięgna mięśnia półbłoniastego, półścięgnistego lub dwugłowego uda, MR może być pomocne w ustaleniu rozpoznania.17
Piśmiennictwo:
1. Langhout R., Weir A., Litjes W. i wsp.: Hip and groin injury is the most common non-time-loss injury in female amateur football. Knee Surg. Sports Traumatol. Arthrosc., 2019; 27 (10): 3133–31412. Thorborg K., Rathleff M.S., Petersen P. i wsp.: Prevalence and severity of hip and groin pain in sub-elite male football: a cross-sectional cohort study of 695 players. Scand. J. Med. Sci. Sports, 2017; 27 (1): 107–114
3. Murphy L., Helmick C.G.: The impact of osteoarthritis in the United States: a population-health perspective. Am. J. Nurs., 2012; 112 (3 supl. 1): S13–S19
4. Wilson J.J., Furukawa M.: Evaluation of the patient with hip pain. Am. Fam. Physician, 2014; 89 (1): 27–34. https://www.aafp.org/afp/2014/0101/ p27.html (dostęp: 19.08.2020)
5. Dick A.G., Houghton J.M., Bankes M.J.K.: An approach to hip pain in a young adult. BMJ, 2018; 361: k1086
6. O'Kane J.W.: Anterior hip pain. Am. Fam. Physician, 1999; 60 (6): 1687–1696. https:// www. aafp.org/afp/1999/1015/p1687.html (dostęp: 19.08.2020)
7. Reiman M.P., Goode A.P., Hegedus E.J. i wsp.: Diagnostic accuracy of clinical tests of the hip: a systematic review with meta-analysis. Br. J. Sports Med., 2013; 47 (14): 893–902
8. Kamegaya M., Saisu T., Nakamura J. i wsp.: Drehmann sign and femoro-acetabular impingement in SCFE. J. Pediatr. Orthop., 2011; 31 (8): 853–857
9. Cianci A., Sugimoto D., Stracciolini A. i wsp.: Nonoperative management of labral tears of the hip in adolescent athletes: description of sports participation, interventions, comorbidity, and outcomes. Clin. J. Sport Med., 2019; 29 (1): 24–28
10. Kupferer K.R., Bush D.M., Cornell J.E. i wsp.: Femoral neck stress fracture in Air Force basic trainees. Mil. Med., 2014; 179 (1): 56–61
11. Lamb J.N., Holton C., O'Connor P. i wsp.: Avascular necrosis of the hip. BMJ, 2019; 365: l2178
12. Guerado E., Caso E.: The physiopathology of avascular necrosis of the femoral head: an update. Injury, 2016; 47 (supl. 6): S16–S26
13. Beumer L., Wong J., Warden S.J. i wsp.: Effects of exercise and manual therapy on pain associated with hip osteoarthritis: a systematic review and meta-analysis. Br. J. Sports Med., 2016; 50 (8): 458–463
14. LeBlanc K.E., Muncie H.L. Jr, LeBlanc L.L. i wsp.: Hip fracture: diagnosis, treatment, and secondary prevention. Am. Fam. Physician, 2014; 89 (12): 945–951. https://www.aafp. org/afp/2014/0615/p945.html (dostęp: 19.08.2020)
15. Redmond J.M., Chen A.W., Domb B.G.: Greater trochanteric pain syndrome. J. Am. Acad. Orthop. Surg., 2016; 24 (4): 231–240
16. LaPorte C., Vasaris M., Gossett L. i wsp.: Gluteus medius tears of the hip: a comprehensive approach. Phys. Sportsmed., 2019; 47 (1): 15–20
17. Gómez-Hoyos J., Martin R.L., Martin H.D.: Current concepts review: evaluation and management of posterior hip pain. J. Am. Acad. Orthop. Surg., 2018; 26 (17): 597–609
18. Park J.W., Lee Y.-K., Lee Y.J. i wsp.: Deep gluteal syndrome as a cause of posterior hip pain and sciatica-like pain. Bone Joint J., 2020; 102-B (5): 556–567
19. Hernando M.F., Cerezal L., Pérez-Carro L. i wsp.: Evaluation and management of ischiofemoral impingement: a pathophysiologic, radiologic, and therapeutic approach to a complex diagnosis. Skeletal. Radiol., 2016; 45 (6): 771–787
20. Degen R.M.: Proximal hamstring injuries: management of tendinopathy and avulsion injuries. Curr. Rev. Musculoskelet. Med., 2019; 12 (2): 138–146
21. American College of Radiology ACR Appropriateness Criteria. Chronic hip pain. https:// acsearch.acr.org/docs/69425/Narrative (dostęp: 5.06.2020)
22. Carstensen S.E., McCrum E.C., Pierce J.L. i wsp.: Magnetic resonance imaging (MRI) and hip arthroscopy correlations. Sports Med. Arthrosc. Rev., 2017; 25 (4): 199–209
23. Crespo-Rodríguez A.M., De Lucas-Villarrubia J.C., Pastrana- Ledesma M. i wsp.: The diagnostic performance of non-contrast 3-tesla magnetic resonance imaging (3-T MRI) versus 1.5-tesla magnetic resonance arthrography (1.5-T MRA) in femoro-acetabular impingement. Eur. J. Radiol., 2017; 88: 109–116
24. Haldane C.E., Ekhtiari S., de Sa D. i wsp.: Preoperative physical examination and imaging of femoroacetabular impingement prior to hip arthroscopy – a systematic review. J. Hip. Preserv. Surg., 2017; 4 (3): 201–213
25. Kuhlman G.S., Domb B.G.: Hip impingement: identifying and treating a common cause of hip pain. Am. Fam. Physician, 2009; 80 (12): 1429–1434. https://www.aafp.org/ afp/2009/1215/p1429.html (dostęp: 19.08.2020)
26. Jackson T.J., Estess A.A., Adamson G.J.: Supine and standing AP pelvis radiographs in the evaluation of pincer femoroacetabular impingement. Clin. Orthop. Relat. Res., 2016; 474 (7): 1692–1696
27. Atkins P.R., Shin Y., Agrawal P. i wsp.: Which two-dimensional radiographic measurements of cam femoroacetabular impingement best describe the three-dimensional shape of the proximal femur? Clin. Orthop. Relat. Res., 2019; 477 (1): 242–253
28. Adkins S.B. III, Figler R.A.: Hip pain in athletes. Am. Fam. Physician, 2000; 61 (7): 2109–2118. https:// www.aafp.org/afp/2000/0401/p2109.html (dostęp: 19.08.2020)
29. Kim C., Nevitt M.C., Niu J. i wsp.: Association of hip pain with radiographic evidence of hip osteoarthritis: diagnostic test study. BMJ, 2015; 351: h5983
30. Lynch T.S., Oshlag B.L., Bottiglieri T.S. i wsp.: Ultrasound-guided hip injections. J. Am. Acad. Orthop. Surg., 2019; 27 (10): e451-e461
31. Brennan K.L., Allen B.C., Maldonado Y.M.: Dry needling versus cortisone injection in the treatment of greater trochanteric pain syndrome: a noninferiority randomized clinical trial. J. Orthop. Sports Phys. Ther., 2017; 47 (4): 232–239
KOMENTARZ
dr n. med. Wojciech Satora
Oddział Chirurgii Urazowo-Ortopedycznej, SP ZOZ w Myślenicach
Ból okolicy biodra jest jednym z częstszych powodów wizyt w poradni ortopedycznej, a także jedną z najczęściej
zgłaszanych przez pacjentów w POZ dolegliwości ze strony układu kostno-stawowego. Komentowany artykuł w sposób jasny i dobrze usystematyzowany przedstawia przyczyny i specyfikę tych objawów. Uwagę zwraca praktyczny
podział na ból zlokalizowany w przedniej, bocznej lub tylnej okolicy biodra. Praktyka kliniczna potwierdza,
że niemal zawsze na podstawie lokalizacji bólu można ustalić wstępne rozpoznanie oraz zaplanować kierunek
dalszej diagnostyki. I tak: ból w przedniej okolicy stawu w większości przypadków wskazuje na wewnątrzstawową
przyczynę dolegliwości. W przypadku pacjentów młodych, zwłaszcza aktywnych sportowo, w pierwszej
kolejności należy myśleć o uszkodzeniach obrąbka stawowego i konflikcie udowo-panewkowym. U tych
osób cenną wskazówką diagnostyczną będą dodatnie wyniki testów FABER i FADDIR. Ich wykonanie zajmuje
kilka sekund i pozwala podjąć prawidłowe decyzje co do dalszej diagnostyki. U starszych pacjentów z bólem w przedniej okolicy biodra należy wziąć pod uwagę przede wszystkim chorobę zwyrodnieniową stawów.
Częstość występowania tej choroby rośnie z wiekiem, a charakterystyczne są dolegliwości związane z obciążaniem
kończyn oraz postępujące ograniczenie ruchomości – na początku ruchów rotacyjnych w stawie. Nie należy
jednak zapominać o fakcie, że ból w tej lokalizacji może być również związany ze złamaniem szyjki kości udowej. U części osób może występować takie złamanie, mimo że w wywiadzie nie odnotowano urazu. W diagnostyce bólu w przedniej
okolicy biodra w pierwszej kolejności wykonuje się RTG w projekcji przednio-tylnej. W sytuacji, gdy wskazane jest
poszerzenie diagnostyki – np. przy podejrzeniu uszkodzenia obrąbka stawowego – rutynowo wykonywanym badaniem jest MR.
Ból w bocznej lokalizacji niemal zawsze ma przyczyny pozastawowe. W takich przypadkach należy przede wszystkim myśleć o patologii przyczepów mięśniowych do krętarza większego kości udowej, zapaleniu kaletki lub dolegliwościach związanych z powięzią szeroką, której przednia krawędź, przeskakując nad krętarzem większym, może dawać objawy biodra trzaskającego
zewnętrznego. W tych przypadkach doskonałą metodą diagnostyczną poza badaniem przedmiotowym jest USG.
Wydaje się, że największe problemy diagnostyczne sprawia ból zlokalizowany w okolicy tylnej biodra. Przyczyny mogą leżeć
zarówno w układzie mięśniowo-szkieletowym, jak też być związane z układem nerwowym, a zróżnicowanie w wielu przypadkach
może wymagać poszerzonej diagnostyki (obejmującej MR oraz badania neurofizjologiczne), jak również wielospecjalistycznej
współpracy ortopedy, neurologa i reumatologa.























